Что может показать колоноскопия прямой кишки. Альтернативные методы исследования. Какие осложнения могут возникнуть
Для обследования кишечника существует множество процедур. Это и взятие анализов, и обследование «своими глазами». Таковыми являются:
- ректороманоскопия;
- колоноскопия;
- ирригоскопия;
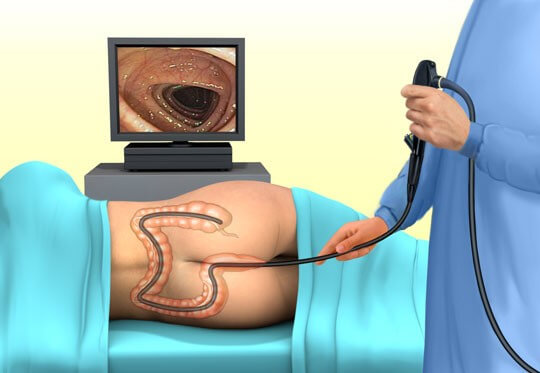
В данной статье пойдет речь о том, как проводят колоноскопию кишечника. Такое исследование представляет собой ввод специального зонда в кишечник пациента через анальный проход. Проведение колоноскопии позволяет установить «общую картину» толстой кишки, то есть просмотреть на специальном мониторе видео, получаемое через камеру, присоединенную к зонду, все 130 – 150 см толстой кишки. Специальные щипцы, встроенные в зонд, позволяют без труда удалить образования в кишечнике – полипы – размером до одного миллиметра и «вынести» их с собой наружу для дальнейших исследований.
То, что доктор прописал
Колоноскопия, как и любое другое исследование не назначается с «бухты барахты». А для назначения такого рода медицинских вмешательств основания должны быть очень вескими. Как правило, колоноскопия назначается в случае подозрения или обнаружения:
- кровотечений желудочно – кишечного тракта;
- полипов в кишечнике;
- постоянной кишечной непроходимости;
- начальной стадии болезни Крона;
- комплекса симптомов: субфебрилитет неясной этимологии, анемия, снижение веса;
- рецидивирующие абдоминальные боли неясной этимологии;
Подготовка к процедуре
Никаких таблеток
Итак, вам назначена колоноскопия кишечника. Перед проведением колоноскопии важно ознакомиться с самой процедурой и, конечно, подготовкой к ней. Понятно, что при нахождении в кишечнике каловых масс обследование невозможно, так как, во-первых, никто ничего не увидит, а, во-вторых, аппарат явно попортится.
- Обязательная диета
Диета при колоноскопии обязательна. Она исключает из рациона продукты, вызывающие обильный стул и вздутие живота. Такую диету следует начать за 2 – 3 дня до проведения обследования.
Список запрещенных продуктов питания:
- Черный хлеб;
- Бобовые;
- Овсяная, пшенная, перловая каши;
- Зелень (шпинат, щавель);
- Абрикосы, яблоки, финики, апельсины, бананы, персики, виноград, мандарины, изюм;
- Малина, крыжовник;
- Свекла, белокачанная капуста, редис, лук, редька, репа, чеснок, морковь;
- Газированные напитки;
- Молоко;
- Орехи;
- Кисломолочные продукты;
- Бульоны из нежирных сортов мяса;
- Несдобное печенье;
- Белый хлеб из муки грубого помола;
- Отварную говядину, рыбу, птицу (нежирных сортов);
Данная диета поможет очиститься от шлаков и не успеет надоесть, так как проводится всего в течение 2-ух – 3- ех дней до колоноскопии.
Накануне процедуры последний прием пищи должен быть не позже, чем в 12:00. Далее можно пить чай, простую или минеральную воду, на ужин разрешен только чай. В день проведения обследования «питание» должно состоять только из чая или из простой воды.
- Очищение кишечника
Даже при диете есть шанс, что в кишечнике на момент проведения колоноскопии навстречу зонду попадутся каловые массы. Пусть малое количество, но попадутся, так как проверить «наверняка» их отсутствие или же, наоборот, присутствие невозможно без, опять же, медицинских вмешательств. Чтобы 100% опорожнить кишечник, следует прибегнуть к нескольким способам его очистки.
- Клизменная очистка
До недавнего времени данный способ был единственным в своем роде, поэтому встречается в народе наиболее часто. Чтобы подготовить кишечник к колоноскопии с помощью клизмы, необходимо повторить процедуру накануне вечером и непосредственно перед проведением обследования.
С вечера кишечник чистят дважды — с интервалом в 1 час. Подходящее время для очистки 20: 00 и 21:00 или 19:00 и 20:00, соответственно. Кишечник следует промывать до «чистой» воды. За один «подход» рекомендуется заливать полтора литра кипяченой воды. То есть за вечер ваш кишечник «обработает» 3 литра воды. Вечернюю очистку также можно совмещать с приемом слабительных средств.
С утра кишечник следует промыть также дважды: в 7:00 и в 8:00.
Данный метод, несмотря на его быстроту и удобство, имеет как ряд преимуществ, так и ряд недостатков.
Лекарства в ход
- Очистка кишечника с помощью препарата Фортранс
Главное преимущество данного лекарственного средства состоит в том, что препарат не подвергается всасыванию в желудочно – кишечном тракте и выходит из организма в первостепенном виде. С помощью Фортранс подготовка к колоноскопии крайне проста: пакет препарата нужно развести в 1 литре воды. Раствор принимается в количестве из расчета 1 литр на 20 кг массы пациента. В среднем объем выпитой жидкости составит 3-4 литра.
Подготовка к колоноскопии с помощью Фортранс может проводиться двумя способами:

Данный препарат не помешает проведению медицинского вмешательства, так как специально разработан для процедур в области эндоскопии и обследованиям при помощи рентгена.
- Дюфалак, как вариант
Еще одним средством, которое поможет подготовить ваш организм и, в частности, кишечник, является Дюфалак. Данное средство является легким и мягким слабительным и эффективно подготавливает кишечник к вмешательству.
Прием препарата следует начать накануне после легкого обеда в 12:00 (позже, как уже было сказано, можно употреблять только жидкости). Флакон объема 200 мл следует развести в 2-ух литрах воды. Важно: данный раствор следует употребить в течение 2-3 часов. Примерно через полтора часа пациент начнет опорожняться. Окончательное опорожнение последует через три часа после окончания употребления.
- Подготовка с препаратом Флит
Что касается данного препарата, то он появился на рынке достаточно недавно, однако пользуется большим спросом наряду с Дюфалаком и Фортрансом.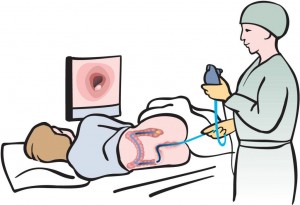
Прием препарата осуществляется накануне обследования 2 раза. В первый раз Флит в объеме 45 мл следует развести в 100 – 150 мл прохладной воды и выпить залпом сразу после завтрака. Во второй раз точно такая же доза Флита принимается вечером после ужина. Перед обследованием за 2-3 часа разрешается выпить еще одну дозу Флита, приготовленную по уже известному «рецепту» в 8:00 утра. Если промежуток между колоноскопией и приемом лекарства менее 2-ух часов, его принимать не следует.
Подготовка с помощью Флита требует знания некоторых правил:
- На завтрак и ужин накануне обследования должна быть только вода объемом не менее 250 мл;
- На обед следует приготовить мясной бульон, чай или сок, возможно употребление не менее 750 мл воды;
- После каждого приема лекарства необходимо выпить не менее 1 стакана холодной воды (объем жидкости для запивания не ограничен);
- Слабительный эффект наступает примерно через 30 минут (может быть дольше, но не раньше), максимальное время, через которое подействует препарат – 6 часов;
Список противопоказаний
Колоноскопия кишечника является причиной множества осложнений, поэтому проводится в тех случаях, если других, менее травматичных, возможностей проверки просто нет.
Колоноскопия противопоказана:
- беременным*;
- при обострении болезни Крона;
- при язвенном колите;
- во время приступа дивертикулита (во время ремиссии);
*- допускается в тех случаях, когда альтернативой является только открытая операция кишечника
В процессе
Такую процедуру, как колоноскопию, проходят в специальных клиниках. Перед проведением колоноскопии пациента укладывают на бок  (преимущественно на левый). После введения кратковременного наркоза, когда человек засыпает, через анальное отверствие ему вводится колоноскоп. Колоноскопия проходит следующим образом: специальный зонд, оборудованный камерой и фонариком, проводят по всему кишечнику, а камера передает видео на специальный монитор.
(преимущественно на левый). После введения кратковременного наркоза, когда человек засыпает, через анальное отверствие ему вводится колоноскоп. Колоноскопия проходит следующим образом: специальный зонд, оборудованный камерой и фонариком, проводят по всему кишечнику, а камера передает видео на специальный монитор.
Видео передается в формате HD, и врач, благодаря видео, без труда производит какие- либо действия безошибочно. Видео «в прямом эфире» также позволяет одновременно проводить исследование и записывать показания в карту или амбулаторный лист. При просмотре видео врач, как правило, сразу же ставит диагноз. Пациент также имеет возможность, если не находится под наркозом, смотреть видео и рассматривать свой кишечник. Также благодаря видео пациент следит за действиями врача.
Забрать видео с собой не удастся даже при очень большом желании. Колоноскоп также оборудован набором инструментов, позволяющих при необходимости удалить полип, остановить кровотечение и/или получить образцы тканей кишечника. Колоноскопия возможна и без наркоза, причем пациенты отмечают лишь небольшой дискомфорт в области живота без каких – либо болей. Общая протяженность исследования составляет около 30 минут. В подробностях о том, как проводится колоноскопия, смотрите в видео.
А что потом?
Колоноскопия, в целом, безопасна. Однако подобно любым медицинским вмешательствам имеет ряд возможных осложнений, таких как:

Стоит немедленно обратиться к врачу, если в течение нескольких дней после процедуры:
- поднялась температура выше 38 °;
- возникли боли в животе;
- обозначается сильная слабость, происходит потеря сознания, наблюдается головокружение;
- возникла рвота, тошнота;
- происходят кровянистые выделения из прямой кишки;
- появился понос с кровью;
Под колоноскопией подразумевают эндоскопическую методику обследования, при которой используют оптический прибор - фиброколоноскоп. Для тех, кто с этим мероприятием еще не сталкивался, нужно узнать важные моменты про обследование толстой кишки. Во-первых, следует поговорить о том, какие должны быть показания к колоноскопии кишечника, порой незаменимой процедуре для установки диагноза. Важно не поддаваться панике, и не думать ни о каких недостоверных условиях манипуляции. Ведь никакого разрыва органа быть не может, как и повреждения анального сфинктера, отвечающего за возможность удержания кала.
Для стран Запада процедура считается обязательной при ежегодном обследовании у граждан, независимо от каких-либо критериев, если возраст превышает 45-50 лет. Стоит несколько узнать из истории о данном мероприятии в диагностической медицине.
От истоков колоноскопии до современности
Ранее сложно было обнаружить даже серьезные проблемы, касающиеся толстого кишечника. Ведь он расположен анатомически так, что визуально не удастся диагностировать заболевания. Изначально пробовали оценивать состояние рентгеном. Но имеющиеся внутри полипы с иными новообразованиями, в том числе и раковыми, не отсвечивались на снимке.
Были еще ректосигмоидоскопы, которыми могли осматривать лишь часть кишки – ее 30 см, визуализируемые через задний проход. Лишь с наступлением 65 года стало возможным исследовать орган посредством гибкого фиброколоноскопа. А спустя еще год появилось изобретение, ставшее основой для всех последующих устройств. Тогда уже начали делать фотографирование, получать биоматериал в целях гистологического исследования.
Современный зонд оптический, он же фиброколоноскоп, имеет форму тонкого, гибкого и очень мягкого прибора. Длина зонда составляет 160 см, чего более чем достаточно для полного прохождения нижней, большей части человеческого кишечника. Он беспрепятственно преодолевает каждый из анатомических изгибов и не создает угроз целостности тонких стенок широкой кишки. На конце устройства вмонтирована камера, увеличивающая подлинную картину в несколько раз. Все это можно видеть на мониторе. Благодаря источнику холодного света, ожоги исследуемого органа недопустимы.
С какой целью применима колоноскопия?
Существует несколько вариантов реализации колоноскопии:
- Исследования. Так, порядка 40 лет колоноскопическая диагностика остается наиболее достоверной при необходимости определить, в каком состоянии и с какими заболеваниями может быть толстый кишечник пациента. Это лишь визуальный осмотр, необходимый для установки конкретного диагноза. Сюда же стоит добавить взятие биопсии на анализ в целях уточнения состояния внутреннего органа.
- Лечения. Сюда относят сразу несколько особенностей с возможностью:
- извлечь инородный предмет;
- восстановить проходимость кишки, в месте сужения;
- удалить полип или опухоль;
- остановить кровотечение.
Без показаний –на колоноскопию никак
Осуществить колоноскопию при показаниях нужно как можно скорее. Поводом для этого может стать:
- пограничный возраст свыше 50 лет;
- наследственность (кровные родственники с проблемами по толстому кишечнику, в том числе с онкопатологией);
- группа риска по болезни Крона, язвенному колиту;
- ранее перенесенные операции на кишечнике.
Также имеется перечень симптомов, по которым назначают данный вид эндоскопии. Они характерны пациентам с:
- запорами, часто возникающими и сильно беспокоящими;
- болевыми ощущениями в толстом кишечнике, многократно и часто проявляющимися;
- выделениями в виде слизи или кровяных вкраплений, возникающих в прямой кишке;
- частым вздутием в зоне живота.
Все это может сопровождаться потерей массы тела, тогда точно нужно подозревать, что в толстом кишечнике что-то происходит не так. Это наиболее наглядные и ощутимые показания для колоноскопии, но не единственные.
Кроме того, чтобы подготовиться к некоторым операциям по части гинекологии, например, для удаления опухолевого образования в матке либо яичнике, ином месте зоны таза, также следует провести диагностику внутри кишечника. Она позволит даже при первичных признаках локализовать проблему и даже ликвидировать ее повсеместно при колоноскопии, не оттягивая с лечением на потом.
Подготовительный процесс в нюансах
Подготовка к процедуре колоноскопии должна выполняться строго по предписаниям врачей. Только в этом случае можно получить полностью достоверное заключение.
Перед назначенной датой, заранее за пару суток, нужно выполнить несколько простых манипуляций. Они основаны на предварительной подготовке, соблюдении специальной диеты и очищении кишечника от содержимого.

Предварительный этап: подготовка за 2 дня
У кого имеются запоры, одними препаратами слабительного действия не обойтись. Таким пациентам обычно в виде дополнительной помощи назначают прием касторового масла, либо клизму.
Прием касторки
Чтобы определиться с количеством масла, нужно знать массу тела. При весе в 70 кг нужно использовать за раз 60 мл касторки перед сном. При наличии послабляющего результата на утро, процедуру повторяют еще раз вечером.
Клизма
У кого запоры особенно тяжелые, без клизмы не обойтись. В домашних условиях ее тоже можно выполнить, если иметь под рукой кружку Эсмарха, вазелин. В грелке должно быть 1500 мл воды комнатной температуры. Далее в положении лежа на левом боку нужно вытянуть и согнуть в колене левую ногу. Емкость с водой располагается выше больного на метр – полтора. Далее наконечник внедряется через анальный сфинктер вглубь на 7 см.
Как только вся вода вытечет из грелки, следует избавить лежачего пациента от наконечника. Далее нужно походить на протяжении нескольких минут, до 10 и максимально удерживать содержимое в себе. На протяжении двух вечеров подряд это мероприятие выполняют по разу. Каким именно методом придется воспользоваться, укажет врач.
Недопустимо одновременное применение обоих подготовительных приемов – с маслом и клизмой.
Этап непосредственной подготовки: питание и слабительные
На протяжении 2-3 суток, накануне диагностических мероприятий, проводят бесшлаковую диету. Это способствует эффективному опорожнению ЖКТ от продуктов пищеварения. С вечера в канун посещения проктологического кабинета и вплоть до самой манипуляции следует отказать себе в еде полностью. Но стоит помнить, что как и любое медицинское мероприятие, колоноскопия ряд противопоказаний тоже имеет (о них в конце статьи). Так что нужно лишний раз обговорить с врачом все моменты по состоянию своего здоровья, имеющимся диагнозам и патологиям.

Рацион питания, разрешенного перед обследованием, состоит из:
- бульонов из нежирного мяса, готовящихся со второй воды;
- нежирных рыбы или мяса – сваренных говядины или курицы, индейки, кролика;
- творога или кефира;
- белого вчерашнего хлеба, галет из отрубей;
- желе.
Чего использовать в еду перед колоноскопией нельзя:
- свежих овощей, особенно капусты, свеклы, щавеля, шпината, прочей зелени;
- из второй категории фруктов и ягод – смородины с малиной, яблок с грушей, прочих наименований;
- черного хлеба;
- фасоли, сои, гороха, прочих бобовых;
- круп – гречки, овсянки, пшена, перловки;
- орехов;
- газированных напитков, кваса;
- алкогольных, в том числе пива;
- солений и маринадов, копченостей (сыров, колбас, мяса, рыбы).
Немного о самой процедуре
Колоноскопия пройдет гладко, если пациент настроился на позитивный лад, а процедуру осуществляет профессионал.
Нужно знать о таких нормах, какие в заключении пишут при здоровом кишечнике:
- По цвету слизистой: бледной с розовым либо желтоватым оттенком, с блеском;
- По характеру поверхностей: гладкий, исчерченный, не имеет язв, бугров или выпячиваний, с равномерным сосудистым рисунком;
- В местах наложений слизь характеризуется светлыми комочками. Уплотнения, фибрин, гной, некротические массы не визуализируются.
При наличии малейших отклонений можно заявлять с подозрением на какую-либо из характерных болезней.
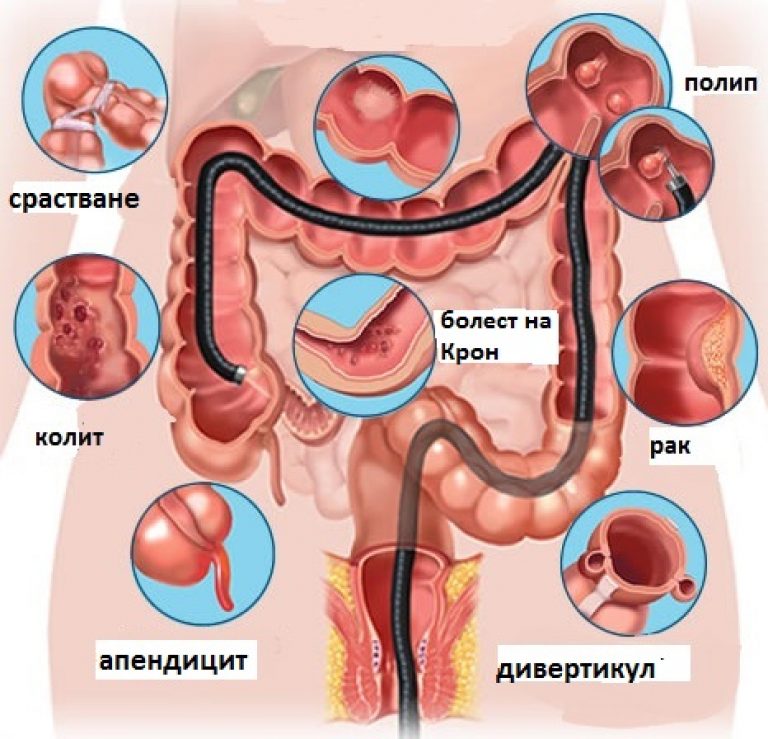
В ходе колоноскопии можно поставить такие диагнозы:
- наличие полипов в кишке;
- онкологическую патологию;
- язвенный колит неспецифического типа;
- туберкулез кишки;
- дивертикулу в кишечнике;
- болезнь Крона.
Противопоказания есть!
Сколь информативным ни был данный метод, но противопоказания к проведению колоноскопии имеются и представлены условиями:
Абсолютного типа;
- Перитонитом, требующим экстренной операции;
- Легочной и сердечной недостаточностью;
- Острым инфарктом миокарда;
- Тяжелой формой язв, ишемии, колита с возможной перфорацией стенок кишечника;
- Беременностью, потому как может способствовать началу родовой деятельности.
Относительного типа
- Плохо выполненной подготовкой;
- Кишечными кровотечениями (при незначительном количестве помощь оказывается сразу в ходе процедуры);
- Плохим самочувствием больного, потому как использовать наркоз становится нельзя, а без него результат будет не тот;
- Пониженной свертываемостью крови, из-за вероятности повредить слизистую с последующим кровотечением.
Таковы абсолютные и относительные противопоказания не дающие возможности на проведение колоноскопии у проблемных пациентов. Но добиться диагностической исследовательской цели можно и иными способами.
Альтернатива колоноскопии есть!
В качестве альтернативы будет предложена капсульная эндоскопия. Она подразумевает прием перорально специальной капсулы, оснащенной встроенной камерой с передачей сигнала в условиях времени. Если этот метод недоступен, можно ограничиться виртуальным вариантом эндоскопии, с МРТ. Это позволит изучить кишечник лишь в некоторых участках и при отсутствии чрезмерной перистальтики внутри.
Люди часто стесняются признавать проблемы, связанные с кишечником и откладывают визит к врачу. Однако если у человека наблюдаются боли внизу живота, запоры, кровотечения из ануса и другие неприятные симптомы, ему следует как можно быстрее обратиться к специалисту, который выпишет направление на процедуры. Распространенная манипуляция – колоноскопия, что это такое, вы подробно узнаете далее. Метод исследования информативен и дает полную клиническую картину.
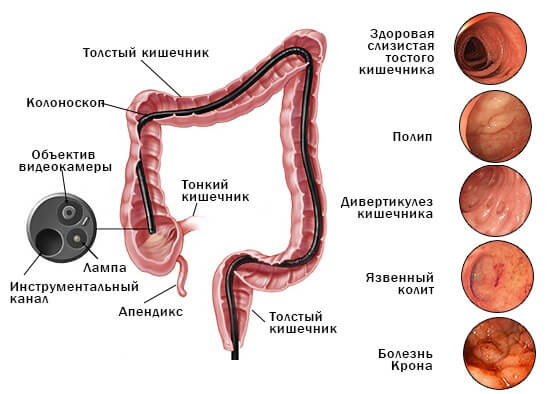
Что такое колоноскопия кишечника
Фиброколоноскопия предполагает обследование кишечника с помощью колоноскопа – гибкого длинного аппарата в виде трубки со световодом. Устройство оборудовано окуляром, трубками-воздуховодами и щипцами, которые безболезненно берут клеточный материал. Часто специалистами назначается виртуальная колоноскопия. Метод основывается на действии рентгеновских лучей. Исследование имеет ограничения – не позволяет проводить забор гистологического материала и его биопсию, выявлять полипы до 5 мм.
Показания
Ректороманоскопия или колоноскопия – два разных обследования толстого кишечника, которые специалисты проводят при таких симптомах:
- высокая температура в течение долгого времени, причина которой неясная;
- постоянная диарея или запор;
- кишечная непроходимость;
- подозрение на добро- и злокачественные образования;
- выделение крови или гноя из заднего прохода;
- стремительная потеря веса без видимых причин;
- анемия;
- язвенный колит, болезнь Крона;
- ощущение инородного предмета в прямой кишке;
- присутствие в кале крови и слизи.
Противопоказания
Видеоколоноскопию нельзя делать больным с такими патологиями:
- инсульт, острый инфаркт;
- гипертония;
- аритмия;
- анемия неустановленной этимологии;
- атеросклероз;
- шоковое состояние;
- перфорация кишечника;
- аневризма аорты;
- легочно-сердечная недостаточность выраженного характера;
- наличие спаек в брюшной полости;
- молниеносная форма колита;
- перитонит;
- обостренная стадия язвенного колита.
К противопоказаниям процедуры относится плохая подготовленность кишечника, неоднократные хирургические вмешательства в тазовую область, грыжи большого объема. Можно ли делать колоноскопию при геморрое? Врачи не запрещают проводить эту процедуру, наоборот, вмешательство позволит своевременно выявить узлы и начать их экстренное лечение.
Колоноскопия при беременности – каково мнение специалистов? В этом случае врач должен оценить соотношение пользы и вреда от процедуры. Ее проводят, только если у пациента наблюдается обильное и длительное желудочно-кишечное кровотечение, есть весомые подозрения на образование в толстой кишке, тяжелая диарея при неявном возбудителе (назначается ректоскопия), дисфангия, одинофагия и т.д.
Узнайте также, что такое , как лечить эту болезнь.
Как проводится колоноскопия
Проведение ректосигмоколоноскопии осуществляется после трехдневной подготовки кишечника. Техника процедуры простая. Человек ложится на левый бок и сгибает ноги в коленях. В прямую кишку вводится колоноскоп, трубка которого в ходе манипуляции продвигается вглубь примерно на 1,5 метра до места перехода в тонкий кишечник. Сначала кишка накачивается воздухом, что облегчает продвижение аппарата. Камера на конце колоноскопа транслирует изображение на экран, врач его анализирует и делает фото участков с патологией.
Больно ли делать колоноскопию? Ощущения болезненные, но терпимые. На конец колоноскопа наносится мазь – местная анестезия, и колонофиброскопия проводится без наркоза. Ребенку до 12 лет, пациенту со спайками, деструктивным процессом в кишечнике и низким порогом болевой чувствительности сделают колоноскопию под наркозом. Длительность процедуры около 15-30 минут.
- Диета для очистки кишечника длится три дня. Питание должно быть бесшлаковым – иметь высокое содержание волокон и оказывать легкое слабительное действие.
- За день до обследования правила питания ужесточаются – на завтрак и обед необходимо есть легкие продукты, вечером можно только пить. В день процедуры допускается исключительно питье.
- Необходимо провести очистку кишечника. Многие прибегают к клизме. Ее делают несколько раз – первое очищение накануне процедуры, второе – непосредственно перед вмешательством. Процесс не требует обезболивания.
Препараты для очищения кишечника
Современные лекарственные средства более щадящие, чем клизма, и не приводят к осложнениям. Как очистить кишечник перед колоноскопией? Особо популярна подготовка к колоноскопии фортрансом. Один пакет растворяется на 1 л воды, в среднем взрослому человеку надо выпить 3-4 литра с интенсивностью примерно 1 стакан/час. Дюфалак перед колоноскопией тоже эффективен. Флакон 200 мл разводится в двух литрах воды и выпивается за 2-3 часа.
Меню диеты перед колоноскопией
От того, как правильно вы будете питаться, зависит успешность выполнения процедуры. Что можно есть перед колоноскопией:
- кисломолочные продукты;
- бульоны на нежирном мясе;
- отварную птицу, говядину, нежирную рыбу;
- легкое печенье, белый хлеб из муки грубого помола.
Чтобы процедура прошла без последствий, необходимо исключить продукты питания, вызывающие вздутие: свежие овощи, зелень, фрукты, ягоды, черный хлеб, бобовые, пшенную, овсяную, перловую кашу, молоко, газированные напитки, квас, орехи. Последний прием пищи накануне процедуры – до 12.00. Если вы подойдете к диете с ответственностью, аппарат будет показывать достоверные данные.
Альтернатива колоноскопии кишечника
Варианты этой процедуры есть, какой выбрать, зависит от показаний. Что более актуально: ирригоскопия или колоноскопия? Первая процедура является рентгенологическим исследованием, при котором в толстую кишку заливают воду и сернокислый барий, а затем делают снимки. Манипуляция дает высокоточные результаты при диагностике рака кишечника. Ультразвуковая колоноскопия тоже относится к точным методам и назначается при диагностированной онкологии.
Еще один волнующий вопрос: что лучше – МРТ кишечника или колоноскопия? Первая процедура более комфортна и не требует особой подготовки. Однако она не дает полную возможность рассмотреть наложенные друг на друга петли кишечника и взять материал для биопсии. Стоимость процедур примерно одинаковая, какую выбрать, скажет лечащий врач.
Видео: как делают колоноскопию
Проходить процедуру в целях профилактики советуют всем, кому за 40 лет. Колоноскопия, что же это такое, и почему она так важна? Юрий Шелыгин, директор Научного центра колонопроктологии, объясняет необходимость проведения манипуляции. Елена Малышева рассказывает о сути колоноскопии, параллельно вы увидите, как специалисты осуществляют эту процедуру.
Колоноскопия является одним из ведущих методов исследования прямой кишки в проктологии. С ее помощью выявляются опасные заболевания, которые несут угрозу здоровью и жизни пациента, а также проводится лечение некоторых из них.
Несмотря на определенные сложности в ее проведении, при должной подготовке пациента и компетентности врача — это достаточно безопасная и безболезненная процедура, выполнение которой рекомендовано всем людям после 45 лет, при условии отсутствия противопоказаний.
Это помогает выявить вовремя отклонения от нормы и провести своевременную терапию.
Как развивались эндоскопические методы исследования
Инструментальные методы диагностики заболеваний толстого кишечника развивались постепенно.
На ранних этапах их возможности были ограничены.
Изобретение ректосигмоидоскопа позволило осматривать прямую кишку пациента, но не давало возможности двигаться дальше, потому что прибор отличался своей жесткостью.
В некоторых случаях помогала рентгенография, но она не показывала онкологические процессы и полипы на стенках кишечника. Врачам приходилось обследовать его оперативным путем через небольшие разрезы на теле пациента, что часто приводило к развитию осложнений.
Изобретение сигмовидной камеры в начале семидесятых годов, способной перемещаться по особому проводнику в теле пациента, позволило осмотреть весь кишечник, но фотографии вслепую столь протяженного участка были малоинформативными.
В середине семидесятых был изобретен фиброколоноскоп с гибким концом. Это стало прорывом в эндоскопии и позволило врачу выйти за грань доступных ранее возможностей.
Разработка модели колоноскопа, которая позволяла не только осматривать поверхность слизистой, но и фиксировать изображение на снимках, значительно усовершенствовала методику. Если учесть тот факт, что при процедуре появилась возможность взять часть биологического материала на анализ, то в сфере диагностики заболеваний толстого кишечника, наблюдался значительный прогресс. При должной подготовке организма пациента, которая заключалась в специальном бесшлаковом питании и применении слабительных и клизм для очищения кишечника, колоноскопия позволяла качественно исследовать внутреннюю поверхность кишечника.
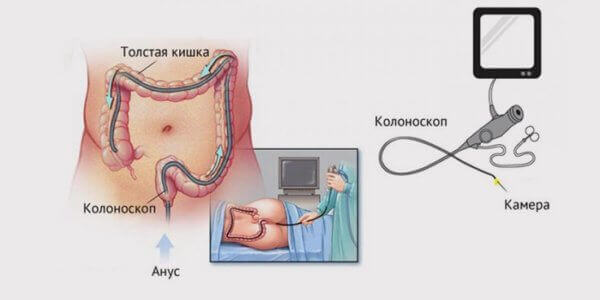
Что такое колоноскопия, с помощью какого оборудования она проводится
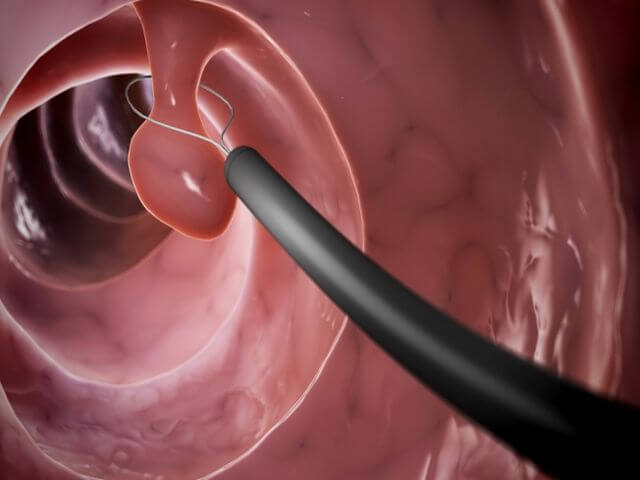
Для исследования кишечника методом колоноскопии применяется оптический зонд или фиброколоноскоп. Благодаря тому, что прибор обладает гибкостью, он может практически безболезненно проходить все анатомические изгибы кишечника. С его помощью проводят не только диагностическое исследование, но и проводят биопсию и удаление полипов.
Для поведения данной процедуры используется передающее устройство, которое вводится через анус. Он оснащен подсветкой, чтобы улучшить обзор внутри кишечника. Изображение, полученное в результате проведения исследования, записывается. При необходимости доктор может просмотреть его повторно.
Преимущества метода
 Важность колоноскопии, как метода диагностики заболеваний толстого кишечника, сложно переоценить. Он эффективнее, чем проведение виртуального исследования (МРТ), так как его достоверность оценивается не более 80%. В случае обнаружения отклонений от нормы, нужно будет все-таки провести инструментальное исследование для постановки точного диагноза, а в некоторых случаях и их устранения.
Важность колоноскопии, как метода диагностики заболеваний толстого кишечника, сложно переоценить. Он эффективнее, чем проведение виртуального исследования (МРТ), так как его достоверность оценивается не более 80%. В случае обнаружения отклонений от нормы, нужно будет все-таки провести инструментальное исследование для постановки точного диагноза, а в некоторых случаях и их устранения.
Колоноскопия позволяет найти полипы, которые со временем могут сузить просвет кишечника, вплоть до стеноза, а также при неблагоприятном стечении обстоятельств переродиться в онкологические образования.
Современная технология позволяет при их обнаружении сразу же удалить и взять часть биологического материала на гистологическое исследование. Еще одним преимуществом колоноскопии является возможность местной анестезии, общий наркоз назначается лишь в исключительных случаях, либо по желанию пациента.
В отличие от ректоскопии, при которой доктором исследуется участок кишечника, не превышающий по своей протяженности 30 сантиметров, с помощью колоноскопии можно получить информацию о состоянии участка кишечника гораздо большей протяженности.
Колоноскопия кишечника: показания, противопоказания и побочные эффекты
 Здоровье человеческого организма зависит от правильного функционирования всех органов и систем. Медицина постоянно развивается и совершенствует методы диагностики заболеваний, которые могут возникнуть у пациента, в том числе и патологий толстого кишечника.
Здоровье человеческого организма зависит от правильного функционирования всех органов и систем. Медицина постоянно развивается и совершенствует методы диагностики заболеваний, которые могут возникнуть у пациента, в том числе и патологий толстого кишечника.
Сбои в его работе могут привести к нарушению баланса во всем организме, потому что отвечает за выполнение таких важных функций как переваривание пищи, усвоение питательных веществ и воды, а также выведение каловых масс. Колоноскопия кишечника — это современный метод диагностики патологий толстой кишки, которые могут привести к развитию серьезных осложнений.
Показания для проведения
Толстый кишечник выполняет важную задачу для всего организма, которая заключается в переваривании, усвоении и выведении пищи. При чрезмерных нагрузках и неправильном питании его функция может нарушаться из-за развития патологических процессов на его внутренней поверхности.
Это может выражаться появлением следующих симптомов, которые являются показаниями для проведения колоноскопии кишечника:
- Наличие постоянных и длительных запоров.
- Появление болей в животе неизвестной этиологии.
- Выделения из прямой кишки как кровянистого, так и гнойного характера.
- Значительная потеря веса без видимых причин.
- Сильный метеоризм и вздутие кишечника.
- Болезненная дефекация.
Колоноскопия кишечника назначается при подготовке к некоторым операциям, а также в обязательном порядке она показана пациентам при подозрении на заболевания толстого кишечника.
![]()
Противопоказания
Во избежание повреждения толстой кишки, колоноскопия кишечника не рекомендуется пациентам со следующими заболеваниями:
- Язвенный колит в активной стадии . При этой болезни толстой кишки, обусловленной взаимодействием генетических и внешних факторов, целостность слизистой оболочки нарушается, что может привести к ее перфорации.
- Болезнь Крона . Она может затрагивать любой участок кишечника, в том числе и исследуемую при колоноскопии зону, и характеризуется воспалительным процессом, лимфаденитом с образованием язв и рубцов. Это гранулематозное заболевание имеет тяжелое хроническое течение и сложно поддается терапии.
- Наличие пупочной или паховой грыжи .
- Беременность у женщин в любом триместре.
- Проблемы со свёртываемостью крови , так как данная процедура может спровоцировать кровотечение.
- Перитонит .
Возможные осложнения колоноскопии после исследования кишечника с помощью эндоколоноскопа
В некоторых случаях при колоноскопии кишечника возникают нежелательные последствия.
Нарушение нормальной перистальтики кишечника и вздутие живота, которое вызвано тем, что в просвет кишки вводится воздух. Это устраняется при помощи специальных препаратов или газоотводной трубки.
Травмирование ануса при недостаточно аккуратном введении колоноскопа. Неприятные ощущения убираются при помощи анальгетиков, а для заживления травмированной зоны, назначают гели и мази с анестетиками. В большинстве случаев процедура является безболезненной, хоть и неприятной для пациента.
Понос и расстройство дефекации, вызванные использованием клизм и слабительного порошка при подготовке к колоноскопии, который проходит самостоятельно. В некоторых случаях врач назначает препараты для нормализации стула и восстановления нормальной функции кишечника.
Болевые ощущения и кровотечение в месте удаления полипа. Еще одним фактором, приводящим к осложнениям, является онкология, которая нарушает просвет кишечника и может способствовать его травмированию.
Самым опасным осложнением колоноскопии кишечника является его перфорация. Это явление очень опасно, особенно, если оно не выявлено вовремя доктором. Пациент при этом ощущает сильную боль, которую вытерпеть очень сложно. При условии плохого очищения кишечника до колоноскопии, через образовавшееся отверстие каловые массы могут попасть в брюшину и привести к ее воспалению.
В этом случае нужна срочная операция по ушиванию образовавшегося отверстия. В случае же медицинской халатности, когда повреждение не обнаруживается вовремя, все может закончиться резекцией части кишечника, установкой стомы или даже летальным исходом.
К возникновению перфорации кишечника могут привести следующие факторы:
- Неопытность и низкая квалификация доктора.
- Дистрофические явления и истончение кишечника.
- Плохая очистка прямой кишки и кишечника от фекалий.
- Чрезмерная активность кишечника.
Травмирование во время колоноскопии происходит обычно в зоне естественных загибов кишечника, в области печеночных и селезеночных углов. При этом легко повредить близлежащие органы: печень и селезенку, что приводит к сильной кровопотере и иногда к удалению селезенки. Поэтому колоноскопия кишечника обязательно проводится в медицинской клинике, чтобы в случае возникновения осложнений оказать безотлагательно необходимую помощь.
Как делают колоноскопию, почему так важна подготовка к колоноскопии кишечника
Для успешного проведения исследования очень важна правильная подготовка к колоноскопии кишечника. Это снизит риск возникновения осложнений, и увеличит информативность процедуры. Пациенту нужно подойти к ней со всей ответственностью и строго придерживаться предписаний доктора, который распишет специальную диету и прием необходимых препаратов перед колоноскопией. От этого зависит ее результат и безопасность проведения.
Подготовка к колоноскопии кишечника состоит из мер, которые помогут облегчить проведение процедуры для врача и пациента, а также повысят информативность исследования:
- Предварительная подготовка заключается в отмене препаратов железа, активированного угля и висмута, а также гормонов и кардиальных средств.
- Для подготовки к проведению процедуры назначается бесшлаковая диета. Начинают ее придерживаться за 3-4 дня до даты проведения колоноскопии. При этом исключаются из рациона следующие продукты: грибы, бобовые, каши и зерносодержащие продукты, некоторые овощи и фрукты и ягоды, орехи, молочная продукция (за исключением кисломолочной), газированные напитки, жирные сорта мяса и рыбы, консервы и колбасная продукция, а также копчености и соленья. Употребление сладостей строго ограничено разрешенным их перечнем. За день до процедуры разрешено употребление прозрачных бульонов и бесцветных жидкостей, употребление которых завершается за 2 часа до начала приема очищающих кишечник препаратов.
- Очищение кишечника должно проводиться с помощью лекарств, назначенных доктором, без клизм с вазелиновым маслом. Обычно назначаются слабительные препараты стимулирующего действия. Если у пациента наблюдаются длительные запоры, то их доза увеличивается вдвое или они используются в комбинации со средствами осмотического типа. Подготовка кишечника проводится с помощью препарата Фортранс, либо используются очистительные клизмы и касторовое масло.
Проведение процедуры в подробностях
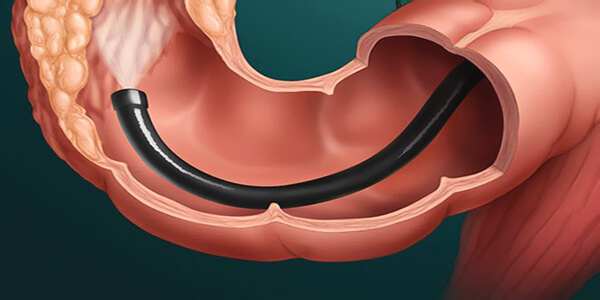
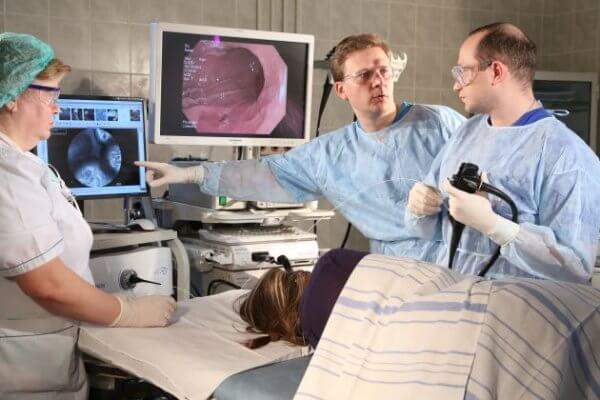 Пациентам, которым назначено исследование, интересно, как делают колоноскопию, к чему нужно быть готовым, отправляясь в клинику. Как правило, процедура проходит в отдельном помещении клиники, оснащенном необходимым оборудованием. Пациент раздевается и ложится на кушетку в позу эмбриона на левый бок. Исследование проходит под местной анестезией, под действием препаратов с лидокаином. Такого обезболивания обычно бывает достаточно, чтобы пациент не испытывал особого дискомфорта.
Пациентам, которым назначено исследование, интересно, как делают колоноскопию, к чему нужно быть готовым, отправляясь в клинику. Как правило, процедура проходит в отдельном помещении клиники, оснащенном необходимым оборудованием. Пациент раздевается и ложится на кушетку в позу эмбриона на левый бок. Исследование проходит под местной анестезией, под действием препаратов с лидокаином. Такого обезболивания обычно бывает достаточно, чтобы пациент не испытывал особого дискомфорта.
Колоноскоп аккуратно вводится доктором через анальное отверстие.
Он контролирует ее продвижение по кишечнику, ориентируясь на показатели камеры. Чтобы увеличить просвет кишки и разгладить ее складки, что упрощает диагностику, производится подача газа в кишечник, которая ощущается пациентом как вздутие живота.
Лишний воздух удаляется при помощи аппарата, которым проводится исследование, через специальный канал. Продвижение колоноскопа на особо сложных участках, где есть физиологические изгибы, составляющие около 90 градусов, врач и его ассистент контролируют с помощью пальпации. Информация о том, как делают колоноскопию, поможет пациенту быть в курсе происходящего и снизить тревожность при проведении исследования.
Длительность процедуры в среднем не превышает получаса. После этого прибор извлекается и отправляется на дезинфекцию. Данные исследования оформляются доктором в виде протокола, в котором он дает пациенту необходимые рекомендации и направление к специалисту соответствующего профиля.
Женщинам стоит помнить, что во время беременности колоноскопия не проводится. При месячных она делается только в исключительных случаях, лучше дождаться, когда выделения закончатся. При хроническом геморрое колоноскопия не только не противопоказана, но и поможет более четко увидеть клиническую картину заболевания и определить стратегию лечения пациента.
Колоноскопия прямой кишки: что показывает, какие заболевания диагностируются с ее помощью
 Колоноскопия прямой кишки и других отделов толстого кишечника помогает осмотреть состояние слизистой, найти новообразования, если они там имеются, взять биологический материал для исследования и провести лечение в некоторых случаях. Хорошо, если пациент будет проинформирован, что показывает колоноскопия, чтобы у него не было сомнений в необходимости проведения процедуры при наличии показаний.
Колоноскопия прямой кишки и других отделов толстого кишечника помогает осмотреть состояние слизистой, найти новообразования, если они там имеются, взять биологический материал для исследования и провести лечение в некоторых случаях. Хорошо, если пациент будет проинформирован, что показывает колоноскопия, чтобы у него не было сомнений в необходимости проведения процедуры при наличии показаний.
Несмотря на наличие противопоказаний и возможность появления побочных эффектов, пользу этого диагностического метода для сохранения здоровья человека сложно переоценить.
Виртуальные технологии диагностики не могут дать столь точной информации, как исследование с помощью камеры фиброколоноскопа.
От здоровья толстого кишечника зависит иммунитет пациента, так как он формируется в частности микробной флорой в нем. На участке протяженностью около двух метров, происходит всасывание воды, витаминов и аминокислот. Нарушения в этом органе могут привести к дефициту важных для организма веществ и развитию различных патологий.
Что выявляет колоноскопия в норме
Несмотря на то, что колоноскопия прямой кишки неприятна с психологической точки зрения, ее проведение помогает вовремя обнаружить возникшие заболевания и вылечить их, что поможет сохранить здоровье пациенту, а иногда даже и жизнь.
При помощи колоноскопии прямой кишки исследуются все отделы толстого кишечника на предмет соответствия показателям:
- Цвет слизистой оболочки в норме должен быть желтым или розовым, отличающимся бледностью. Если цвет изменен, это сигнализирует о наличии воспаления или эрозии.
- Блеск слизистой кишечника говорит о достаточном количестве слизи на ее поверхности. Участки, на которых происходит развитие патологии, плохо отражают свет.
- Поверхность кишечника практически гладкая, наличие не характерных выпуклостей и бугорков — это признак развития патологии.
- Сосудистый рисунок также несет информацию о состоянии кишечника, он должен выглядеть особым образом, любые изменения его рисунка должны быть дополнительно изучены.
- Наложения слизистой оболочки должны быть светлыми, если же они слишком уплотнены и имеют другой цвет, это является признаком возможной патологии.
Колоноскопия кишечника широко применяется в гастроэнтерологии. Этот метод диагностики позволяет врачу увидеть своими глазами слизистую оболочку. Такая проверка кишечника информативна в отношении язвенных, воспалительных заболеваний, при выявлении новообразований толстого кишечника. При применении колоноскопии доктор может произвести биопсию нужного фрагмента без проведения операции. Что такое колоноскопия? Для некоторых пациентов это не только обследование кишечника, но и единственная возможность спасти их жизнь.
Кому необходимо проведение колоноскопии
Как и всякое медицинское исследование, колоноскопия применяется в рекомендованных случаях. Даже пациенты, имеющие один и тот же диагноз, могут нуждаться в ней в разной степени. Показания к колоноскопии можно разделить на 2 группы: абсолютные (обязательные) и относительные. К обязательным показаниям относятся:
- Кровотечения желудочно-кишечного тракта.
- Рецидивы кишечной непроходимости.
- Подтверждение неспецифического язвенного колита.
- Болезнь крона.
- Повторяющиеся эпизоды абдоминальных болей неясного происхождения.
- Полипы желудочно-кишечного тракта.
- Исключение новообразований толстого кишечника (онкопоиск).
Исследование проводится при упорных запорах. Этот случай относится к относительным показаниям. Кроме вышеописанных показаний специалисты Всемирной Организации Здравоохранения рекомендуют проведение такой диагностической процедуры каждые 5 лет после достижения 40-летнего возраста, а в группе риска по развитию семейного полипоза – с 12-14 лет.
Кому нельзя проводить колоноскопию
Колоноскопия – высокоинформативный метод. Визуализация кишечника позволяет проводить уточнение диагноза и лечебные манипуляции. Метод эмоционально и физически оказывает нагрузку на организм пациента. Поэтому противопоказания достаточно обширны и касаются не только ограничений со стороны ЖКТ:
- Острые инфекционные заболевания (кишечные, респираторные и т. д.).
- Возникновение подозрения на перитонит.
- Значительно выраженная органная недостаточность (легочная, сердечная).
- Ишемические колиты значительной выраженности.
- Общее тяжелое состояние пациента.
- Тяжелый ишемический колит в стадии обострения.
- Наличие значительных нарушений в системе свертывания крови.
- Обширный язвенный колит в стадии обострения.
Колоноскопия – достаточно безопасный метод с хорошо известными нюансами и осложнениями. Существует ряд частных вопросов, касающихся противопоказаний. Один из них состоит в том, можно ли делать колоноскопию при месячных. Стандартный ответ эндоскописта будет отрицательным. Исследование лучше перенести на другое время. Исключения составляют ситуации, угрожающие жизни. Экстренную диагностику по жизненным показаниям необходимо проводить и во время менструального кровотечения.
Подготовка к колоноскопии
Эффективность проведения инструментального исследования будет напрямую зависеть от предшествующей подготовки. Если она выполнена в полном объеме, то слизистую удается всесторонне осмотреть, выявив даже минимальные патологические образования. Наличие кишечного содержимого уменьшает возможности продвижения и осмотра, а значит, ставит под сомнение достоверность полученных результатов.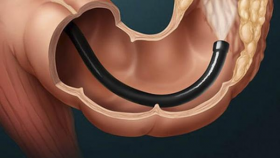
Пациент должен быть детально осведомлен о том, как готовиться к колоноскопии. Из огромного множества способов стоит предпочесть те, что рекомендованы Российским Эндоскопическим Обществом. Общепризнанны 2 варианта подготовки.
При любом из них пациентам с нормальным стулом за 2, а при задержке опорожнения кишечника за 3 дня необходимо соблюдать диету. Она подразумевает полное исключение растительной клетчатки. Допустимыми продуктами являются бульоны, вареная рыба, яйца, молочные продукты, чай, сахар, осветленные соки, мед. Можно пить воду. Накануне проведения манипуляции пациент не принимает пищу в обеденный и вечерний прием. В день исследования он исключает завтрак. Допускается прием сладкого чая или прозрачного бульона. Исключение составляют больные диабетом, которым разрешен завтрак без содержания клетчатки (яйцо, кефир).
Очищение кишечника перед колоноскопией может отличаться способом проведения:
- С помощью слабительного. В день, предшествующий исследованию, с 15 часов 3 (при запорах 4) литра Фортранса растворяют в 1 литре воды. Полученный раствор необходимо принять в течение 180 – 240 минут.
- С помощью клизм. В 14 часов дня, предшествующего исследованию, пациент принимает слабительное, а в 18:00 и 20:00 производит очистительные клизмы водой температурой около 22 – 24 градуса тепла по 1,5 л. Утром перед колоноскопией очистительную клизму проводят трижды: в 6:30, 7:30 и в 8:30. Состав и объем аналогичны предыдущим. Если в последний раз вода не содержит каловых масс, то процедуру заканчивают. Если фрагменты кала встречаются, продолжают до появления чистой воды.
До проведения колоноскопии необходимо разобраться, как ее делают. Самый частый вопрос пациентов – больно ли делать исследование. Однозначного ответа на этот вопрос быть не может, поскольку уровень болевой чувствительности у разных людей значительно отличается. Обезболивание можно осуществлять несколькими способами. Чаще других применяют 3 варианта:
- Местное обезболивание. Метод, при котором обезболивающее вещество вводится самим оборудованием для колоноскопии. Во время продвижения колоноскопа и расширения кишечника с помощью воздуха пациент чувствует происходящее. Именно по его комментариям врач получает дополнительные сведения о возможности дальнейших действий. Обезболивающий раствор вводится местно.
- Общее обезболивание. При таком способе пациент ничего не чувствует во время проведения манипуляции. Он находится под наркозом.
- Седация. Медикаментозное сопровождение, позволяющее провести исследование без наркоза. При данном методе больной заранее принимает препараты. Он находится в сознании, может выполнять рекомендации эндоскописта. Болевая чувствительность при этом притуплена.
Выбор оптимального метода обезболивания – задача врача. Для этого он учитывает и место предположительной локализации процесса, и состояние пациента, и наличие у него сопутствующей патологии. После анализа данных предпочтение отдается самому безопасному и комфортному из возможных вариантов.
Что выбрать: КТ кишечника или колоноскопию?
Толстый кишечник можно исследовать несколькими способами: ирригоскопией, ректороманоскопией, компьютерной томографией (КТ) кишечника или колоноскопией.
Каждый из методов предпочтителен для определенных клинических ситуаций. Для диагностики новообразований кишечника активно применяется компьютерная томография (КТ). При ее проведении множество полученных снимков объединяются в компьютере в детальную 3D модель. КТ кишечника или колоноскопия – что лучше? У каждого метода диагностики свои преимущества и слабые стороны.
Компьютерная томография
КТ характеризуется:
- высокой точностью;
- атравматичностью;
- возможностью применения в случаях, когда колоноскопия противопоказана (при эрозированной поверхности кишечника и т. д.);
- меньшим временем проведения;
- возможностью рассмотрения результатов в любой момент в полном объеме;
- позволяет увидеть состояние окружающих кишечник тканей;
- меньшей зависимостью от специалиста;
- легче переносится пожилыми ослабленными больными;
- не требует дополнительной нагрузки в виде наркоза.
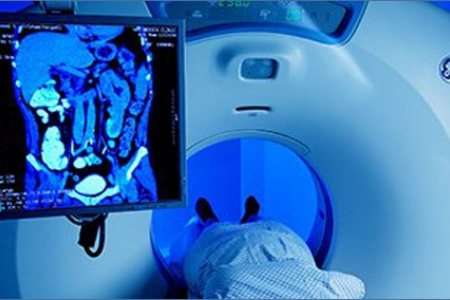
Минусами метода является невозможность использования у тучных пациентов, у беременных женщин и у детей до 14 лет. Процедура дорогостояща и не всегда доступна для населения (может быть расположена далеко и в 1 экземпляре на большое количество больных).
Плюсами колоноскопии является возможность оценить состояние слизистой оболочки (цвет), взять материал на исследование, провести лечебные мероприятия (полипэктомию), возможность детального рассмотрения мелких элементов. Минусами метода является инвазивность, травмоопасность, болезненность, зависимость от анатомических особенностей (стриктур, резкостей углов поворота кишечника).
Исходя из особенностей этих методов, они будут рекомендованы врачом в подходящих ситуациях. Например, для диагностики итогов лечения болезни Крона у пожилого пациента доктор отдаст предпочтение КТ, а для диагностики полипоза – колоноскопии. Каждый метод исследования имеет свою нишу применения.




