Лікування нирок при системному червоному вовчаку. Системний червоний вовчак в нефрології - вовчаковий гломерулонефрит та інші її прояви Нефротичний синдром при системному червоному вовчаку
Нефропатія при системному червоному вовчаку
Системний червоний вовчак - одне з найпоширеніших системних захворювань сполучної тканини, що має генетичну обумовленість недосконалості імунорегуляторних процесів. В результаті відбувається утворення антитіл до власних клітин, що призводить до їх ураження та загибелі. Результатом є залучення до патологічного процесу багатьох органів і тканин.
Поширеність.Останніми роками відзначається почастішання виявлення цього захворювання, внаслідок захворювання діагностується у 500-600 пацієнтів на 1 млн. населення. Ймовірно, таке почастішання зумовлене поліпшенням діагностичних можливостей, насамперед за рахунок розробки нових імунологічних критеріїв. При цьому жінки хворіють приблизно в 10 разів частіше за чоловіків
Етіологія.Етіологічні чинники, які ведуть розвитку патології, не зрозумілі. Не виключається, зокрема, роль ретровірусів, підтвердженням чого є виявлення антитіл до ДНК-і РНК-вірусів, наявність параміксовірусних цитоплазматичних включень у судинах ендотелію і всередині лімфоцитів, виявлення С-онкорнавірусу в біоптаті нирок і шкіри. Крім того, виявлено лімфоцитотоксичні антитіла у членів сімей хворих, а також медичного персоналу. Правда, необхідно відзначити, що навіть з тимчасовими методами не вдається виділити вірус з крові та тканин хворих на системний червоний вовчак.
Слід зазначити також роль генетичних чинників у розвитку даної патології. Зокрема, відзначено велику частоту цього захворювання в певних сім'ях. Підтвердженням цього є той факт, що системний червоний вовчак в 24-57% випадків зустрічається у однояйцевих близнюків, тоді як у різнояйцевих тільки в 2%.
нефропатія системний червоний вовчак
При дослідженні головного комплексу гістосумісності виявлено чотири групи генів, які є найбільш презентативними при розвитку ВКВ:
гени ІІ класу HLA;
гени, локалізовані в області II класу HLA, які продукуються в період впливу антигену;
гени, відповідальні за продукцію комплементу, локалізовані області III класу;
інші гени, що локалізуються в області III класу, задіяні в імунних та запальних реакціях, частина з цих генів відповідальні за продукцію фактора некрозу пухлини-альфа (TNF-альфа).
У більшості досліджень вказується на частоту народження певного набору антигенів Н LA, зокрема, HLA - B8, DR-3 і DR2. За даними М. J. Walport та співавт. (1982), у хворих певних південних національностей може превалювати набір антигенів 111A-A1-B8-DR3. Проте, з інших літературних джерел відзначається поліморфізм набору генів HLA. Інформацію з цього питання можна підсумувати так:
1. Головний комплекс гістосумісності HLAII клас поділяється на дві групи:
гени, асоційовані з ВКВ;
асоційовані навіть не стільки із самим захворюванням, скільки з присутністю аутоантитіл.
У європейських країнах у хворих із ВКВ домінує галотип 111 АА1, - В8, DR3, DQw2 та HLA-DR2,-DQwl. Однак у різних популяціях домінують різні набори антигенів у системі HLA. Наприклад, поєднання HLA-DR2, яке рідко поєднується з алелями С4А, є фактором ризику розвитку ВКВ. Присутність HLA-DR2 характерна для китайської та японської популяцій.
Показано, що клас II HLA характеризується поліморфізмом, що відповідає підвищенню аутоантитіл таких, як HLA-DR3 з анти-Ro і анти-L-антитілами , а також HLA-DR4 з анти-RNР-антитілами . Зміна титру анти-Ro та анти-La антитіл може бути суто індивідуальною для гетерозиготних близнюків з HLA-DQwl/-DQw2, причому це збільшення можливе за рахунок зміни кількості молекули DQ (DQwla/DQw2 або I ><. >wl/DQw2a). Ці дослідження показали, що гени II класу іграми істотну роль імунної відповіді.
2. Виявлення поліморфізму одного гена, не пов'язаного з ВКВ, але, тим не менш, залученого до антигенного процесу (ТАР2 - транспортний ген).
3. Взаємодія між алелями, відповідальними за комплемент С4A та розвиток ВКВ, були ідентифіковані у багатьох популяціях.
4. Генетичний поліморфізм різного рівня експресії фактора некрозу пухлини-альфа, який асоціюється з різними варіантами захворювання на ВКВ. L. Jocob та співавт. (1990) показали поліморфізм генів TNF-a, виявлений тільки у людини (але це не має відношення до TNF-P), який корелює та варіює у хворих на ВКВ.
У пацієнтів з HLA-DR-3 або DR4 було виявлено високу продукцію TNF-a, тоді як у хворих на HLA-DR-2 рівень концентрації TNF-a був суттєво нижчим.
Велика роль гормонального фону у розвитку системного червоного вовчаку, що насамперед підтверджується більшою частотою розвитку захворювання у жінок, особливо під час вагітності та в післяпологовому періоді. Цікаво відзначити, що М.Ю. Фоломєєв (1986) виявив у хворих жінок велику естрогенну активність, а у разі розвитку даної патології у чоловіків у них виявлявся нижчий рівень тестостерону та відносне підвищення рівня естрадіолу.
Серед факторів навколишнього середовища загальновизнано негативну роль надмірної сонячної інсоляції.
Патогенез. В даний час у механізмі розуміння патогенезу ВКВ та продукції аутоантитіл існують два основні питання:
Яку роль продукції аутоантитіл відіграють Т-лімфоцити?
Які пептиди беруть участь у постійній Т-клітинній стимуляції, яка обумовлює секрецію антитіл та участь у цьому процесі Т-лімфоцитів? Чи набувають ендогенні пептиди антигенну структуру?
При обговоренні першого питання немає сумнівів щодо участі Т-лімфоцитів у процесі утворення аутоантитіл. У зв'язку з цим постає інше питання: який антиген може провокувати продукцію аутоантитіл?
У 60% випадків аутоантитіла (ауто-АТ) продукуються на нативну ДНК при ВКВ, будучи високоспецифічними, і, як правило, відносяться до класу IgG. Продукуються вони завжди за участю Т-хелперної фракції. У цьому процесі запуску продукції AT та участі Т-хелперів можуть брати участь такі пептиди:
гістонові білки, нуклеосомні білки;
білки, які виникають при продукції антитіл і які включають аутологічні протеїни, такі як фактор транскрипції, або вірусні пептиди;
ідіопептиди, які утворюються за рахунок формування анти-DHK антитіл.
Однак не тільки нативна ДНК може грати роль артеріальної гіпертензії, що викликає стимуляцію Т-клітин. Має місце низка інших пептидів, у тому числі денатурована ДНК (60%), у 30% у ролі АГ виступають гістонові білки, у 30-40% випадків – це ядерні антигени Sm та Ко (SSA). Незважаючи на те, що на ці АГ немає толерантності з боку Т-лімфоцитів, вони сприяють формуванню "негативної" фракції Т-лімфоцитів, що несуть на своїй мембрані один з цих пептидів.
Існує гіпотеза, висловлена D.М. Кlinman А. D. Steinberg (1995), суть якої зводиться до поліклональної активації В-лімфоцитів, включаючи посилену продукцію аутоантитіл. При цьому спостерігається стимуляція лімфоцитів, що здійснюється, наприклад, вірусами або іншими механізмами, які здатні змінювати функцію та Т-супресорів опосередковано. Раніше в інших дослідженнях показано, що продукція антитіл спрямована на певний антиген та поліклональна активація В-лімфоцитів відсутня.
Вплив вірусів може здійснюватися наступним шляхом:
інфіковані лімфоїдні клітини здатні активувати Т- та В-лімфоцити;
взаємодія вірусу з клітиною для реплікації нуклеїнових i та ялин від та розвитку вираженої імунологічної толерантності;
пряма перехресна реакція між вірусом та антигеном господаря;
стимуляція продукції антиідіопатичних антитіл із можливою експресією вірусних рецепторів на мембрані клітини;
інфекція нелімфоїдних клітин у разі персистенції пролонгованого вільного антигену.
Не виключається роль ретровіруса. Відомо, що продукція антитіл (AT) до нативної (ds) ДНК відіграє істотну роль у патогенезі ВКВ. Ці антитіла виявляються у 60% випадків. Ще й 1967 р.к. J. Koffler та співавт. довели наявність у хворих на ВКВ AT до ДНК ниркової тканини (клубочка) і шкіри. Невисокий титр антитіл Kds ДНК у сироватці є показником активності захворювання.
Серед різних теорій розвитку ВКВ існує думка про розвиток перехресної реакції в момент продукції антитіл на ds ДНК між протеогліканом гепаран сульфатом і ds DHK. Протеоглікан гепаран сульфат є компонентом нормальної гломерулярної базальної мембрани. Також в ролі перехресно-реагуючого антигену можуть виступати люпус-асоціюючі протеїни мембрани.
Таким чином, основа захворювання лежить у продукції антитіл (найчастіше до нативної ДНК з подальшим формуванням імунних комплексів.
У розвитку ВКВ велике значення має дефіцит комплементу. У частині випадків має значення дефект гена як причина гомозиготного дефіциту білкового компонента комплементу, хоча ця група хворих представлена найменшою кількістю. Тільки специфічний дефіцит у системі комплементу асоціюється з розвитком ВКВ.
У цьому характерний класичний шлях активації. Clq, Clr, Cls | Keid R. E., 1989; Bowness W. V. et al., 1994] і дефіцит С4 асоціюється з підвищенням цих фракцій у 75% випадків при ВКВ, особливо при тяжкому перебігу. У той час як дефіцит С2 асоціюється з більш легким перебігом хвороби.
Придбання дефіциту комплементу, який асоціюється зі зниженням інгібітору С1 і СЗ нефритичного фактора, також поєднуються з посиленням процесу аутоімунізації при ВКВ.
Описане вище наводить на думку, що патофізіологічні причини зв'язку дефіциту комплементу та розвиток ВКВ пов'язані з класичним шляхом активації комплементу. ВКВ поєднується з дефіцитом системи комплементу та наявністю імунних комплексів, що пов'язано, мабуть, з кодуванням різних частин геному.
Утворені імунні комплекси беруть участь в активації системи комплементу за допомогою взаємодії з рецепторами, що експресуються, до фракцій комплементу на мембрані різних клітин, у тому числі і на еритроцитах. Комплементарні рецептори 1-го типу (CR1), а також рецептори до фракцій комплементу СЗв, 1СЗв, С4в, відіграють активну роль у переносі імунних комплексів. Локалізуються ці рецептори у крові на еритроцитах. У циркулюючому руслі імунні комплекси взаємодіють з фракціями комплементу, за участю в цьому процесі рецепторів на мембрані еритроцитів CR1, надалі відбувається фагоцитування системою нейтрофілів з процесами катаболізму. У хворих на ВКВ рецептори CR1 різко активовані, також відзначається генетичний поліморфізм CR1 гена з різним ступенем експресії CR1 на еритроцитах.
У 1994 р. А.І. Blakemore та співавт. у своїх дослідженнях показали, що велике значення надається варіабельності гена TNF-a та поліморфізму антагоніста гена рецептора IL-1 у хворих на ВКВ.
Крім перерахованих механізмів в останні роки велике значення надається розвитку депресії апоптозу у хворих на ВКВ. Поява зниження активації апоптозу, можливо, є однією з причин тих змін у нирковій тканині, які є при ВКВ. В експериментальних роботах виявлено, що анти-ДНК моноклональні антитіла можуть блокувати ДНК-азу та викликати інгібіцію апоптозу.
У хворих на ВКВ за депресію апоптозу можуть відповідати такі механізми:
сироватковий рівень розчинних Fas-молекул (APO-1. CD95), який інгібує апоптоз і підвищений у хворих на ВКВ;
експресія онкогену Bcl-2, здатного інгібувати апоптоз, різко виражена у хворих на ВКВ;
виявлено підвищену експресію Bcl-2 у клубочках хворих з люпус-нефритом 4-го типу.
Описані механізми можуть грати певну роль розвитку супресії апоптозу при проліферативному нефриті у хворих ВКВ. Таким чином, при ретельному аналізі можна висловити припущення про зниження активності апоптозу у розвитку проліферації гломерулярних клітин у хворих на ВКВ. При цьому ступінь хронізації за даними клініко-морфологічного дослідження має негативний кореляційний зв'язок із числом клітин клубочка в стані апоптозу.
Відповідно виявлено позитивний кореляційний зв'язок між вираженістю склерозу клубочків та кількістю гломерулярних клітин у стані апоптозу. Причини, які викликають депресію апоптозу у хворих на ВКВ, нині не вивчені до жебрака, тому пояснення цього феномену поки що не існує.
Класифікаціясистемний червоний вовчак включає визначення характеру перебігу хвороби (гостре, підгостре, хронічне), клінічних симптомів та активності процесу (I - мінімальна, 11 - помірна та III - висока) [Насонова В.А., 1989; Іванова M. M., 1994].
Морфологіявовчакової нефропатії характеризується вираженим поліморфізмом. Патогномотичні зміни у вигляді "дротяних петель", фібриноїдного некрозу капілярних петель і н карнопікнозу зустрічаються відносно рідко. Вважається, що при системному червоному вовчаку зустрічаються всі морфологічні варіанти гломерулонефритів. Відповідно до класифікації ВООЗ, морфологічно виділяється VI класів:
I. Відсутність змін у біоптаті (при світловій мікроскопії).
ІІ. Мезангіальний гломерулонефрит з помірною (Па) та середньою (IIb) гіперклітинністю.
ІІІ. Фокальний та сегментарний проліферативний гломерулонефрит з підрозділом:
IIIA - з осередками гострого некротичного ушкодження;
IIIB - з наявністю вогнищ активності та склерозу;
IIIC – за наявності вогнищ склерозу.
IV. Дифузний проліферативний гломерулонефрит із підрозділом:
IVA – без сегментарних вогнищ;
IVB – з активними осередками некрозу;
IVC - з активними та склерозуючими осередками;
IVD – з осередками склерозу.
V. Мембранозний гломерулонефрит із підрозділом:
VA – чистий мембранозний гломерулонефрит;
VB – асоційований з осередками класу ПА або В;
VC - асоційований з вогнищами класу ПА, або С;
VD - асоційований із осередками класу IV (А, В, С або D). VI. Склерозуючий гломерулонефрит.
При імуногістохімічному дослідженні в клубочках найчастіше виявляється відкладення імуноглобулінів G, фракції комплементу та фібрину.
клінічна картинаЗахворювання характеризується поліморфністю. Для системного червоного вовчаку характерна множинність поразки. Найчастіше першим проявом захворювання є підвищення температури тіла, що носить іноді гектіческій (септичний) характер. Поразка шкіри буває дуже різноманітно, хоча в 10% хворих шкірні зміни взагалі можуть бути відсутні. У разі наявності ураження шкіри вони можуть проявлятися шкірними висипаннями дискоїдного характеру з гіперемією, інфільтрацією, фолікулярним гіперкератозом. Однак найбільш типовим є наявність ізольованих або зливних еритематозних плям різної величини. Вважається найбільш типовим розташування їх на носі та щоках у формі "метелика". Характерно посилення шкірних проявів у весняно-літній період, особливо у випадках прямої сонячної інсоляції.
Типово ураження серця, що проявляється насамперед наявністю тахікардії. Майже у чверті хворих визначається випітний перикардит. Ще частіше виявляється міокардит, що проявляється глухістю тонів і вираженою тахікардією.
Останніми роками дедалі частіше діагностуються ознаки ендокардиту. Тому поряд з ЕКГ та ФКГ необхідно проводити ультразвукове дослідження серця. Досить часто виявляється ураження судин, що може бути появою ознак синдрому Рейно. Майже у чверті хворих часті тромбофлебіти.
Внаслідок ураження судин головного мозку виділяються характерні зміни. При цьому виявляють великі критерії, для яких характерна наявність судомних ознак та осередкові зміни. Можливі психічні порушення, а також помірні головні болі, парестезії та реактивна депресія.
Нарешті, у половини хворих відзначається реакція з боку легень, що проявляється випітним плевритом та рідше люпус-пневмонітом. Майже у половини хворих відзначається збільшення печінки, що пов'язано з розвитком вовчакового гепатиту. Це характеризується підвищенням трансаміназ у сироватці крові.
Поразка нирок найбільш типова для системного червоного вовчака. У цьому встановлено, що морфологічні зміни із боку нирок виявляються значно частіше, ніж розвивається клінічна картина. Зокрема, у разі загибелі хворих на патологоанатоми встановлюють патологічні зміни у всіх досліджених.
Картина вовчакового нефриту вкрай різноманітна - від помірної протеїнурії до вираженого СР.
За наявності ізольованого сечового синдрому виявляється минуща помірна протеїнурія (до 0,5 г/с), невелика лейкоцит – та еритроцитурія. Зазвичай у цих хворих переважають скарги на біль у суглобах. І лише сумарна оцінка клініко-лабораторних даних дозволяє поставити правильний діагноз та розпочати адекватне лікування. Артеріальний тиск у цій категорії хворих зазвичай не змінено.
При розвитку СР, який виявляється приблизно у третини хворих з вовчаковою нефропатією, характерна наявність виражених набряків, що погано піддаються лікуванню. У переважної кількості хворих виявляється також підвищення артеріального тиску та залучення до патологічного процесу серця, що проявляється у збільшенні розмірів серця, наявності тахікардії та задишки. Зазвичай ця форма виявляється у молодих жінок і важко піддається лікуванню. Крім змін з боку сечі у вигляді високої протеїнурії (до 10-20 г/с), відзначається зміна сечового осаду (еритроцитурія та циліндрурія), хоча гіперхолстерінемія зазвичай не виражена.
Швидко прогресуючий нефрит характеризується тими ж симптомами - НС з вираженою гіпертонією та швидким погіршенням функції нирок.
Течія. Прогноз. Виходи. Прогноз при системній червоній вовжанці значною мірою пов'язаний з ураженням нирок, що завжди вказує на не дуже сприятливий перебіг захворювання. Вважається, що з критичних ознак найбільш несприятливо для результату захворювання підвищення артеріального тиску та меншою мірою наявність НС. За даними Інституту ревматизму, 10-річна виживання серед осіб з гіпертонією становить 16% [ІвановаМ.М., 1994]. За даними J. Cameron ( 1979), 10-річне виживання серед осіб з СР складає 70%. Wallace D. та співавт. (1981) встановили, що з прогнозу мають значення терміни розвитку СР - він погіршується при виявленні їх у початку хвороби. Як показали клініко-морфологічні дослідження, велике значення для результату захворювання має морфологічний варіант гломерулонефриту при системному червоному вовчаку. Встановлено, що підвищення рівня холестерину у хворих на системний червоний вовчак з НС також погіршує результат хвороби. Поганою прогностичною ознакою є підвищення артеріального тиску, особливо у хворих на СР. Але в цілому необхідно відзначити, що для захворювання характерно прогресуючий перебіг з результатом хронічної ниркової недостатності.
Лабораторна діагностика. При постановці діагнозу передусім треба орієнтуватися складу периферичної крові. Для хворих на системний червоний вовчак характерна нормохромна анемія, лейкопенія і різке збільшення ШОЕ.
В аналізах сечі – протеїнурія різного ступеня вираженості, лейкоцит-, еритроцит – та циліндрурія. Характерно, що серед білків сечі превалюють грубодисперсні фракції, тобто протеїнурія не є селективною.
Типовим вважається виявлення LE-клітин. Проте в даний час показано, що цей феномен характерний не тільки для червоного вовчаку і зустрічається до того ж відносно рідко. Найбільше значення має визначення антитіл до нативної ДНК та антинуклеарного фактора (тобто антитіл до денатурованої ДНК у сироватці крові). Рівень загальної гемолітичної активності комплементу в сироватці знижений за рахунок активації його класичним шляхом.
Морфологічна діагностика немає великого значення. У разі залучення до патологічного процесу нирок дослідження біоптату практично не дозволяє підтвердити або спростувати діагноз.
Склад білків сироватки крові характеризується підвищенням а 2-і | 3-глобулінів.
Діагноз. Диференціальний діагноз.При встановленні діагнозу насамперед доводиться орієнтуватися на характерну клінічну симптоматику, зокрема, поліморфізм, властивий даній патології – наявність артралгій, полісерозитів, ураження серця та нирок. Вирішальне значення має лабораторна, зокрема імунологічна діагностика, що вказувалося вище. Диференціальний діагноз насамперед доводиться проводити з іншими колагенозами, при цьому необхідно враховувати частішу поразку нирок при системному червоному вовчаку.
Лікування.Основним препаратом, що використовується в терапії хворих на системний червоний вовчак, особливо при ураженні нирок, є глюкокортикоїди. Бажано відразу починати лікування з преднізолону або метилпреднізолону, які призначаються у дозі не менше 1 мг/кг/с. Перші 3-6 тиж. у разі активності процесу доцільно розпочинати лікування із внутрішньовенного введення стероїдів у зазначеній дозі з наступним переходом на пероральну схему прийому. Доза фактично підбирається емпірично, при цьому необхідно пам'ятати, що у разі адекватної дози вже у перші дві доби нормалізується температура тіла. У наступні дні бажано перейти на прийом препарату per osу дозі 60-80мг протягом 1-2міс. У разі успішного лікування після цього дозу можна поступово знижувати до підтримуючої – зазвичай 40, а пізніше та 20 мг щодня. У разі побічних ефектів можна застосовувати прийом препарату через день або дробово, тобто добову дозу ділити на 6-8 порцій. Важливо відзначити, що лікування має проводитися тривало – не менше 2 років. Тільки у разі тривалої ремісії можна обговорювати питання про ще більше зменшення дози або вкрай рідко про повне скасування. Іноді прийом препарату доводиться продовжувати протягом 10-20 років. Важливо відзначити, що за даними інституту ревматизму проведення багаторічного підтримуючого лікування дозволяє досягти розвитку ремісії у більшості хворих на люпус-нефрит [Іванова М.М., 1994].
В останні роки, у разі ураження нирок у хворих на системний червоний вовчак, особливо при швидкому погіршенні функції нирок вдаються до короткочасного призначення надвисоких доз преднізолону, до 1000 мг/с. Цю дозу вводять до 3 днів, після чого переходять прийом препарату per osза вище описаною схемою. Ця схема дозволяє домогтися відновлення функції нирок у 87% хворих із збереженням ефекту протягом 18-60 міс. у 70% пацієнтів. При
Останнім часом з'явилися повідомлення про використання циклоспорину А при лікуванні активних форм вовчакової нефропатії. Зокрема, P. Yin і X. Yang (1995) повідомляють, що застосування низьких доз ЦСА дозволило домогтися погашення активності вовчакового нефриту, що призвело до зниження дози стероїдів. В даний час рекомендується використовувати нову форму препарату – Сандімун Неорал.
У разі активності процесу широко використовуються плазмаферез та гемосорбція.
Плазмаферез при системному червоному вовчаку зазвичай призначається з видаленням невеликих порцій крові (до 500 мл з подальшим поверненням еритроцитів). Доцільно проведення 3-5 сеансів ще на початку лікування, що дозволяє обірвати активність процесу підвищення чутливості до препаратів.
У разі багаторічного використання стероїдів та цитостатиків може розвинутись резистентність до них. У цьому випадку рекомендується проведення кількох сеансів плазмаферезу, які відновлюють чутливість до лікарських препаратів. В останні роки з'явилася можливість використовувати спеціальні плазмофільтри, що дозволяє застосовувати плазмаферез без видалення крові. Метод має таку ж ефективність, хоча й дорожчий.
Гемосорбція також досить ефективна, але у разі використання адекватних сорбентів. Найкраще зарекомендували себе сорбенти типу СКН (різні їх модифікації). У той же час, сорбенти типу СКТ не ефективні при системних захворюваннях. Волокнисті сорбенти типу поліпефану також не ефективні при цих захворюваннях.
Список літератури
1. "Нефрологія", за редакцією І.Є. Тареєвої, 1995р.
2. "Нефрологія. Сучасний стан проблеми". Б.І. Шулутко, 2002р.
3. "Нефрологія", С.І. Рябов 2000р.
4. "Практичний посібник з нефрології", за редакцією А.С. Чиж, 2001р.
5. "Дифузні хвороби сполучної тканини", за редакцією А.А. Сігідіна, М.М. Іванової, 1994р.
6. "Системний червоний вовчак", В.А. Насонова, 1989р.
Дане захворювання супроводжується порушенням роботи імунної системи, внаслідок чого виникають запалення м'язів, інших тканин та органів. Червоний вовчак протікає з періодами ремісії та загострення, при цьому розвиток хвороби складно прогнозувати; по ходу прогресування та появи нових симптомів, захворювання призводить до формування недостатності одного або кількох органів.
Що таке червоний вовчак
Це аутоімунна патологія, за якої уражаються нирки, судини, сполучні тканини та інші органи, системи. Якщо при нормальному стані організм людини виробляє антитіла, здатні атакувати чужорідні організми, що потрапляють ззовні, то за наявності захворювання тіло продукує велику кількість антитіл до клітин організму та їх компонентів. Внаслідок цього формується імунокомплексний запальний процес, розвиток якого призводить до дисфункції різних елементів організму. Системний вовчак вражає внутрішні та зовнішні органи, включаючи:
- легені;
- нирки;
- шкіру;
- серце;
- суглоби;
- нервову систему.
Причини
Етіологія системного вовчаку досі залишається незрозумілою. Лікарі припускають, що причиною розвитку хвороби є віруси (РНК, ін.). Крім того, фактором ризику для розвитку патології є спадкова схильність до неї. Жінки хворіють на червоний вовчак приблизно в 10 разів частіше за чоловіків, що пояснюється особливостями їх гормональної системи (у крові знаходиться висока концентрація естрогенів). Причина, через яку у чоловіків хвороба проявляється рідше – це захисна дія, яку мають андрогени (чоловічі статеві гормони). Збільшити ризик ВКВ можуть:
- бактеріальна інфекція;
- прийом медикаментів;
- вірусне ураження.
Механізм розвитку
p align="justify"> Нормально функціонуюча імунна система виробляє речовини для боротьби з антигенами будь-яких інфекцій. При системному вовчаку антитіла цілеспрямовано знищують власні клітини організму, при цьому вони викликають абсолютну дезорганізацію сполучної тканини. Як правило, у хворих проявляються фібоїдні зміни, але інші клітини схильні до мукоїдного набухання. У уражених структурних одиницях шкіри руйнується ядро.
Крім пошкодження клітин шкіри у стінках судинах починають накопичуватися плазматичні та лімфоїдні частинки, гістіоцити, нейтрофіли. Імунні клітини осідають навколо зруйнованого ядра, що називають феноменом розетки. Під впливом агресивних комплексів з антигенів та антитіл звільняються ферменти лізосом, які стимулюють запалення та призводять до ураження сполучної тканини. З продуктів деструкції формуються нові антигени з антитілами (аутоантитіла). Внаслідок хронічного запалення відбувається склерозування тканини.
Форми захворювання
Залежно від виразності симптомів патології системне захворювання має певну класифікацію. До клінічних різновидів системного червоного вовчака відносяться:
- Гостра форма. На цьому етапі хвороба різко прогресує, а загальний стан хворого погіршується, при цьому він скаржиться на постійну втому, високу температуру (аж до 40 градусів), біль, пропасницю та м'язову ломоту. Симптоматика захворювання швидко розвивається, і вже за місяць вражає всі тканини та органи людини. Прогноз при гострій формі ВКВ не є втішним: часто тривалість життя пацієнта з таким діагнозом не перевищує 2 років.
- Підгостра форма. З моменту початку захворювання до прояву симптомів може пройти більше року. Для цього різновиду хвороби характерна часта зміна періодів загострення та ремісії. Прогноз сприятливий, а стан пацієнта залежить від обраного лікарем лікування.
- хронічна. Хвороба протікає в'януло, ознаки мають слабку вираженість, внутрішні органи практично не пошкоджені, тому організм функціонує нормально. Незважаючи на легкий перебіг патології, вилікувати її на цій стадії практично неможливо. Єдине, що можна зробити – полегшити стан людини за допомогою медикаментів під час загострення ВКВ.
Слід відрізняти шкірні захворювання, що відносяться до червоного вовчака, але не системні і не мають генералізованого ураження. До таких патологій належать:
- дискоїдний вовчак (червоний висип на обличчі, голові або інших частинах тіла, що трохи піднімається над шкірою);
- лікарський вовчак (запалення суглобів, висипання, висока температура, біль у грудині, пов'язані з прийомом препаратів; після їх відміни симптоматика проходить);
- неонатальний вовчак (виражається рідко, вражає новонароджених за наявності у матерів захворювань імунної системи; хвороба супроводжується аномаліями печінки, висипанням на шкірі, патологіями серця).
Як проявляється вовчак
До основних ознак, що виявляються при ВКВ, відносяться сильна втома, висипання на шкірі, біль у суглобах. При прогресуванні патології актуальними стають проблеми із роботою серця, нервової системи, нирок, легенів, судин. Клінічна картина недуги у кожному даному випадку індивідуальна, оскільки залежить від цього, які органи уражені і який вони ступінь ушкодження.
На шкірі
Ушкодження тканини на початку захворювання проявляються приблизно у чверті хворих, у 60-70% пацієнтів з ВКВ шкірний синдром помітний пізніше, а в інших він і не виникає. Як правило, для локалізації ураження характерні відкриті для сонця ділянки тіла – обличчя (ділянка у формі метелика: ніс, щоки), плечі, шия. Поразки схожі з еритемою (erythematosus), оскільки вони мають вигляд червоних бляшок, що лущаться. По краях висипань знаходяться розширені капіляри та області з надлишком/недоліком пігменту.
Крім обличчя та інших схильних до сонячних променів ділянкам тіла, при системному вовчаку уражається волосиста частина голови. Як правило, цей прояв локалізується у скроневій ділянці, при цьому волосся випадає на обмеженій ділянці голови (локальна алопеція). У 30-60% хворих на ВКВ помітна підвищена чутливість до сонячного світла (фотосенсибілізація).

У нирках
Дуже часто червоний вовчак вражає нирки: приблизно у половини пацієнтів визначаються ушкодження ниркового апарату. Частим симптомом цього є наявність білка в сечі, циліндри та еритроцити, як правило, не виявляються на початку хвороби. Головними ознаками того, що ВКВ уразила нирки, є:
- мембранозний нефрит;
- проліферативний гломерулонефрит.
У суглобах
Ревматоїдний артрит часто діагностують при вовчаку: у 9 із 10 випадків він недеформуючий та неерозивний. Найчастіше хвороба вражає колінні суглоби, пальці рук, зап'ястя. Крім цього, у хворих на ВКВ іноді розвивається остеопороз (зниження кісткової щільності). Часто пацієнти скаржаться на біль у м'язах та м'язову слабкість. Імунне запалення лікується гормональними лікарськими препаратами (кортикостероїдами).
На слизових
Хвороба проявляється на слизовій оболонці ротової порожнини і носоглотки у вигляді виразок, які не завдають хворобливих відчуттів. Поразка слизових фіксується в 1 із 4 випадках. Для цього характерно:
- зниження пігментації, червона облямівка губ (хейліт);
- виразки порожнини рота/носа, дрібноточкові крововиливи.
На судинах
Червоний вовчак здатний вразити всі структури серця, включаючи ендокард, перикард та міокард, коронарні судини, клапани. Проте частіше відбувається пошкодження зовнішньої оболонки органу. Захворювання, які можуть стати наслідком ВКВ:
- перикардит (запалення серозних оболонок серцевого м'яза, проявляється тупими болями в ділянці грудей);
- міокардит (запалення серцевого м'яза, що супроводжується порушенням ритму, проведення нервового імпульсу, гострою/хронічною недостатністю органу);
- дисфункція клапанів серця;
- пошкодження коронарних судин (може розвиватися і в ранньому віці у хворих на ВКВ);
- ураження внутрішньої сторони судин (при цьому зростає ризик розвитку атеросклерозу);
- пошкодження лімфатичних судин (проявляється тромбозом кінцівок та внутрішніх органів, паннікулітом – підшкірними болючими вузлами, ліведо ретикулярисом – синіми плямами, що утворюють малюнок сітки).
На нервовій системі
Лікарі припускають, що збій з боку ЦНС викликаний внаслідок ураження судин головного мозку та утворенням антитіл до нейронів – клітин, які відповідають за харчування та захист органу, а також до імунних клітин (лімфоцитів. Ключові ознаки, що хвороба вразила нервові структури головного мозку – це :
- психози, параноя, галюцинації;
- мігрень, головний біль;
- хвороба Паркінсона, хорея;
- депресія, дратівливість;
- інсульт мозку;
- поліневрити, мононеврити, менінгіти асептичного типу;
- енцефалопатія;
- нейропатії, мієлопатії, ін.

Симптоми
Системне захворювання має великий перелік симптомів, у своїй йому характерні періоди ремісій і ускладнень. Початок патології може бути блискавичним чи поступовим. Ознаки вовчаку залежать від форми хвороби, а оскільки вона відноситься до поліорганної категорії патологій, то клінічні симптоми можуть бути різноманітними. Легкі форми ВКВ обмежуються лише ураженням шкіри чи суглобів, більш важкі види захворювання супроводжуються та іншими проявами. До характерних симптомів недуги відносяться такі:
- опухлі очі, суглоби нижніх кінцівок;
- м'язові/суглобові болі;
- збільшення лімфовузлів;
- гіперемія;
- підвищена стомлюваність, слабкість;
- червоні, схожі з алергічними; висипання на обличчі;
- безпричинна лихоманка;
- посинення пальців, кистей, стоп після стресу, контакту з холодом;
- алопеція;
- болючість при вдиху (говорить про ураження оболонки легень);
- чутливість до сонячних променів.
Перші ознаки
До ранніх симптомів відносять температуру, яка коливається в межах 38039 градусів і може тривати кілька місяців. Після цього у хворого з'являються інші ознаки ВКВ, включаючи:
- артроз дрібних/великих суглобів (може самостійно проходити, а потім знову виявлятися з більшою інтенсивністю);
- висипання у формі метелика на обличчі, висипання з'являються і на плечах, грудях;
- запалення шийних, пахвових лімфовузлів;
- при тяжких ураженнях організму страждають внутрішні органи – нирки, печінка, серце, що виражається у порушенні їхньої роботи.
У дітей
У ранньому віці червоний вовчак проявляється численними симптомами, поступово вражаючи різні органи дитини. При цьому лікарі не можуть спрогнозувати, яка система наступної дасть збій. Первинні ознаки патології можуть нагадувати нормальну алергію чи дерматит; такий патогенезі захворювання спричиняє труднощі при діагностиці. Симптомами ВКВ у дітей можуть бути:
- дистрофія;
- стоншення шкіри, світлочутливість;
- лихоманка, що супроводжується рясним потовиділенням, ознобом;
- алергічні висипання;
- дерматит, як правило, спочатку локалізується на щоках, переніссі (має вигляд бородавчастих висипів, бульбашок, набряків, ін.);
- суглобові болі;
- ламкість нігтів;
- некрози на кінчиках пальців, долонях;
- алопеція, аж до повного облисіння;
- судоми;
- психічні порушення (нервовість, примхливість, ін.);
- стоматит, що не піддається лікуванню.
Діагностика
Для встановлення діагнозу лікарі використовують систему, розроблену американськими ревматологами. Для підтвердження наявності у пацієнта червоного вовчаку потрібна наявність у хворого хоча б 4 з 11 перерахованих симптомів:
- еритема на обличчі у формі крил метелика;
- фоточутливість (пігментація на обличчі, що посилюється при попаданні сонячного світла або ультрафіолетового випромінювання);
- дискоїдна висипка на шкірі (асиметричні бляшки червоного кольору, які лущаться і тріскаються, при цьому ділянки гіперкератозу мають нерівні краї);
- симптоматика артриту;
- утворення виразок на слизових оболонках рота, носа;
- порушення у роботі ЦНС – психози, дратівливість, істерики без причини, неврологічні патології, ін.;
- серозні запалення;
- часті пієлонефрити, поява у сечі білка, розвиток ниркової недостатності;
- хибнопозитивна реакція аналізу Вассермана, виявлення титрів антигенів та антитіл у крові;
- скорочення тромбоцитів та лімфоцитів у крові, зміна її складу;
- Таке зростання показників антинуклеарний антитіл.
Остаточний діагноз фахівець ставить лише у разі наявності чотирьох чи більше ознак із наведеного списку. Коли вердикт під питанням, пацієнта направляють на вузьконаправлене детальне обстеження. Велику роль при постановці діагнозу ВКВ лікар відводить збиранню анамнезу та вивченню генетичних факторів. Лікар обов'язково з'ясовує, які захворювання були у пацієнта протягом останнього року життя та як їх лікували.

Лікування
ВКВ - це захворювання хронічного типу, при якому неможливе повне лікування хворого. Цілі терапії полягають у зниженні активності патологічного процесу, відновленні та збереженні функціональних можливостей уражених системи/органів, профілактиці загострень для досягнення більшої тривалості життя пацієнтів та підвищення її якості життя. Лікування вовчаку передбачає обов'язковий прийом медикаментів, які призначає лікар кожному хворому індивідуально, залежно від особливості організму та стадії хвороби.
Госпіталізують пацієнтів у тих випадках, коли у них спостерігають один або кілька таких клінічних проявів недуги:
- підозра на інсульт, інфаркт, тяжкі поразки ЦНС, пневмонію;
- підвищення температури вище 38 градусів на тривалий час (лихоманку не виходить усунути за допомогою жарознижувальних засобів);
- пригнічення свідомості;
- різке скорочення лейкоцитів у крові;
- швидке прогресування симптоматики захворювання.
У разі необхідності пацієнта направляють до таких фахівців, як кардіолог, нефролог або пульмонолог. Стандартне лікування ВКВ включає:
- гормональну терапію (призначають препарати групи глюкокортикоїдів, наприклад, Преднізолон, Циклофосфамід, ін.);
- протизапальні медикаменти (зазвичай, Диклофенак в ампулах);
- жарознижувальні засоби (на основі Парацетамолу або Ібупрофену).
Для зняття печіння, лущення шкіри лікар призначає хворому креми та мазі на основі гормональних засобів. Особливу увагу під час терапії червоного вовчака приділяють підтримці імунітету пацієнта. Під час ремісії хворому призначають комплексні вітаміни, імуностимулятори, фізіотерапевтичні маніпуляції. Препарати, що стимулюють роботу імунної системи типу Азатіоприну, приймаються виключно в період затишшя хвороби, інакше стан хворого може різко погіршитися.
Гострий вовчак
Лікування потрібно розпочинати у лікарні якомога раніше. Терапевтичний курс має бути тривалим та постійним (без перерв). Протягом активної фази патології пацієнту дають глюкокортикоїди у великих дозах, починаючи з 60 мг преднізолону та збільшуючи протягом 3 місяців ще на 35 мг. Знижують обсяг препарату повільно, переходячи на таблетки. Після індивідуально призначається підтримуюча доза ліків (5-10 мг).
Щоб запобігти порушенням мінерального обміну, одночасно з гормональною терапією виписують препарати калію (Панангін, розчин ацетату калію, ін.). Після завершення гострої фази хвороби проводиться комплексне лікування кортикостероїдами у зменшених чи підтримуючих дозах. Крім цього, хворий приймає амінохінолінові ліки (1 таблетка Делагіна або Плаквеніла).
Хронічна
Чим раніше розпочато лікування, тим більше шансів уникнути незворотних наслідків в організмі. Терапія хронічної патології обов'язково включає прийом протизапальних засобів, препаратів, що пригнічують активність імунітету (імунодепресантів) та кортикостероїдних гормональних препаратів. Тим не менш, успіху в лікуванні досягає лише половина хворих. У разі відсутності позитивної динаміки проводять терапію стовбуровими клітинами. Як правило, аутоімунна агресія після цього відсутня.

Чим небезпечний червоний вовчак
У деяких пацієнтів з таким діагнозом розвиваються тяжкі ускладнення – порушується робота серця, нирок, легень, інших органів та систем. Найнебезпечнішою формою недуги є системна, що ушкоджує навіть плаценту під час вагітності, внаслідок чого призводить до затримки зростання плода або його загибелі. Аутоантитіла здатні проникати крізь плаценту та викликати неонатальну (вроджену) хворобу у новонародженого. При цьому у малюка з'являється шкірний синдром, який проходить через 2-3 місяці.
Скільки живуть із червоним вовчаком
Завдяки сучасним медикаментам хворі можуть прожити понад 20 років після діагностування недуги. Процес розвитку патології протікає з різною швидкістю: у людей симптоматика збільшує інтенсивність поступово, в інших – наростає швидко. Більшість пацієнтів продовжують вести звичний спосіб життя, але при тяжкому перебігу захворювання працездатність втрачається через сильні суглобові болі, високу стомлюваність, розладів ЦНС. Тривалість та якість життя при ВКВ залежить від вираженості симптомів поліорганної недостатності.
Відео
Поразка нирок при системному червоному вовчаку та системних васкулітах у дітей та підлітків А. Н. Цигін, НЦЗД РАМН Москва
 Американська ревматологічна асоціація Критерії ВКВ (1992) Висип у вигляді «метелика» Дискоїдна еритема Фоточутливість Стоматит Артрити Серозити (плеврит, перикардит) Протеїнурія > 0. 5 г/добу або еритроцитарні циліндри Судоми або психоз Гемолітична анемія, лейкопенія
Американська ревматологічна асоціація Критерії ВКВ (1992) Висип у вигляді «метелика» Дискоїдна еритема Фоточутливість Стоматит Артрити Серозити (плеврит, перикардит) Протеїнурія > 0. 5 г/добу або еритроцитарні циліндри Судоми або психоз Гемолітична анемія, лейкопенія
 Базова серологічна діагностика ВКВ Антитіла до двоспіральної ДНК Антинуклеарний фактор Низький С3 Низький С4 Додаткові: Анти-RO, Анти-SA, Анти. Hep-2 та ін.
Базова серологічна діагностика ВКВ Антитіла до двоспіральної ДНК Антинуклеарний фактор Низький С3 Низький С4 Додаткові: Анти-RO, Анти-SA, Анти. Hep-2 та ін.
 Епідеміологія ВКВ у дітей
Епідеміологія ВКВ у дітей
 American College of Rheumatology перегляд критеріїв класифікації ВКВ: ураження нирок Нефрит u. Персистирующая протеїнурія -> 0. 5 г на день або -> 3+ по тест-смужці за відсутності кількісного методу Або u. Клітинні циліндри – еритроцитарні, зернисті, канальцеві, гемоглобунові або змішані
American College of Rheumatology перегляд критеріїв класифікації ВКВ: ураження нирок Нефрит u. Персистирующая протеїнурія -> 0. 5 г на день або -> 3+ по тест-смужці за відсутності кількісного методу Або u. Клітинні циліндри – еритроцитарні, зернисті, канальцеві, гемоглобунові або змішані
 Частота симптомів при ювенільному та дорослому дебюті ВКВ Ниркові симптоми Ювенільний початок Дорослий початок (%) p Протеїнурія 63. 6 43. 2 ≤ 0. 01 Гломерулонефрит Кліт. циліндри в сечі 62. 5 36 ≤ 0. 001 57. 1 32 ≤ 0. 001 Juvenile-onset systemic lupus erythematosus: різні клінічні та serological pattern than adult-onset systemet lupus erythematosus I E . Ann Rheum Dis 2009.
Частота симптомів при ювенільному та дорослому дебюті ВКВ Ниркові симптоми Ювенільний початок Дорослий початок (%) p Протеїнурія 63. 6 43. 2 ≤ 0. 01 Гломерулонефрит Кліт. циліндри в сечі 62. 5 36 ≤ 0. 001 57. 1 32 ≤ 0. 001 Juvenile-onset systemic lupus erythematosus: різні клінічні та serological pattern than adult-onset systemet lupus erythematosus I E . Ann Rheum Dis 2009.
 ISN/RPS класифікація вовчакового нефриту (2003) Мінімальний мезангіальний ВН Мезангіальний проліферативний ВН Фокальний ВН Дифузний сегментарний (IV-S) або глобальний (IV-G) ВН. Клас V Мембранозний ВН Клас VI Розповсюджений склерозуючий ВН Клас III Клас IV
ISN/RPS класифікація вовчакового нефриту (2003) Мінімальний мезангіальний ВН Мезангіальний проліферативний ВН Фокальний ВН Дифузний сегментарний (IV-S) або глобальний (IV-G) ВН. Клас V Мембранозний ВН Клас VI Розповсюджений склерозуючий ВН Клас III Клас IV

 Клас I та II Мезангіальні зміни Нормальні гломерули або збільшення мезангіального матриксу та клітин Депозити на ІФ та ЕМ Normal glomerulus
Клас I та II Мезангіальні зміни Нормальні гломерули або збільшення мезангіального матриксу та клітин Депозити на ІФ та ЕМ Normal glomerulus
 Клас III і IV Фокальний або дифузний ГН Ендокапілярна проліферація u «дротяні петлі» u Суб-ендотеліальні депозити u Звуження просвітів капілярів Екстракапілярна проліферація u 'Напівмісяця' «Клінічний нефрит»
Клас III і IV Фокальний або дифузний ГН Ендокапілярна проліферація u «дротяні петлі» u Суб-ендотеліальні депозити u Звуження просвітів капілярів Екстракапілярна проліферація u 'Напівмісяця' «Клінічний нефрит»
 Клас V Мембранозний u "Шипики" ('spikes') u. Масивні субепітеліальні депозити на ЕМ та ІФ Нефрит/нефротичний синдром
Клас V Мембранозний u "Шипики" ('spikes') u. Масивні субепітеліальні депозити на ЕМ та ІФ Нефрит/нефротичний синдром

 Прогноз при IV класі ВН Найгірший прогноз без лікування u 17% п'ятирічного виживання в 1953 -1969 З лікуванням - краще u 82% на початку 1990-х » Flanc RS et al. Treatment for lupus nephritis. Cochrane Database of Systematic Reviews 2004
Прогноз при IV класі ВН Найгірший прогноз без лікування u 17% п'ятирічного виживання в 1953 -1969 З лікуванням - краще u 82% на початку 1990-х » Flanc RS et al. Treatment for lupus nephritis. Cochrane Database of Systematic Reviews 2004
 Ниркова ураження збільшує смертність Ниркове ушкодження – найважливіший предиктор смертності при ВКВ Danila et al. Rheumatology 2009 Криві виживання: верхня – без ниркового ушкодження, нижня – з нирковим ушкодженням
Ниркова ураження збільшує смертність Ниркове ушкодження – найважливіший предиктор смертності при ВКВ Danila et al. Rheumatology 2009 Криві виживання: верхня – без ниркового ушкодження, нижня – з нирковим ушкодженням
 Цілі лікування вовчакового нефриту Індукція ремісії Підтримка ремісії FМінімізація побічних ефектівeffects – – – Інфекції Herpes zoster Інфертильність Костномозкова токсичність Хім. цистит Злоякісні захворювання
Цілі лікування вовчакового нефриту Індукція ремісії Підтримка ремісії FМінімізація побічних ефектівeffects – – – Інфекції Herpes zoster Інфертильність Костномозкова токсичність Хім. цистит Злоякісні захворювання
 Препарати для лікування вовчакового нефриту Стероїди Циклофосфамід Азатіоприн ММФ Циклоспорин А Біологічні агенти (ритуксімаб)
Препарати для лікування вовчакового нефриту Стероїди Циклофосфамід Азатіоприн ММФ Циклоспорин А Біологічні агенти (ритуксімаб)
 Cochrane Database Systematic Review - 2004. Лікування люпус-нефриту Високі та низькі дози ЦФ Внутрішньовенний та пероральний ЦФ Тривала та коротка терапія ЦФ u. Немає відмінностей у наслідках u. Немає відмінностей у побічних ефектах
Cochrane Database Systematic Review - 2004. Лікування люпус-нефриту Високі та низькі дози ЦФ Внутрішньовенний та пероральний ЦФ Тривала та коротка терапія ЦФ u. Немає відмінностей у наслідках u. Немає відмінностей у побічних ефектах
 Cochrane Database Systematic Review - 2004. Лікування вовчакового нефриту. Висновок експертів: FЦиклофосфамід та стероїди є найкращим засобом для збереження ниркових функцій при проліферативному ВН. F Бажано мінімізувати дози та тривалість лікування без зниження ефективності для запобігання гонадотоксичності.
Cochrane Database Systematic Review - 2004. Лікування вовчакового нефриту. Висновок експертів: FЦиклофосфамід та стероїди є найкращим засобом для збереження ниркових функцій при проліферативному ВН. F Бажано мінімізувати дози та тривалість лікування без зниження ефективності для запобігання гонадотоксичності.
 Азатіоприн v. Циклофосфаміда як терапія індукції. Dutch Working Party на Systemic Lupus Erythematosus. KI 2006 A. Хворі з подвоєнням креатиніну Aza > CYC B. Відсутність рецидивів CYC > Aza C. Відсутність неефективності лікування, рецидиву та смерті CYC > Aza
Азатіоприн v. Циклофосфаміда як терапія індукції. Dutch Working Party на Systemic Lupus Erythematosus. KI 2006 A. Хворі з подвоєнням креатиніну Aza > CYC B. Відсутність рецидивів CYC > Aza C. Відсутність неефективності лікування, рецидиву та смерті CYC > Aza
 Лікування вовчакового нефриту Contreras et al. NEJM, 2004 Індукція внутрішньовенно ЦФ Підтримуюче лікування внутрішньовенно ЦФ v. Aza v. MMF Виживання без ХНН через 72 міс u MMF & Aza > Cy. P Виживання без рецидивів u MMF > Cy. P Побічні ефекти (частота госпіталізації) u MMF & Aza
Лікування вовчакового нефриту Contreras et al. NEJM, 2004 Індукція внутрішньовенно ЦФ Підтримуюче лікування внутрішньовенно ЦФ v. Aza v. MMF Виживання без ХНН через 72 міс u MMF & Aza > Cy. P Виживання без рецидивів u MMF > Cy. P Побічні ефекти (частота госпіталізації) u MMF & Aza
 The 10 -year follow-up data of the Євро. Lupus Nephritis Trial comparing low-dose and high-dose IV cyclophosphamide. Ann Rheum Diseases 2010 Kaplan-Meier analysis probability of (A) Відсутність реабілітації (B) End-stage renal disease (ESRD) - no difference. (C) Sustained doubling of serum creatinine (SDSC) - no difference Houssiau F A et al. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd.
The 10 -year follow-up data of the Євро. Lupus Nephritis Trial comparing low-dose and high-dose IV cyclophosphamide. Ann Rheum Diseases 2010 Kaplan-Meier analysis probability of (A) Відсутність реабілітації (B) End-stage renal disease (ESRD) - no difference. (C) Sustained doubling of serum creatinine (SDSC) - no difference Houssiau F A et al. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd.
 10 - літнє дослідження Nephritis Trial Динаміка протеїнурії у хворих з гарним та поганим нирковим результатом. Houssiau F A та ін. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd.
10 - літнє дослідження Nephritis Trial Динаміка протеїнурії у хворих з гарним та поганим нирковим результатом. Houssiau F A та ін. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd.
 Індукційна терапія ММФ приволчанкового нефриту. Метааналіз. Moore та ін. CJASN, 2007. 4 дослідження - 268 хворих на ВН – Достовірне зниження ризику провалу лікування ММФ порівняно з ЦФ. - Ризик смерті або т. ХНН може бути нижчим при ММФ ніж при ЦФ - Немає доказів підвищеного ризику побічних ефектів при використанні ММФ. Відносні ризики (RR) для досліджень рішучості для луpus нефрітіс застосовується з MMF, пов'язаних з CYC (RCT). RR для невдачі або ESRD для луpus нефритіс застосовується з MMF compared with CYC, використовуючи розширені поточні дані (RCT).
Індукційна терапія ММФ приволчанкового нефриту. Метааналіз. Moore та ін. CJASN, 2007. 4 дослідження - 268 хворих на ВН – Достовірне зниження ризику провалу лікування ММФ порівняно з ЦФ. - Ризик смерті або т. ХНН може бути нижчим при ММФ ніж при ЦФ - Немає доказів підвищеного ризику побічних ефектів при використанні ММФ. Відносні ризики (RR) для досліджень рішучості для луpus нефрітіс застосовується з MMF, пов'язаних з CYC (RCT). RR для невдачі або ESRD для луpus нефритіс застосовується з MMF compared with CYC, використовуючи розширені поточні дані (RCT).
 Дослідження індукційної терапії ММФ vs в/в ЦФ Aspreva Lupus Management Study (ALMS) Міжнародний двофазовий рандомізований контрольований трайл (індукція та підтримка). Нема достовірних відмінностей ефективності – MMF 104/185 (56.2%) v. IVCYC 98/185 (53. 0%) - У хворих високого ризику, не білих, не азіатів відповідь краще на ММФ, ніж на внутрішньовенну ЦФ. Немає достовірних відмінностей у частоті побічних ефектів та інфекцій. Appel G B та ін. JASN 2009; 20: 1103 -1112
Дослідження індукційної терапії ММФ vs в/в ЦФ Aspreva Lupus Management Study (ALMS) Міжнародний двофазовий рандомізований контрольований трайл (індукція та підтримка). Нема достовірних відмінностей ефективності – MMF 104/185 (56.2%) v. IVCYC 98/185 (53. 0%) - У хворих високого ризику, не білих, не азіатів відповідь краще на ММФ, ніж на внутрішньовенну ЦФ. Немає достовірних відмінностей у частоті побічних ефектів та інфекцій. Appel G B та ін. JASN 2009; 20: 1103 -1112
 ММФ при лікуванні дітей та підлітків із ВКВ. Kazyra та ін. Arch Dis Child 2010 ММФ у 26 дітей та підлітків F 14 – індукційна та підтримуюча терапія ММФ (A) F 12 – переклад на ММФ з Аза (B) 18/26 хворих на ВН підтверджений біопсією F Зниження альбумінурії та покращення ниркових функцій
ММФ при лікуванні дітей та підлітків із ВКВ. Kazyra та ін. Arch Dis Child 2010 ММФ у 26 дітей та підлітків F 14 – індукційна та підтримуюча терапія ММФ (A) F 12 – переклад на ММФ з Аза (B) 18/26 хворих на ВН підтверджений біопсією F Зниження альбумінурії та покращення ниркових функцій
 Ритуксимаб при системному червоному вовчаку. Системний огляд 188 випадків. Ramos-Casals та ін. Lupus, 2009 188 випадків опубліковано 103/188 із ВН Різні режими застосування Ритуксимабу Загальна частота відповіді на лікування 91%.
Ритуксимаб при системному червоному вовчаку. Системний огляд 188 випадків. Ramos-Casals та ін. Lupus, 2009 188 випадків опубліковано 103/188 із ВН Різні режими застосування Ритуксимабу Загальна частота відповіді на лікування 91%.
 Анти-B клітинна терапія у 19 хворих з рефрактерною ювенільною ВКВ. Podolskaya A et al. Arch Dis Child 2008 9 (48%) зниж. ШКФ F 54 ml/min/1. 73 m 2 , 13 (68%) підвищення альб/креат сечі F Середнє - 254 мг/ммоль Після ритуксимабу Поліпшення СКФ F 68 ml/min/1. 73 m 2 (p=0.07) зниження альб/креат сечі F Через 3 та 18 міс (p=0.002 та 0.014)
Анти-B клітинна терапія у 19 хворих з рефрактерною ювенільною ВКВ. Podolskaya A et al. Arch Dis Child 2008 9 (48%) зниж. ШКФ F 54 ml/min/1. 73 m 2 , 13 (68%) підвищення альб/креат сечі F Середнє - 254 мг/ммоль Після ритуксимабу Поліпшення СКФ F 68 ml/min/1. 73 m 2 (p=0.07) зниження альб/креат сечі F Через 3 та 18 міс (p=0.002 та 0.014)
 Ритуксимаб ефективний при ВН та дозволяє знизити дозу стероїдів. Ruth Pepper та ін. NDT 2009. Хворі з III/IV/V класами ВН. Отримували стероїди до розвитку ВН. 18 хворих > 1 року спостереження 14/18 (78%) - повна або часткова ремісія 12/18 (67%) збереження відповіді через 1 рік 6 б-них скасування преднізолону 6 - зниження дози 6 - на тій же дозі (
Ритуксимаб ефективний при ВН та дозволяє знизити дозу стероїдів. Ruth Pepper та ін. NDT 2009. Хворі з III/IV/V класами ВН. Отримували стероїди до розвитку ВН. 18 хворих > 1 року спостереження 14/18 (78%) - повна або часткова ремісія 12/18 (67%) збереження відповіді через 1 рік 6 б-них скасування преднізолону 6 - зниження дози 6 - на тій же дозі (
 Дослідження LUNAR Randomized, placebo-controlled LUpus Nephritis Assessment with Rituximab (LUNAR) trial – Ефективність нефриту: RTX 57% v. placebo 45. 9% » American Society of Nephrology (ASN) 2009.
Дослідження LUNAR Randomized, placebo-controlled LUpus Nephritis Assessment with Rituximab (LUNAR) trial – Ефективність нефриту: RTX 57% v. placebo 45. 9% » American Society of Nephrology (ASN) 2009.
 Інгібітори АПФ при ВКВ Крива виживання Kaplan–Meier розвитку ниркового ушкодження та функції в. АПФ. Durán-Barragán S et al. Rheumatology 2008; 47: 1093-1096
Інгібітори АПФ при ВКВ Крива виживання Kaplan–Meier розвитку ниркового ушкодження та функції в. АПФ. Durán-Barragán S et al. Rheumatology 2008; 47: 1093-1096


 Классификация васкулитов Крупные сосуды: Гигантоклеточный васкулит Аортоартериит Takayasu Средние сосуды: Узелковый полиартериит Ассоциированный с вирусом гепатита В FMF Кожный узелковый полиартериит Болезнь Kawasaki Средние и мелкие сосуды: Грануломатоз Wegener Синдром Churg-Strauss Микроскопический полиангиит (полиартериит) Васкулиты при заболеваниях соединительной ткани Синдром Behcet Мелкие сосуды : Пурпура Henoch-Schoenlein Кріоглобулінемічний васкуліт.
Классификация васкулитов Крупные сосуды: Гигантоклеточный васкулит Аортоартериит Takayasu Средние сосуды: Узелковый полиартериит Ассоциированный с вирусом гепатита В FMF Кожный узелковый полиартериит Болезнь Kawasaki Средние и мелкие сосуды: Грануломатоз Wegener Синдром Churg-Strauss Микроскопический полиангиит (полиартериит) Васкулиты при заболеваниях соединительной ткани Синдром Behcet Мелкие сосуды : Пурпура Henoch-Schoenlein Кріоглобулінемічний васкуліт.

 Патогенез васкулітів Васкуліти, асоційовані з імунними комплексами Пурпура Henoch-Schoenlein Васкуліт при SLE і RA Васкуліти, асоційовані з орган-специфічними антитілами Синдром Goodpusture Хвороба Kawasaki Васкуліти, асоційовані з ANCA Грануломатоз Takayasu Грануломатоз Wegener
Патогенез васкулітів Васкуліти, асоційовані з імунними комплексами Пурпура Henoch-Schoenlein Васкуліт при SLE і RA Васкуліти, асоційовані з орган-специфічними антитілами Синдром Goodpusture Хвороба Kawasaki Васкуліти, асоційовані з ANCA Грануломатоз Takayasu Грануломатоз Wegener

 Пурпура Henoch-Schoenlein Анафілактоїдна пурпура. Мультисистемний васкуліт мікросудин, що проявляється ураженням шкіри, суглобів, шлунково-кишкового тракту, нирок. Найчастіше зустрічається серед дітей васкуліт (частота приблизно 14 на 100.000 дітей). Пік народження припадає на дітей 4 -5 років, хворіють частіше хлопчики. Сезонне підвищення захворюваності припадає на зиму та ранню весну. Васкуліт зі сприятливим результатом у переважній більшості випадків не потребує лікування (?).
Пурпура Henoch-Schoenlein Анафілактоїдна пурпура. Мультисистемний васкуліт мікросудин, що проявляється ураженням шкіри, суглобів, шлунково-кишкового тракту, нирок. Найчастіше зустрічається серед дітей васкуліт (частота приблизно 14 на 100.000 дітей). Пік народження припадає на дітей 4 -5 років, хворіють частіше хлопчики. Сезонне підвищення захворюваності припадає на зиму та ранню весну. Васкуліт зі сприятливим результатом у переважній більшості випадків не потребує лікування (?).
 Механізм розвитку HSP Відкладення Ig. A-імунних комплексів, що містять, в стінках дрібних судин з розвитком лейкоцитокластного васкуліту. Відкладення C 3 Більше уражаються посткапілярні венули Патогенез артралгій не відомий Абдомінальний синдром-васкуліт мезентеріальних судин та некрози кишкової стінки Ураження нирок – депозиція Ig. А у мезангіумі. Відкладення Ig. G може призвести до утворення півмісяців
Механізм розвитку HSP Відкладення Ig. A-імунних комплексів, що містять, в стінках дрібних судин з розвитком лейкоцитокластного васкуліту. Відкладення C 3 Більше уражаються посткапілярні венули Патогенез артралгій не відомий Абдомінальний синдром-васкуліт мезентеріальних судин та некрози кишкової стінки Ураження нирок – депозиція Ig. А у мезангіумі. Відкладення Ig. G може призвести до утворення півмісяців
 HSP – клінічна картина У всіх пацієнтів спостерігаються симетричні висипання на розгинальних поверхнях. У 1/3 випадків прояви переважно локалізуються між колінним суглобом та кісточкою. Абдомінальний синдром спостерігається у 75% випадків (від легкої коліки до інвагінації та перфорації). Залучення ЦНС - від головного болю до коми. У чоловіків може з'являтися припухлість яєчок. Поразка легень – як легеневих кровотеч.
HSP – клінічна картина У всіх пацієнтів спостерігаються симетричні висипання на розгинальних поверхнях. У 1/3 випадків прояви переважно локалізуються між колінним суглобом та кісточкою. Абдомінальний синдром спостерігається у 75% випадків (від легкої коліки до інвагінації та перфорації). Залучення ЦНС - від головного болю до коми. У чоловіків може з'являтися припухлість яєчок. Поразка легень – як легеневих кровотеч.


 HSP – тривалість збереження симптомів У ⅓ пацієнтів симптоми зберігаються менше 14 днів. У ⅓ – протягом 2 – 4 тижнів. У ⅓ – понад 4 тижні. Рецидиви виникають приблизно 1/3 випадків протягом 4 місяців. Рецидиви виникають частіше у пацієнтів із ураженням нирок.
HSP – тривалість збереження симптомів У ⅓ пацієнтів симптоми зберігаються менше 14 днів. У ⅓ – протягом 2 – 4 тижнів. У ⅓ – понад 4 тижні. Рецидиви виникають приблизно 1/3 випадків протягом 4 місяців. Рецидиви виникають частіше у пацієнтів із ураженням нирок.
 HSP – нефрит Частота при HSP варіює (20-61%). Поразка нирок може статися через 2 місяці чи пізніше початку захворювання. Ураження нирок може виявлятися: a) b) c) d) Ізольованою гематурією Протеїнурією з гематурією Гострим нефритичним синдромом Змішаним нефритично-нефротичним синдромом e) Нефротичним синдромом f) Гострою нирковою недостатністю
HSP – нефрит Частота при HSP варіює (20-61%). Поразка нирок може статися через 2 місяці чи пізніше початку захворювання. Ураження нирок може виявлятися: a) b) c) d) Ізольованою гематурією Протеїнурією з гематурією Гострим нефритичним синдромом Змішаним нефритично-нефротичним синдромом e) Нефротичним синдромом f) Гострою нирковою недостатністю
 HSP нефрит - патологія ISKDC Гістологічна класифікація I Мінімальні зміни II Мезангіальна проліферація IIIа Фокальна мезангіальна проліферація 5 або склероз, 50 -75% напівмісяців Va Фокальна мезангіальна проліферація або склероз, більше 75% напівмісяців Vb Дифузна мезангіальна проліферація або склероз, понад 75% напівмісяців VI Мембранопроліферативно-подібні зміни
HSP нефрит - патологія ISKDC Гістологічна класифікація I Мінімальні зміни II Мезангіальна проліферація IIIа Фокальна мезангіальна проліферація 5 або склероз, 50 -75% напівмісяців Va Фокальна мезангіальна проліферація або склероз, більше 75% напівмісяців Vb Дифузна мезангіальна проліферація або склероз, понад 75% напівмісяців VI Мембранопроліферативно-подібні зміни
 HSP – лікування Більшість випадків HSP легкого ступеня тяжкості та підлягають симптоматичному лікуванню. Тяжкі симптоми з боку шлунково-кишкового тракту (особливо біль у животі, кровотечі із шлунково-кишкового тракту), ураження яєчок та легеневі кровотечі лікуються кортикостероїдами. Преднізон не запобігає ураженням нирок
HSP – лікування Більшість випадків HSP легкого ступеня тяжкості та підлягають симптоматичному лікуванню. Тяжкі симптоми з боку шлунково-кишкового тракту (особливо біль у животі, кровотечі із шлунково-кишкового тракту), ураження яєчок та легеневі кровотечі лікуються кортикостероїдами. Преднізон не запобігає ураженням нирок
 HSP-підтримуюча терапія Антитромбоцитарні препарати – дипіридамол 4 -5 мг/кг Гепарин (?) 200 од/кг підшкірно або внутрішньовенно Нестероїдні протизапальні препарати Антибіотики тільки за наявності інфекції
HSP-підтримуюча терапія Антитромбоцитарні препарати – дипіридамол 4 -5 мг/кг Гепарин (?) 200 од/кг підшкірно або внутрішньовенно Нестероїдні протизапальні препарати Антибіотики тільки за наявності інфекції
 HSP нефрит – лікування Рандомізованих досліджень щодо застосування імуносупресорів немає. Неконтрольовані дослідження показують поліпшення на фоні лікування преднізолоном та азатіоприном, циклофосфамідом, хлорамбуцилом, антикоагулянтами та антитромбоцитарними препаратами. Нефрит із напівмісяцями потребує більш агресивного лікування: метилпреднізолон внутрішньовенно, переливання плазми та/або циклофосфамід. Середньоважкий нефрит з напівмісяцями,
HSP нефрит – лікування Рандомізованих досліджень щодо застосування імуносупресорів немає. Неконтрольовані дослідження показують поліпшення на фоні лікування преднізолоном та азатіоприном, циклофосфамідом, хлорамбуцилом, антикоагулянтами та антитромбоцитарними препаратами. Нефрит із напівмісяцями потребує більш агресивного лікування: метилпреднізолон внутрішньовенно, переливання плазми та/або циклофосфамід. Середньоважкий нефрит з напівмісяцями,
 Лікування HSP-нефриту При ізольованій гематурії лікування не проводиться При нефротичному/нефритичному синдромі: В/в Метилпреднізолон 20 мг/кг (3 -6 інфузій) В/в мг/кг через день Прогноз визначається кількістю напівмісяців у біоптаті
Лікування HSP-нефриту При ізольованій гематурії лікування не проводиться При нефротичному/нефритичному синдромі: В/в Метилпреднізолон 20 мг/кг (3 -6 інфузій) В/в мг/кг через день Прогноз визначається кількістю напівмісяців у біоптаті
 Хвороба Kawasaki Слизово-шкірно-лімфатичний васкуліт Частота варіює (США до 4300 випадків на рік) Одна з основних причин набутих хвороб серця у дітей Найчастіше – у дітей до 5 років (в середньому – 2 роки), частіше у хлопчиків Етіологія не відома Патогенез – участь антиендотеліальних антитіл
Хвороба Kawasaki Слизово-шкірно-лімфатичний васкуліт Частота варіює (США до 4300 випадків на рік) Одна з основних причин набутих хвороб серця у дітей Найчастіше – у дітей до 5 років (в середньому – 2 роки), частіше у хлопчиків Етіологія не відома Патогенез – участь антиендотеліальних антитіл
 Хвороба Kawasaki-симптоми Лихоманка від 5 днів до 3 -4 тижнів Збільшення шийних лімфатичних вузлів Шкірні висипання на тулубі і животі Кон'юнктивіт Набряковий, малиновий язик Сухі, червоні, потріскані губи Червоні набряклі долоні і підошви >450. 000), лейкоцитоз Аневризми коронарних артерій (20%)
Хвороба Kawasaki-симптоми Лихоманка від 5 днів до 3 -4 тижнів Збільшення шийних лімфатичних вузлів Шкірні висипання на тулубі і животі Кон'юнктивіт Набряковий, малиновий язик Сухі, червоні, потріскані губи Червоні набряклі долоні і підошви >450. 000), лейкоцитоз Аневризми коронарних артерій (20%)


 Кардіоваскулярні прояви ЕКГ – Аритмія – Змінений QT – Розширення PR та/або QT – Зниження вольтажу – Зміни ST-T Кардіомегалія
Кардіоваскулярні прояви ЕКГ – Аритмія – Змінений QT – Розширення PR та/або QT – Зниження вольтажу – Зміни ST-T Кардіомегалія

 Хвороба Kawasaki – лікування Внутрішньовенне введення Ig. G 400 мг/кг Аспірин При неефективності – кортикостероїди Прогноз – 80% – повне одужання. Аневризми коронарних артерій можуть зберігатися до декількох місяців.
Хвороба Kawasaki – лікування Внутрішньовенне введення Ig. G 400 мг/кг Аспірин При неефективності – кортикостероїди Прогноз – 80% – повне одужання. Аневризми коронарних артерій можуть зберігатися до декількох місяців.
 ANCA асоційовані васкуліти Лікування WG u. Стероїди u. Циклофосфамід u. Плазмаферез u. Азатіоприн u. Метотрексат u. Ко-тримоксазол MPA u. Проспективні дослідження відсутні u. Стероїди u. Азатіоприн u. Циклофосфамід
ANCA асоційовані васкуліти Лікування WG u. Стероїди u. Циклофосфамід u. Плазмаферез u. Азатіоприн u. Метотрексат u. Ко-тримоксазол MPA u. Проспективні дослідження відсутні u. Стероїди u. Азатіоприн u. Циклофосфамід
 Грануломатоз Wegener Некротизуючий грануломатозний васкуліт верхніх та нижніх дихальних шляхів Малоімунний гломерулонефрит Некротизуючий васкуліт дрібних та середніх судин
Грануломатоз Wegener Некротизуючий грануломатозний васкуліт верхніх та нижніх дихальних шляхів Малоімунний гломерулонефрит Некротизуючий васкуліт дрібних та середніх судин
 Грануломатоз Wegener Найчастіше зустрічається у дорослих (середній вік-40 років, М = Ж) Підвищення c. ANCA-антинейтрофільних антитіл до протеїнази 3 Активація процесів апоптозу Можливий зв'язок з інфекціями та факторами навколишнього середовища
Грануломатоз Wegener Найчастіше зустрічається у дорослих (середній вік-40 років, М = Ж) Підвищення c. ANCA-антинейтрофільних антитіл до протеїнази 3 Активація процесів апоптозу Можливий зв'язок з інфекціями та факторами навколишнього середовища
 Грануломатоз Wegener-діагностика Виразки порожнини рота або кров'яно-гнійні виділення з носа, синусит Наявність порожнин або нодулярних та інфільтративних змін у легенях Мікрогематурія >5 еритроцитів у полі зору та еритроцитарних циліндрів Гістологія з 4 ознак у поєднанні з явищами васкуліту
Грануломатоз Wegener-діагностика Виразки порожнини рота або кров'яно-гнійні виділення з носа, синусит Наявність порожнин або нодулярних та інфільтративних змін у легенях Мікрогематурія >5 еритроцитів у полі зору та еритроцитарних циліндрів Гістологія з 4 ознак у поєднанні з явищами васкуліту
 Грануломатоз Wegener-діагностика Поразка нирок (80 -90%) – швидкопрогресуючий ГН з некрозом та напівмісяцями, з негативною імунофлуоресценцією. Протеїнурія та гематурія невеликі. ТХПН- 11 -32% Зміни очей (28 -58%): кон'юнктивіт, кератит, склерит, увеїт, екзофтальм Поразка нервової системи (10%) - васкуліт ЦНС, менінгіт Артралгії, ураження ШКТ-рідкісні Підвищення c. ANCA - у 90%, прискорення ШОЕ, лейкоцитоз, тромбоцитоз, підвищення C-RP
Грануломатоз Wegener-діагностика Поразка нирок (80 -90%) – швидкопрогресуючий ГН з некрозом та напівмісяцями, з негативною імунофлуоресценцією. Протеїнурія та гематурія невеликі. ТХПН- 11 -32% Зміни очей (28 -58%): кон'юнктивіт, кератит, склерит, увеїт, екзофтальм Поразка нервової системи (10%) - васкуліт ЦНС, менінгіт Артралгії, ураження ШКТ-рідкісні Підвищення c. ANCA - у 90%, прискорення ШОЕ, лейкоцитоз, тромбоцитоз, підвищення C-RP

 Сучасний підхід до ідукції ремісії при ANCA-асоційованих васкулітах. Harper. Current Opinion in Rheumatology. 2010. Тяжкість хвороби Визначення European Vasculitis Study Group Локалізований Ураження верхніх та/або MTX та нижніх дихальних шляхів без стероїди системного або конституційного залучення Ранній системний Будь-які прояви без загрози для функції органів та життя MTX або CYC ; Creat 500 стероїди + μmol/L плазмаферез Терапія індукції © 2010 Lippincott Williams & Wilkins, Inc. Published by Lippincott Williams & Wilkins, Inc.
Сучасний підхід до ідукції ремісії при ANCA-асоційованих васкулітах. Harper. Current Opinion in Rheumatology. 2010. Тяжкість хвороби Визначення European Vasculitis Study Group Локалізований Ураження верхніх та/або MTX та нижніх дихальних шляхів без стероїди системного або конституційного залучення Ранній системний Будь-які прояви без загрози для функції органів та життя MTX або CYC ; Creat 500 стероїди + μmol/L плазмаферез Терапія індукції © 2010 Lippincott Williams & Wilkins, Inc. Published by Lippincott Williams & Wilkins, Inc.
 Мікроскопічний поліангііт Системний некротизуючий васкуліт дрібних судин із фокально-сегментарним гломерулонефритом без гранулом Присутність p. ANCA-анти-MPO Середній вік-50 років, М>Ж Клініка-міалгії, артрити, шкірна пурпура, болі в животі, лихоманка, кровоточивість, нейропатія, ураження очей і ЛОР-органів, легень БПГН з напівмісяцями та некрозами, але без гранулом
Мікроскопічний поліангііт Системний некротизуючий васкуліт дрібних судин із фокально-сегментарним гломерулонефритом без гранулом Присутність p. ANCA-анти-MPO Середній вік-50 років, М>Ж Клініка-міалгії, артрити, шкірна пурпура, болі в животі, лихоманка, кровоточивість, нейропатія, ураження очей і ЛОР-органів, легень БПГН з напівмісяцями та некрозами, але без гранулом
 Мікроскопічний поліангіїт-лікування Кортикостероїди до 12 місяців: починаючи з МП 20 мг/кг внутрішньовенно (3 дні) з переходом на прийом внутрішньо 1 мг/кг з подальшим зниженням. Циклофосфамід внутрішньовенно або внутрішньо.
Мікроскопічний поліангіїт-лікування Кортикостероїди до 12 місяців: починаючи з МП 20 мг/кг внутрішньовенно (3 дні) з переходом на прийом внутрішньо 1 мг/кг з подальшим зниженням. Циклофосфамід внутрішньовенно або внутрішньо.
 Порівняння Ритуксимабу та Циклофосфаміду при ANCA асоційованому нирковому васкуліті European Vasculitis Study Group. NEJM 2010 Мнгоцентрове, відкрите, рандомізоване дослідження. Підтримка ремісії – Немає відмінностей – RTX 25 (76%) v. ЦФ 9 (82%) Серйозні побічні ефекти – Немає відмінностей – RTX – 14 (42%) v. ЦФ-4 (36%) Смертність RTX 6 (18%) v. control 2 (18%)
Порівняння Ритуксимабу та Циклофосфаміду при ANCA асоційованому нирковому васкуліті European Vasculitis Study Group. NEJM 2010 Мнгоцентрове, відкрите, рандомізоване дослідження. Підтримка ремісії – Немає відмінностей – RTX 25 (76%) v. ЦФ 9 (82%) Серйозні побічні ефекти – Немає відмінностей – RTX – 14 (42%) v. ЦФ-4 (36%) Смертність RTX 6 (18%) v. control 2 (18%)
 Ритуксимаб у порівнянні з ЦФ при ANCA-асоційованих васкулітах. RAVE-ITN Research Group. NEJM 2010 Багатоцентрове подвійне сліпе рандомізоване дослідження RTX не поступалося за: - Числом ремісій без преднізолону через 6 міс. – Включно з рецидивними формами: RTX 34/51 (67%) v. CYC 21/50 (42%) (P=0.01) – RTX так само ефективний як і ЦФ при: Хвороби нирок Геморагічний альвеоліт Не було відмінностей у частоті побічних ефектів
Ритуксимаб у порівнянні з ЦФ при ANCA-асоційованих васкулітах. RAVE-ITN Research Group. NEJM 2010 Багатоцентрове подвійне сліпе рандомізоване дослідження RTX не поступалося за: - Числом ремісій без преднізолону через 6 міс. – Включно з рецидивними формами: RTX 34/51 (67%) v. CYC 21/50 (42%) (P=0.01) – RTX так само ефективний як і ЦФ при: Хвороби нирок Геморагічний альвеоліт Не було відмінностей у частоті побічних ефектів
 Вузликовий поліартеріїт (Polyarteriitus nodosa) Некротизуючий васкуліт з аневризматичними вузликами по ходу м'язових артерій середнього калібру Більш характерний для дітей, ніж WG або мікроскопічний поліангііт
Вузликовий поліартеріїт (Polyarteriitus nodosa) Некротизуючий васкуліт з аневризматичними вузликами по ходу м'язових артерій середнього калібру Більш характерний для дітей, ніж WG або мікроскопічний поліангііт
 Вузликовий поліартеріїт (Polyarteriitus nodosa)клініка Лихоманка Слабкість Шкірні висипання Міалгії Втрата ваги Болі в животі Артропатії Поразка нирок, Гіпертонія
Вузликовий поліартеріїт (Polyarteriitus nodosa)клініка Лихоманка Слабкість Шкірні висипання Міалгії Втрата ваги Болі в животі Артропатії Поразка нирок, Гіпертонія
 Вузликовий поліартеріїт (Polyarteriitus nodosa) діагностика Поліморфонуклеарний лейкоцитоз Прискорення ШОЕ Тромбоцитоз Підвищення C-RP Присутність с. ANCA та p. ANCA Часто - HBs. Ag+ Наявність аневризм судин на ангіографії нирок або печінки Гломерулонефрит
Вузликовий поліартеріїт (Polyarteriitus nodosa) діагностика Поліморфонуклеарний лейкоцитоз Прискорення ШОЕ Тромбоцитоз Підвищення C-RP Присутність с. ANCA та p. ANCA Часто - HBs. Ag+ Наявність аневризм судин на ангіографії нирок або печінки Гломерулонефрит
 Вузликовий поліартеріїт (Polyarteriitus nodosa) Лікування Циклофосфамід внутрішньовенно або внутрішньо Кортикостероїди внутрішньовенно або внутрішньо Антитромбоцитарна терапія Плазмаферез В/в імуноглобулін G Симптоматичне лікування
Вузликовий поліартеріїт (Polyarteriitus nodosa) Лікування Циклофосфамід внутрішньовенно або внутрішньо Кортикостероїди внутрішньовенно або внутрішньо Антитромбоцитарна терапія Плазмаферез В/в імуноглобулін G Симптоматичне лікування
 Синдром Churg-Strauss - алергічний грануломатоз з ангіїтом 1. 2. 3. 4. 5. 6. Астма з тривалим попереднім перебігом Еозинофілія понад 10% Моно- і полінейропатія Рентгенологічні ознаки легеневих інфільтратів з 6 ознак
Синдром Churg-Strauss - алергічний грануломатоз з ангіїтом 1. 2. 3. 4. 5. 6. Астма з тривалим попереднім перебігом Еозинофілія понад 10% Моно- і полінейропатія Рентгенологічні ознаки легеневих інфільтратів з 6 ознак
 Синдром Churg-Strauss Середній вік 38 -49 років, М = Ж У 2/3 - шкірні прояви У 60% - моно-і поліневрити p. ANCA до MPO – у 50 -70% хворих Ураження нирок – у 50% хворих, не носить тяжкого характеру, БПГН рідше, ознаки ниркового васкуліту, еозинофільна інфільтрація, інтерстиція. Терапія-кортикостероїди з гарним ефектом, цитостатики потрібні рідко
Синдром Churg-Strauss Середній вік 38 -49 років, М = Ж У 2/3 - шкірні прояви У 60% - моно-і поліневрити p. ANCA до MPO – у 50 -70% хворих Ураження нирок – у 50% хворих, не носить тяжкого характеру, БПГН рідше, ознаки ниркового васкуліту, еозинофільна інфільтрація, інтерстиція. Терапія-кортикостероїди з гарним ефектом, цитостатики потрібні рідко
Системний червоний вовчак (ВКВ)- хронічне аутоімунне захворювання, викликане порушенням роботи імунних механізмів з утворенням антитіл, що пошкоджують, до власних клітин і тканин. Для ВКВ характерно ураження суглобів, шкіри, судин та різних органів (нирки, серце та ін.).
Причина та механізми розвитку захворювання
Причину захворювання не з'ясовано. Передбачається, що пусковим механізмом розвитку хвороби є віруси (РНК і ретровіруси). Крім того, у людей є генетична схильність до ВКВ. Жінки хворіють у 10 разів частіше, що пов'язано з особливостями їхньої гормональної системи (висока концентрація в крові естрогенів). Доведено захисну дію щодо ВКВ чоловічих статевих гормонів (андрогенів). Чинниками здатні викликати розвиток хвороби можуть бути вірусна, бактеріальна інфекція, медикаменти.В основі механізмів захворювання лежить порушення функцій імунних клітин (Т та В – лімфоцитів), що супроводжується надмірним утворенням антитіл до власних клітин організму. В результаті надлишкового та не контрольованого виробництва антитіл формуються специфічні комплекси, що циркулюють по всьому організму. Циркулюючі імунні комплекси (ЦВК) осідають у шкірі, нирках, на серозних мембранах внутрішніх органів (серце, легені та ін.) викликаючи запальні реакції.
Симптоми захворювання
 ВКВ характеризується широким спектром симптомів. Захворювання протікає із загостреннями та ремісіями. Початок захворювання може бути як блискавичним, і поступовим.
ВКВ характеризується широким спектром симптомів. Захворювання протікає із загостреннями та ремісіями. Початок захворювання може бути як блискавичним, і поступовим. Загальні симптоми
- Втома
- Зниження ваги
- Температура
- Зниження працездатності
- Швидка стомлюваність
Поразка скелетно-м'язового апарату
- Артрит – запалення суглобів
- Зустрічається у 90% випадків, неерозивний, недеформуючий, частіше уражаються суглоби пальців рук, зап'ястя, колінні суглоби.
- Остеопороз – зниження щільності кістки
- Як наслідок запалення або лікування гормональними препаратами (кортикостероїди).
- Болі у м'язах (15-64% випадків), запалення м'язів (5-11%), м'язова слабкість (5-10%)
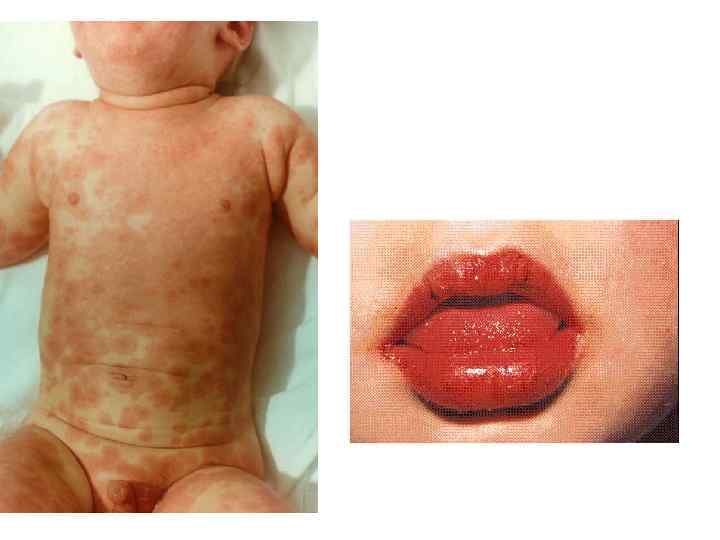
Ураження слизових та шкіри
- Ураження шкіри на початку захворювання проявляються лише у 20-25% хворих, у 60-70% хворих вони виникають пізніше, у 10-15% шкірні прояви хвороби взагалі не виникають. Шкірні зміни проявляються на відкритих для сонця ділянках тіла: обличчя, шия, плечі. Поразки мають вигляд еритеми (червоні бляшки з лущенням), по краях розширені капіляри, ділянки з надлишком або недоліком пігменту. На обличчі такі зміни нагадують вид метелика, оскільки уражається спинка носа та щоки.
- Випадання волосся (алопеція), проявляється рідко, зазвичай вражаючи скроневі ділянки. Волосся випадає на обмеженій ділянці.
- Підвищена чутливість шкіри до сонячних променів (фотосенсибілізація) виникає у 30-60% хворих.
- Поразка слизових відбувається у 25% випадків.
- Почервоніння, зниження пігментації, порушення живлення тканин губ (хейліт)
- Дрібноточкові крововиливи, виразкові ураження слизової порожнини рота.
Ураження дихальної системи
Поразки з боку дихальної системи при ВКВ діагностуються у 65% випадків. Легенева патологія може розвиватися як гостро, і поступово з різними ускладненнями. Найбільш частим проявом ураження легеневої системи це запалення оболонки, що покриває легені (плеврит). Характеризується болями у грудній клітці, задишкою. Так само ВКВ може стати причиною розвитку вовчакового запалення легень (вовчаковий пневмоніт), що характеризується: задишкою, кашлем з кров'янистим мокротинням. Часто ВКВ уражає судини легень, що призводить до легеневої гіпертензії. На тлі ВКВ часто розвиваються інфекційні процеси в легенях, а також можливо розвитку тяжкого стану як закупорка легеневої артерії тромбом (тромбоемболія легеневої артерії).Поразка серцево-судинної системи
ВКВ здатна вражати всі структури серця, зовнішню оболонку (перикард), внутрішній шар (ендокард), безпосередньо серцевий м'яз (міокард), клапани та коронарні судини. Найчастіше відбувається поразка перикарда (перикардит).- Перикардит – запалення серозних оболонок, що покривають серцевий м'яз.
- Міокардит – запалення серцевого м'яза.
- Ураження клапанів серця, частіше уражаються мітральний та аортальний клапани.
- Ураження коронарних судин може призвести до інфаркту міокарда, який може розвинутись і у молодих хворих на ВКВ.
- Поразка внутрішньої оболонки судин (ендотелій), що підвищує ризик розвитку атеросклерозу. Поразка периферичних судин проявляється:
- Ліведо ретикуларис (сині плями на шкірі, що створюють малюнок сітки)
- Вовчаковий паннікуліт (підшкірні вузли, часто болючі, можуть виразкуватись)
- Тромбоз судин кінцівок та внутрішніх органів
Ураження нирок
Найчастіше при ВКВ уражаються нирки, у 50% хворих визначаються ураження ниркового апарату. Частий симптом це наявність білка в сечі (протеїнурія), еритроцити та циліндри зазвичай не виявляються на початку захворювання. Основними проявами ураження нирок при ВКВ є проліферативний гломерулонефрит і мебранозний нефрит, який проявляється нефротичним синдромом (білки в сечі більше 3,5 г/добу, зниження білка в крові, набряки).Поразка центральної нервової системи
Передбачається, що порушення з боку ЦНС викликані ураженням судин головного мозку, а також утворенням антитіл до нейронів, клітин відповідальних за захист і харчування нейронів (гліальні клітини), і до імунних клітин (лімфоцитів).Основні прояви ураження нервових структур та судин головного мозку:
- Головний біль і мігрень, найчастіші симптоми при ВКВ
- Дратівливість, депресія – рідко
- Псигози: параноя або галюцинації
- Інсульт головного мозку
- Хорея, паркінсонізм - рідко
- Мієлопатії, нейропатії та інші порушення утворення оболонок нервів (мієліну)
- Мононеврити, поліневрити, асептичні менінгіти
Ураження травного тракту
Клінічні ураження травного тракту діагностуються у 20% хворих на ВКВ.- Поразка стравоходу, порушення акту ковтання, розширення стравоходу зустрічається у 5% випадків
- Виразки шлунка та 12-ої кишки викликані як самою хворобою, так і побічними ефектами лікування.
- Болі в животі як прояв ВКВ, а може бути викликані панкреатитом, запаленням судин кишечника, інфарктом кишечника
- Нудота, дискомфорт у животі, порушення травлення
- Анемія гіпохромна нормоцитарна зустрічається у 50% пацієнтів, вага залежить від активності ВКВ. Гемолітична анемія при ВКВ трапляється рідко.
- Лейкопенія – зниження лейкоцитів у крові. Зумовлена зниженням лімфоцитів та гранулоцитів (нейтрофіли, еозинофіли, базофіли).
- Тромбоцитопенія – зниження тромбоцитів у крові. Зустрічається у 25% випадків, викликана утворенням антитіл проти тромбоцитів, а також антитіл до фосфоліпідів (жири, що входять до складу клітинних мембран).
Діагностика ВКВ
 Діагностика ВКВ ґрунтується на даних клінічних проявів захворювання, а також на даних лабораторних та інструментальних досліджень. Американським Коледжем Ревматології були розроблені спеціальні критерії, за якими можна поставити діагноз. системна червона вовчанка.
Діагностика ВКВ ґрунтується на даних клінічних проявів захворювання, а також на даних лабораторних та інструментальних досліджень. Американським Коледжем Ревматології були розроблені спеціальні критерії, за якими можна поставити діагноз. системна червона вовчанка.Критерії діагнозу системного червоного вовчака
Діагноз ВКВ ставиться в тому випадку, якщо присутні хоча б 4 критерії з 11-ти.
| Характеристика: без ерозій, периферичний, проявляється болем, припухлістю, скупченням незначної рідини у порожнині суглоба. |
| Червоного кольору, форма овальна, округла або кільцеподібна, бляшки з нерівними контурами на поверхні лусочки, поруч розширені капіляри, лусочки відокремлюються насилу. Не ліковані вогнища залишають рубці. |
| Уражається слизова оболонка ротової порожнини або носоглоточна слизова оболонка у вигляді виразок. Зазвичай безболісні. |
| Підвищена чутливість до сонячних променів. Внаслідок впливу сонячних променів на шкірі проявляється висип. |
| Специфічний висип у формі метелика |
| Постійна втрата білка із сечею 0,5 г/добу, виділення клітинних циліндрів |
| Плеврит – запалення оболонок легень. Проявляється болем у грудній клітці, що посилюється на вдиху. Перикардит – запалення серцевої оболонки |
| Судоми, Психоз – за відсутності ліків здатних їх спровокувати або метаболічних порушень (уремія та ін.) |
|
|
|
|
| Підвищена кількість протиядерних антитіл (ANA) |
Ступінь активності хвороби визначається за спеціальними індексами SLEDAI ( Systemic lupus erythematosus Disease Activity Index). Індекс активності хвороби включає 24 параметри та відображає стан 9-ти систем та органів, що виражається у пунктах, які підсумовуються. Максимально 105 пунктів, що відповідає дуже високій активності захворювання.
Індекси активності хворобиSLEDAI
| Прояви | Опис | Пунктаж |
| Псевдоепілептичний напад(Розвиток судом без втрати свідомості) | Необхідно виключити метаболічні порушення, інфекції, медикаменти, які б його спровокувати. | 8 |
| Псигози | Порушення здатності виконувати дії у звичайному режимі, порушено сприйняття реальності, галюцинації, зниження асоціативного мислення, дезорганізовану поведінку. | 8 |
| Органічні зміни у головному мозку | Зміни логічного мислення, порушена орієнтація у просторі, знижена пам'ять, інтелект, концентрація, безладна мова, безсоння чи сонливість. | 8 |
| Порушення з боку очей | Запалення зорового нерва, виключаючи артеріальну гіпертензію. | 8 |
| Ураження черепно-мозкових нервів | Поразка черепно-мозкових нервів виявлена вперше. | |
| Головний біль | Виражена, постійна, може бути мігренозна, яка не відповідає на наркотичні анальгетики | 8 |
| Порушення кровообігу головного мозку | Вперше виявлене, крім наслідків атеросклерозу | 8 |
| Васкуліти-(Ураження судин) | Виразки, гангрени кінцівок, болючі вузли на пальцях | 8 |
| Артрити-(Запалення суглобів) | Ураження більше 2-х суглобів з ознаками запалення та припухлості. | 4 |
| Міозити-(Запалення скелетних м'язів) | Болі в м'язах, слабкість із підтвердженням інструментальних досліджень | 4 |
| Циліндри в сечі | Гіалінові, гранулярні, еритроцитарні | 4 |
| Еритроцити у сечі | Більше 5 еритроцитів у полі зору, виключити інші патології | 4 |
| Білок у сечі | Більше 150 мг на день | 4 |
| Лейкоцити у сечі | Понад 5 лейкоцитів у полі зору, крім інфекції | 4 |
| Шкірні пошкодження | Ушкодження запального характеру | 2 |
| Випадання волосся | Збільшення вогнищ або повне випадання волосся | 2 |
| Виразки слизових | Виразки на слизових оболонка та на носі | 2 |
| Плеврит-(Запалення оболонок легень) | Біль у грудній клітці, потовщення плеври | 2 |
| Перикардит-(запалення оболонки серця) | Виявлене на ЕКГ, ЕхоКГ | 2 |
| Зниження компліменту | Зниження С3 чи С4 | 2 |
| АнтиДНК | Позитивно | 2 |
| Температура | Більше 38 градусів С, крім інфекції | 1 |
| Зниження тромбоцитів у крові | Менш 150 ·10 9 /л, виключаючи медикаменти | 1 |
| Зниження лейкоцитів | Менш 4,0·10 9 /л, виключаючи медикаменти | 1 |
- Легка активність: 1-5 бали
- Помірна активність: 6-10 балів
- Висока активність: 11-20 балів
- Дуже висока активність: понад 20 балів
Діагностичні тести, що використовуються для виявлення ВКВ
- ANA-тест скринінг, визначаються специфічні антитіла до ядр клітин, визначається у 95% пацієнтів, не підтверджує діагноз за відсутності клінічних проявів системного червоного вовчака
- Анти ДНК– антитіла до ДНК, що визначається у 50% пацієнтів, рівень даних антитіл відображає активність хвороби
- Анти-Sm –специфічні антитіла до антигену Сміта, що входить до складу коротких РНК, виявляються у 30-40% випадків
- Анти –SSA або Анти-SSB, антитіла до специфічних білків розташованих в ядрі клітини, присутні у 55% пацієнтів із системним червоним вовчаком, не специфічні для ВКВ, визначаються і при інших захворюваннях сполучної тканини
- Антикардіоліпін -антитіла до мембран мітохондрій (енергетична станція клітин)
- Антигістони– антитіла проти білків необхідних для пакування ДНК у хромосоми, характерні для ВКВ, викликаної медикаментами.
- Маркери запалення
- ШОЕ – підвищена
- С – реактивний білок, підвищений
- Рівень компліменту знижено
- С3 та С4 знижено, як результат надлишкового утворення імунних комплексів
- У деяких людей з народження знижений рівень компліменту, це сприятливий фактор розвитку ВКВ.
- Загальний аналіз крові
- Можливе зниження еритроцитів, лейкоцитів, лімфоцитів, тромбоцитів
- Аналіз сечі
- Білок у сечі (протеїнурія)
- Еритроцити у сечі (гематурія)
- Циліндри у сечі (циліндрурія)
- Лейкоцити в сечі (піурія)
- Біохімічний аналіз крові
- Креатинін – підвищення вказує на ураження нирок
- АЛАТ, АСАТ – підвищення вказує на ураження печінки
- Креатінкіназ – підвищується при ураженні м'язового апарату
- Рентгенограма суглобів
- Рентген та комп'ютерна томографія грудної клітки
- Ядерно-магнітний резонанс та ангіографія
- Ехокардіографія
Специфічні процедури
- Спинномозкова пункція дозволяє виключити інфекційні причини неврологічних симптомів.
- Біопсія (аналіз тканини органу) нирок дозволяє визначити тип гломерулонефриту і полегшити вибір тактики лікування.
- Біопсія шкіри дозволяє уточнити діагноз та виключити схожі дерматологічні захворювання.
Лікування системного вовчаку
 Незважаючи на значні успіхи в сучасному лікуванні системного червоного вовчаку, це завдання залишається дуже важким. Лікування, спрямоване на усунення головної причини захворювання не знайдено, як і не знайдено причину. Таким чином, принцип лікування спрямований на усунення механізмів розвитку захворювання, зниження провокуючих факторів та запобігання ускладненням.
Незважаючи на значні успіхи в сучасному лікуванні системного червоного вовчаку, це завдання залишається дуже важким. Лікування, спрямоване на усунення головної причини захворювання не знайдено, як і не знайдено причину. Таким чином, принцип лікування спрямований на усунення механізмів розвитку захворювання, зниження провокуючих факторів та запобігання ускладненням. - Виключити фізичні та психічні стресові стани
- Зменшити перебування на сонці, користуватися сонцезахисними засобами
- Глюкокортикостероїдинайефективніші препарати в лікуванні ВКВ.
Режими прийому препаратів:
- Всередину:
- Початкова доза преднізолону 0,5 – 1 мг/кг
- Підтримуюча доза 5-10 мг
- Приймати преднізолон слід з ранку, зниження дози проводять по 5 мг кожні 2-3 тижні.
- Внутрішньовенне ведення метилпреднізолону у великих дозах (пульс терапія)
- Доза 500-1000 мг/добу, протягом 3-5 днів
- Або 15-20 мг/кг маси тіла
Показання до пульсу терапії:молодий вік, блискавичний вовчаковий нефрит, висока імунологічна активність, ураження нервової системи.
- 1000 мг метилпреднізолон та 1000 мг циклофосфан у перший день
- Цитостатики:циклофосфамід (циклофосфан), азатіоприн, метотрексат, застосовуються в комплексному лікуванні ВКВ.
- Гострий вовчаковий нефрит
- Васкуліти
- Форми, що не піддаються лікуванню кортикостероїдами
- Необхідність зниження доз кортикостероїдів
- Висока активність ВКВ
- Прогресивна або блискавична течія ВКВ
- Циклофосфан при пульсі терапії 1000 мг, потім щодня по 200 мг до досягнення сумарної дози 5000 мг.
- Азатіоприн 2-2,5 мг/кг/день
- Метотрексат 7,5-10 мг/тиждень, всередину
- Протизапальні засоби
- Наклофен, німесил, аертал, катафаст та ін.
- Препарати амінохінолінового ряду
- делагіл, плаквеніл та ін.
- Біологічні препаратиє перспективним методом лікування ВКВ
- Анти CD 20 – Ритуксимаб
- Чинник некрозу пухлин альфа – Ремікаде, Гуміра, Ембрел
- Інші препарати
- Антикоагулянти (гепарин, варфарин та ін.)
- Антиагреганти (аспірин, клопідогрел та ін.)
- Діуретики (фуросемід, гідрохлортіазид та ін.)
- Препарати кальцію та калію
- Методи екстракорпорального лікування
- Плазмаферез - метод очищення крові поза організмом, при якому видаляється частина плазми крові, а з нею і антитіла, що викликають захворювання ВКВ.
- Гемосорбція - метод очищення крові поза організмом за допомогою специфічних сорбентів (іонообмінні смоли, активоване вугілля та ін.).
Які ускладнення та прогнози для життя при системному червоному вовчаку?
Ризик розвитку ускладнень системного червоного вовчаку безпосередньо залежить від перебігу захворювання.Варіанти течії системного червоного вовчака:
1.
Гостра течія– характеризується блискавичним початком, бурхливим перебігом та швидким одночасним розвитком симптомів ураження багатьох внутрішніх органів (легких, серця, центральної нервової системи тощо). Гострий перебіг системного червоного вовчаку, на щастя, зустрічається рідко, оскільки такий варіант швидко і практично завжди призводить до ускладнень і може стати причиною смерті пацієнта.
2.
Підгостра течія– характеризується поступовим початком, зміною періодів загострень та ремісій, переважанням загальних симптомів (слабкість, схуднення, субфебрильна температура (до 38 0)
С) та інші), ураження внутрішніх органів та ускладнення наступають поступово, не раніше, ніж через 2-4 роки після початку захворювання.
3.
Хронічна течія- Найбільш сприятливий перебіг ВКВ, відзначається поступовий початок, ураження в основному шкіри та суглобів, більш тривалі періоди ремісії, ураження внутрішніх органів та ускладнення наступають через десятки років.
Ураження таких органів, як серце, нирки, легені, центральна нервова система, і крові, які описуються як симптоми захворювання, по суті, і є ускладненнями системного червоного вовчака.
Але можна виділити ускладнення, що призводять до незворотних наслідків і можуть призвести до смерті пацієнта:
1. Системна червона вовчанка- Вражає сполучну тканину шкіри, суглобів, нирок, судин та інших структур організму.
2. Лікарський червоний вовчак- На відміну від системного вигляду червоного вовчака, повністю оборотний процес. Лікарський вовчак розвивається внаслідок впливу деяких лікарських препаратів:
- Лікарські препарати для лікування серцево-судинних захворювань: групи фенотіазину (Апресин, Аміназин), Гідралазін, Індерал, Метопролол, Бісопролол, Пропранололта деякі інші;
- антиаритмічний засіб - Новокаїнамід;
- сульфаніламіди: Бісептолта інші;
- протитуберкульозний препарат Ізоніазид;
- оральні контрацептиви;
- препарати рослинного походження для лікування захворювань вен (тромбофлебіт, розширення вен нижніх кінцівок і так далі): кінський каштан, венотонік Доппельгерц, Детралекста деякі інші.
3. Дискоїдний (або шкірний) червоний вовчакможе передувати розвитку системного червоного вовчака. При цьому виді захворювання уражається переважно шкіра обличчя. Зміни на обличчі схожі з такими при системному червоному вовчаку, але показники аналізів крові (біохімічні та імунологічні) при цьому не мають змін, характерних для ВКВ, і це і буде основним критерієм диференціальної діагностики з іншими видами червоного вовчака. Для уточнення діагнозу необхідно провести гістологічне дослідження шкіри, що допоможе диференціювати від схожих на вигляд захворювань (екзема, псоріаз, шкірна форма саркоїдозу та інші).
4. Неонатальний червоний вовчакбуває у новонароджених діток, матері яких страждають системним червоним вовчаком або іншими системними аутоімунними захворюваннями. При цьому у матері симптомів ВКВ може і не бути, але при їх обстеженні виявляють аутоімунні антитіла.
Симптоми неонатального червоного вовчакау дитини зазвичай проявляються у віці до 3-х місяців:
- зміни на шкірі обличчя (часто мають вигляд метелика);
- вроджена аритмія, яка часто визначається на УЗД плода ще у II-III триместрах вагітності;
- нестача кров'яних клітин у загальному аналізі крові (зниження рівня еритроцитів, гемоглобіну, лейкоцитів, тромбоцитів);
- виявлення аутоімунних антитіл, специфічних для ВКВ.
5. Також термін «вовчак» використовується при туберкульозі шкіри обличчя. туберкульозний вовчак. Туберкульоз шкіри зовні дуже схожий з метеликом системного червоного вовчака. Діагноз допоможе встановити гістологічне дослідження шкіри та мікроскопічне та бактеріологічне дослідження зіскрібка – виявляються мікобактерії туберкульозу (кислотостійкі бактерії).

Фото:
так виглядає туберкульоз шкіри обличчя або туберкульозний вовчак.
Системний червоний вовчак та інші системні захворювання сполучної тканини, як диференціювати?
Група системних захворювань сполучної тканини:- Системна червона вовчанка.
- Ідіопатичний дерматоміозит (поліміозит, хвороба Вагнера)– ураження аутоімунними антитілами гладких та скелетних м'язів.
- Системна склеродермія- це захворювання, при якому відбувається заміщення нормальної тканини сполучною тканиною (не несе функціональних властивостей), включаючи кровоносні судини.
- Дифузний фасціїт (еозинофільний)– ураження фасцій – структур, які є футлярами для скелетних м'язів, при цьому в крові у більшості хворих спостерігається підвищена кількість еозинофілів (клітини крові, які відповідають за алергію).
- Синдром Шегрена- ураження різних залоз (слізних, слинних, потових і так далі), за що цей синдром також називають сухим.
- Інші системні захворювання.
Диференціальний діагноз системних захворювань сполучної тканини.
| Критерії діагностики | Системна червона вовчанка | Системна склеродермія | Ідіопатичний дерматоміозит |
| Початок хвороби |
|
 Фото: Синдром Рейно |
|
| Температура | Тривала гарячка, температура тіла вище 38-39 0С. | Тривалий субфебрилітет (до 38°С). | Помірна тривала лихоманка (до 39°С). |
| Зовнішній вигляд хворого (на початку хвороби та при деяких її формах зовнішній вигляд хворого може бути не змінений при всіх цих захворюваннях) | Поразка шкіри, переважно обличчя, «метелик» (почервоніння, лусочки, рубці). Висипання можуть бути по всьому тілу та на слизових оболонках. Шкіра суха, випадання волосся, нігтів. Нігті деформуються, смугасті нігтьові пластинки. Також по всьому тілу можуть бути геморагічні висипання (синці та петехії).  | Обличчя може набути «маскоподібне» вираз без міміки, натягнуте, шкіра блищить, навколо рота з'являються глибокі складки, шкіра нерухома, щільно спаяна з тканинами, що глибоко лежать. Часто спостерігається порушення роботи залоз (сухість слизових оболонок, як при синдромі Шегрена). Волосся і нігті випадають. На шкірі кінцівок та шиї темні плями на тлі «бронзової шкіри».  | Специфічним симптомом є набряк повік, колір їх може бути червоним або фіолетовим, на обличчі та в зоні декольте різноманітний висип з почервонінням шкіри, лусочками, крововиливами, рубцями. З прогресуванням хвороби обличчя набуває «маскоподібного вигляду», без міміки, натягнуте, може бути перекошеним, часто виявляють опущення верхньої повіки (птоз).  |
| Основні симптоми у період активності захворювання |
|
|
|
| Прогноз | Хронічне протягом, згодом уражається дедалі більше органів. Без лікування відбувається розвиток ускладнень, що загрожують життю пацієнта. При адекватному та регулярному лікуванні – можливе досягнення тривалої, стійкої ремісії. | ||
| Лабораторні показники |
|
|
|
| Принципи лікування | Тривала гормональна терапія (Преднізолон) + цитостатики + симптоматична терапія та інші препарати (див. розділ статті «Лікування системного вовчака»). | ||
Як видно, немає жодного аналізу, який дозволив би повністю диференціювати системний червоний вовчак від інших системних захворювань, та й симптоми дуже схожі, особливо на ранніх стадіях. Досвідченим ревматологам часто достатньо оцінити шкірні прояви хвороби для проведення діагностики системного червоного вовчака (за їх наявності).
Системний червоний вовчак у дітей, які особливості симптомів та лікування?
 У дітей системний червоний вовчак зустрічається рідше, ніж у дорослих людей. У дитячому віці з аутоімунних захворювань найчастіше виявляють ревматоїдний артрит. ВКВ переважно (у 90% випадків) хворіють на дівчатка. Системний червоний вовчак може бути у дітей грудного та раннього віку, правда рідко, найбільша кількість випадків цієї хвороби припадає на період статевого дозрівання, а саме на вік 11-15 років.
У дітей системний червоний вовчак зустрічається рідше, ніж у дорослих людей. У дитячому віці з аутоімунних захворювань найчастіше виявляють ревматоїдний артрит. ВКВ переважно (у 90% випадків) хворіють на дівчатка. Системний червоний вовчак може бути у дітей грудного та раннього віку, правда рідко, найбільша кількість випадків цієї хвороби припадає на період статевого дозрівання, а саме на вік 11-15 років. Враховуючи особливість імунітету, гормональний фон, інтенсивність росту, системний червоний вовчак у дітей протікає зі своїми особливостями.
Особливості перебігу системного червоного вовчака у дитячому віці:
- більш тяжкий перебіг захворювання , велика активність аутоімунного процесу;
- хронічний перебіг хвороби у дітей зустрічається лише у третині випадків;
- частіше зустрічається гостра або підгостра течія захворювання із швидким ураженням внутрішніх органів;
- також тільки у дітей виділяють найгостріша або блискавична течія ВКВ – практично одночасне ураження всіх органів, включаючи центральну нервову систему, що може призвести до загибелі маленького пацієнта у перші півроку від початку захворювання;
- часте розвиток ускладнень та висока смертність;
- найчастіше ускладнення – порушення згортання крові у вигляді внутрішніх кровотеч, геморагічних висипань (синці, крововиливи на шкірі), як результат – розвиток шокового стану ДВЗ-синдрому – дисеміноване внутрішньосудинне згортання крові;
- системний червоний вовчак у дітей часто протікає у вигляді васкуліту - Запалення кровоносних судин, що і обумовлює тяжкість процесу;
- діти з ВКВ зазвичай виснажені мають виражений дефіцит маси тіла, аж до кахексії (крайній ступінь дистрофії).
1.
Початок хворобигостра, з підвищенням температури тіла до високих цифр (понад 38-39 0 С), з болями в суглобах і вираженою слабкістю, різкою втратою маси тіла.
2.
Зміни шкіриу вигляді «метелика» у дітей зустрічаються відносно рідко. Але з огляду на розвиток нестачі тромбоцитів крові частіше зустрічається геморагічний висип по всьому тілу (синці без причини, петехії або точкові крововиливи). Також однією з характерних ознак системних захворювань є випадання волосся, вій, брів, аж до повного облисіння. Шкіра стає мармуровою, дуже чутливою до сонячних променів. На шкірі можуть бути різні висипання, характерні для алергічних дерматитів. У деяких випадках розвивається синдром Рейно – порушення кровообігу кистей рук. У ротовій порожнині можуть бути виразки, що довго не гояться - стоматит.
3.
Болі у суглобах– типовий синдром активного системного червоного вовчаку, біль носить періодичний характер. Артрит супроводжується скупченням рідини у порожнині суглобів. Біль у суглобах з часом поєднується болями у м'язах та скутістю рухів, починаючи з дрібних суглобів пальців.
4.
Для дітей характерно утворення ексудативного плевриту(рідина в плевральній порожнині), перикардиту (рідина в перикарді, оболонці серця), асциту та інших ексудативних реакцій (водянка).
5.
Поразка серцяу дітей зазвичай проявляється у вигляді міокардиту (запалення серцевого м'яза).
6.
Ураження нирок чи нефритнабагато частіше розвивається у дитячому віці, ніж у дорослому. Такий нефрит відносно швидко призводить до розвитку гострої ниркової недостатності (що потребує інтенсивної терапії та гемодіалізу).
7.
Ураження легеньу дітей трапляється рідко.
8.
У ранньому періоді хвороби у підлітків здебільшого спостерігається ураження шлунково-кишкового тракту(Гепатит, перитоніт і так далі).
9.
Поразка центральної нервової системиу дітей характеризується примхою, дратівливістю, у важких випадках можуть розвинутися судоми.
Тобто у дітей системний червоний вовчак також характеризується різноманітністю симптомів. І багато цих симптомів маскуються під виглядом інших патологій, діагноз системного червоного вовчаку передбачається не відразу. На жаль, адже вчасно розпочате лікування – запорука успіху у переході активного процесу під час стійкої ремісії.
Принципи діагностикисистемного червоного вовчаку такі ж, як і дорослих, ґрунтуються в основному на імунологічних дослідженнях (виявлення аутоімунних антитіл).
У загальному аналізі крові у всіх випадках і від початку хвороби визначаються зниження кількості всіх формених елементів крові (еритроцитів, лейкоцитів, тромбоцитів), порушена згортання крові.
Лікування системного червоного вовчаку у дітей, як і у дорослих, має на увазі тривалий прийом глюкокортикоїдів, а саме Преднізолону, цитостатиків та протизапальних препаратів. Системний червоний вовчак - це діагноз, який вимагає термінової госпіталізації дитини до лікарні (ревматологічне відділення, при розвитку тяжких ускладнень - у відділення інтенсивної терапії або реанімацію).
В умовах стаціонару проводять повне обстеження пацієнта та підбирають необхідну терапію. Залежно від наявності ускладнень проводиться симптоматична та інтенсивна терапія. Враховуючи наявність у таких хворих порушення згортання крові, часто призначають ін'єкції Гепарину.
У разі вчасного та регулярного лікування можна досягти стійкої ремісіїПри цьому діти ростуть і розвиваються відповідно до віку, у тому числі відбувається нормальне статеве дозрівання. У дівчаток встановлюється нормальний цикл менструації та у майбутньому можлива вагітність. В такому випадку прогнозна життя сприятливий.
Системний червоний вовчак і вагітність, які ризики та особливості лікування?
 Як уже було сказано, системним червоним вовчаком частіше хворіють молоді жінки, і для будь-якої жінки питання материнства дуже важливе. Але ВКВ та вагітність – це завжди великий ризик як для матері, так і для майбутнього малюка.
Як уже було сказано, системним червоним вовчаком частіше хворіють молоді жінки, і для будь-якої жінки питання материнства дуже важливе. Але ВКВ та вагітність – це завжди великий ризик як для матері, так і для майбутнього малюка. Ризики вагітності жінки з системним червоним вовчаком:
1. Системна червона вовчанка
в більшості випадків не впливає на можливість завагітніти
,
як і тривалий прийом Преднізолону.
2. При прийомі цитостатиків (Метотрексат, Циклофосфан та інші) вагітніти категорично не можна
,
оскільки ці препарати впливатимуть на статеві клітини та клітини ембріона; вагітність можлива лише не раніше ніж через півроку після відміни цих препаратів.
3. Половина
випадків вагітності при ВКВ закінчується народженням здорового, доношеного малюка
. У 25%
випадків такі дітки народжуються недоношеними
, а у чверті випадків
спостерігається невиношування вагітності
.
4. Можливі ускладнення вагітності при системному червоному вовчаку,
в більшості випадків пов'язані з ураженням судин плаценти:
- загибель плода;
- . Так, у третині випадків розвивається посилення перебігу захворювання. Ризик такого погіршення максимальний у перші тижні I, або III триместрі вагітності. А в інших випадках спостерігається тимчасовий відступ хвороби, але при цьому більшій частині варто очікувати сильного загострення системного червоного вовчака через 1-3 місяці після пологів. Ніхто не знає, яким шляхом піде аутоімунний процес.
6. Вагітність може стати пусковим механізмом у розвитку початку системного червоного вовчака. Також вагітність здатна спровокувати перехід дискоїдного (шкірного) червоного вовчака в ВКВ.
7. Мати із системним червоним вовчаком може передати гени своєму малюкові , що спричиняють розвиток у нього системного аутоімунного захворювання протягом життя
8. У дитини може розвинутися неонатальний червоний вовчак пов'язана з циркуляцією материнських аутоімунних антитіл у крові малюка; цей стан тимчасовий і оборотний.- Планувати вагітність необхідно під контролем кваліфікованих лікарів , а саме ревматолога та гінеколога.
- Бажано планувати вагітність у період стійкої ремісії хронічного перебігу ВКВ.
- При гострій течії системного червоного вовчаку з розвитком ускладнень вагітність може згубно позначитися не тільки на здоров'ї, але і призвести до смерті жінки.
- А якщо все ж таки вагітність настала в період загострення, то питання про можливе її збереження вирішується лікарями, разом із пацієнткою. Адже загострення ВКВ потребує тривалого прийому препаратів, деякі з яких абсолютно протипоказані під час вагітності.
- Завагітніти рекомендовано не раніше, ніж через 6 місяців після відміни цитотоксичних препаратів (Метотрексат та інші).
- При вовчаковому ураженні нирок і серця про вагітність мови йти не може, це може призвести до смерті жінки від ниркової та/або серцевої недостатності, адже саме на ці органи йде величезне навантаження при виношуванні малюка.
1. Необхідно протягом усієї вагітності спостерігатися лікарем ревматологом та акушером-гінекологом , підхід до кожної пацієнтки лише індивідуальний.
2. Обов'язкове дотримання режиму: не перетруджуватися, не нервувати, нормально харчуватися.
3. Уважно ставитись до будь-яких змін свого здоров'я.
4. Неприпустимо розродження поза пологовим будинком , оскільки є ризик розвитку тяжких ускладнень під час та після пологів.
7. Ще на початку вагітності лікар ревматолог призначає або коригує терапію. Преднізолон – основний препарат для лікування ВКВ, що не протипоказаний у період вагітності. Доза препарату підбирається індивідуально.
8. Також вагітним із ВКВ рекомендовано прийом вітамінів, препаратів калію, аспірину (до 35-го тижня вагітності) та інших симптоматичних та протизапальних засобів.
9. Обов'язкове лікування пізнього токсикозу та інших патологічних станів вагітності в умовах пологового будинку.
10. Після пологів ревматолог збільшує дозу гормонів; у деяких випадках рекомендовано припинення грудного вигодовування, а також призначення цитостатиків та інших препаратів для лікування ВКВ – пульс-терапія, оскільки саме післяпологовий період небезпечний для розвитку тяжких загострень захворювання.Раніше всім жінкам із системним червоним вовчаком не рекомендували вагітніти, а у разі зачаття всім рекомендували штучне переривання вагітності (медичний аборт). Зараз же думку щодо цього медики змінили, не можна позбавляти жінку материнства, тим більше є чималі шанси народити нормального здорового малюка. Але необхідно все зробити для того, щоб максимально знизити ризик для матері та малюка.
Червоний вовчак це заразно?
Звичайно, будь-яка людина, яка бачить дивні висипання на обличчі, замислюються: «А може це заразно?». Тим більше що люди з цими висипаннями ходять так довго, почуваються погано і постійно приймають якісь ліки. Більше того, раніше і медики припускали, що системний червоний вовчак передається статевим шляхом, контактно або навіть повітряно-краплинним шляхом. Але детальніше вивчивши механізм захворювання, вчені повністю розвіяли ці міфи, адже це є аутоімунний процес.Точної причини розвитку системного червоного вовчака не встановлено досі, є лише теорії та припущення. Усі зводяться одного, що основною причиною є наявність певних генів. Але все ж таки не всі носії цих генів страждають системними аутоімунними захворюваннями.
Пусковим механізмом розвитку системного червоного вовчака можуть бути:
- різні вірусні інфекції;
- бактеріальні інфекції (особливо бета-гемолітичний стрептокок);
- стресові фактори;
- гормональні перебудови (вагітність, підлітковий вік);
- фактори навколишнього середовища (наприклад, ультрафіолетове опромінення).
Заразною може бути тільки туберкульозний вовчак (Туберкульоз шкіри обличчя), так як на шкірі виявляється велика кількість паличок туберкульозу, при цьому виділяють контактний шлях передачі збудника.
Червоний вовчак, яка рекомендована дієта і чи є методи лікування народними засобами?
Як і при будь-якому захворюванні, при червоному вовчаку важливе місце займає харчування. Тим більше, при цьому захворюванні практично завжди є дефіцит, або на тлі гормональної терапії – надлишок маси тіла, нестача вітамінів, мікроелементів та біологічних активних речовин.Основна характеристика дієти при ВКВ – збалансоване та правильне харчування.
1. продукти, що містять ненасичені жирні кислоти (Омега-3):
- морська риба;
- багато горіхів та насіння;
- рослинна олія у невеликій кількості;
3. соки, морси;
4. нежирне м'ясо птиці: куряче, індиче філе;
5. нежирні молочні , особливо кисломолочні продукти (нежирний сир, сир, йогурт);
6. злаки та рослинна клітковина (зерновий хліб, гречка, вівсянка, зародки пшениці та багато інших).1. Продукти з насиченими жирними кислотами погано діють на судини, що може посилити перебіг ВКВ:
- тваринні жири;
- смажена їжа;
- жирні сорти м'яса (червоне м'ясо);
- молочні продукти з високою жирністю і таке інше.

Фото: трава люцерна.
3. Часник – потужно стимулює імунітет.
4. Солоні, гострі, копчені страви , що затримують рідину в організміЯкщо на фоні ВКВ або прийому лікарських препаратів виникають захворювання шлунково-кишкового тракту, то хворому рекомендують часте дробове харчування згідно з лікувальною дієтою – стіл №1. Всі протизапальні засоби краще приймати під час їжі або одразу після неї.
Лікування системного червоного вовчака в домашніх умовахможливо тільки після підбору індивідуальної схеми терапії в умовах стаціонару та корекції станів, що загрожують життю хворого. Самостійно важкі препарати, що використовуються при лікуванні ВКВ, призначатися не можуть, самолікування ні до чого хорошого не призведе. Гормони, цитостатики, нестероїдні протизапальні препарати та інші ліки мають свої особливості та купу побічних реакцій та й доза цих препаратів дуже індивідуальна. Підібрану лікарями терапію приймають вдома, суворо дотримуючись рекомендацій. Пропуски та нерегулярність прийому ліків неприпустимі.
Що стосується рецептів народної медицини, то системний червоний вовчак не терпить експериментів. Жодне з цих засобів не запобігає аутоімунному процесу, можна просто втратити дорогоцінний час. Народні засоби можуть дати свою ефективність, якщо вони використовуються в комплексі з традиційними методами лікування, але після консультації з ревматологом.
Деякі засоби народної медицини для лікування системного червоного вовчаку:

Запобіжні заходи! Всі народні засоби, що містять отруйні трави або речовини, повинні бути в недоступному для дітей місці. З такими засобами треба бути обережними, будь-яка отрута - це ліки, поки вона використовується в маленьких дозах.Фото, як виглядають симптоми червоного вовчака?

Фото: зміни на шкірі обличчя у вигляді метелика при ВКВ.
Фото: ураження шкіри долонь при системному червоному вовчаку. Крім шкірних змін, у цієї пацієнтки видно потовщення суглобів фаланг пальців – ознаки артриту.
Дистрофічні зміни нігтів при системному червоному вовчаку: ламкість, зміна кольору, поздовжня смугастість нігтьової пластинки.
Вовчакові ураження слизової оболонки ротової порожнини . По клінічній картині дуже схожі з інфекційними стоматитами, які довго не гояться.
А так можуть виглядати перші симптоми дискоїдної або шкірної форми червоного вовчака.
А так може виглядати неонатальний червоний вовчак, ці зміни, на щастя, оборотні і в майбутньому малюк буде абсолютно здоровим.
Зміни шкіри при системному червоному вовчаку, характерні дитячому віку. Висипання носить геморагічний характер, нагадує кореві висипання, залишає пігментні плями, що довго не проходять.
Люпус-нефрит є одним з найчастіших ускладнень системного червоного вовчаку. ВКВ - це аутоімунне захворювання, викликане появою в організмі антитіл, які сприймають «рідні» білки як чужорідні. Внаслідок цього розвивається асептичне запалення у різних частинах тіла. Навіть у нирках.
Визначення
Люпус-нефрит, або вовчаковий нефрит - це важке захворювання нирок при поширеності цього захворювання в популяції в середньому сорок осіб на сто тисяч населення. Найчастіше хворіють представники прекрасної половини віком від двадцяти до сорока років. Найчастіше патологія зустрічається в афро-карибській популяції.
Захворювання може бути викликане найрізноманітнішими факторами: від надмірного захоплення засмагою, до генетичних порушень, тому дуже важливо вчасно звернути увагу на симптоми та піти до лікаря. Адже чим раніше буде розпочато лікування, тим кращий прогноз для життя та здоров'я пацієнта.

Етіологія
Люпус-нефрит може бути спровокований постійною тривалою інсоляцією (захоплення солярієм або проживання у сонячних місцях), алергією на лікарські препарати, перманентним стресом і навіть вагітністю (плід сприймається як чужорідний організм та імунна система починає атакувати клітини матері).
Крім того, на розвиток захворювання впливають генетичні схильності, наявність гормонального дисбалансу, часті вірусні захворювання (віруси вбудовуються в клітини організму, залишаючи на їх поверхні свої антигени і таким чином провокують імунну відповідь). Шанс розвитку захворювання у близьких родичів у кілька разів вищий, ніж у середньому за популяцією.

Патогенез
Люпус-нефрит є частиною великого симптомокомплексу, що розвивається при системному червоному вовчаку. Аутоантитіла в першу чергу розвиваються до нативної ДНК та її сполуки з гістонами, до білків та кардіоліпіну. Причина такої агресії – зниження толерантності до власних антигенів, дефекти В та Т-лімфоцитів.
Безпосередньо розвиток нефриту пов'язують про те, що комплекси антиген-антитіл тропні до тканин ниркових канальців. Щойно така білкова молекула прикріплюється лежить на поверхні клітини, вона запускає каскад біохімічних реакцій, у яких вивільняються активні речовини, расплавляющие клітини. Це, своєю чергою, викликає запальну реакцію, яка лише посилює руйнації.

Патоморфологія
Люпус-нефрит при ВКВ може мати різні морфологічні прояви. При розтині хворих відзначається зміна в мембранах клубочків нирок, активний поділ їх клітин, розширення мезангіуму, склероз судинних петель та інше. Ці прояви можуть бути одночасно як в одному, так і кількох клубочках.
Найбільш специфічним для вовчакового нефриту є фібриноїдний некроз капілярів петлі Генле, а також каріопікноз і каріорексіс, що гістологічно виявляється (поділ і лізис ядра клітини). Крім того, патогномонічною є зміна базальних мембран клубочків у вигляді «дротяних петель» та наявність гіалінових тромбів у просвіті капілярів як наслідок відкладення імунних комплексів.
Класифікація
Клінічно та морфологічно можна виділити кілька стадій, які проходить люпус-нефрит. Класифікація Всесвітньої організації охорони здоров'я має такий вигляд:
- Перший клас: клубочки мають нормальну структуру.
- Другий клас: є лише зміни мезангії.
- Третій клас: гломерулонефрит із поразкою половини всіх клубочків.
- Четвертий клас: дифузний гломерулонефрит.
- П'ятий клас: мембранозний гломерулонефрит.
- Шостий клас: склерозуючий гломерулонефрит.
Існує також класифікація Сєрова, в якій він виділяє осередковий, дифузний, мембранозний, мезангіопроліферативний, мезангіокапілярний та фібропластичний гломерулонефрит.

Симптоми
Мембранозний люпус-нефрит має як облігатні, і факультативні симптоми. Одним із обов'язкових його проявів є протеїнурія, тобто наявність білка в сечі. Також часто можна зустріти гематурію, лійко- та лімфоцитурію. Ці ознаки свідчать про наявність запального процесу в нирках і можуть бути не лише при ВКВ.
З прогресуванням аутоімунного процесу наростають симптоми ниркової недостатності, що виявляються підвищенням рівня креатиніну в крові та сечі, слабкістю, млявістю хворого,
Виділяють повільно прогресуючий і швидко прогресуючий нефрит. Якщо захворювання розвивається повільно, то превалюють сечовий та нефротичний синдром. Крім того, вовчаковий нефрит може проходити в неактивній або прихованій формі, коли з усіх симптомів є лише незначна протеїнурія.
Швидко прогресуючий люпус-нефрит дуже нагадує класичний гломерулонефрит. Ниркова недостатність стрімко зростає, з'являється макрогематурія, підвищення артеріального тиску та нефротичний синдром. У важких випадках може розвиватися синдром дисемінованого внутрішньосудинного згортання (ДВЗ).
Люпус-нефрит у дітей
У 1/5 всіх хворих на системний червоний вовчак перші симптоми захворювання з'явилися ще в дитинстві. У дітей молодше 10 років вона практично не зустрічається, але є опис випадків ВКВ у дитини півтора місяця від народження.
Розвиток захворювання у дітей не відрізняється від такого у дорослих. Клінічна картина може бути різноманітною: від безсимптомної течії до швидкопрогресуючої. розвивається рідко.
Виділяють кілька ознак ВКВ у дитини:
- еритема на обличчі;
- дискоїдні висипання по тілу;
- чутливість до сонячних променів;
- виразки на слизових;
- запалення суглобів;
- ураження нирок;
- порушення з боку центральної нервової системи;
- підвищена кровоточивість;
- імунологічні порушення;
- наявність антинуклеарних антитіл.
Якщо в клініці присутні хоча б чотири ознаки з цього списку, то можна впевнено заявити, що у дитини системний червоний вовчак. Поразка нирок у дитячому віці рідко виходить першому плані. Як правило, симптоми можуть змінюватись від гломерулонефриту до проявів антифосфоліпідного синдрому.
Прогноз розвитку захворювання у дітей сприятливіший. Через десять років після встановлення діагнозу діаліз потрібно лише 10 відсоткам пацієнтів.

Діагностика
Що дає лікарю привід запідозрити люпус-нефрит? Діагностика, як правило, спирається на вже наявні клінічні та лабораторні підтверджені дані про ВКВ:
- болі та запалення в суглобах;
- висипання на шкірі обличчя у вигляді метелика;
- наявність в анамнезі випоту у порожнині (плеврит, перикардит);
- швидка втрата маси тіла, підвищення температури.
Загалом аналіз крові спостерігається анемія, зниження тромбоцитів, підвищення швидкості осідання еритроцитів, зниження білків комплементу. Для діагностики важливо виявити антитіла до нативної ДНК.
Як правило, цього буває достатньо, щоб поставити діагноз системного червоного вовчаку і, як наслідок, вовчакового нефриту. Однак поява білка в сечі може запізнюватися на один-два роки від маніфестації захворювання. У такому разі лікар покладається на імуноферментний аналіз та виявлення антитіл. Якщо немає підтверджених лабораторних даних, потрібно продовжувати діагностичний пошук, особливо це стосується пацієнтів чоловічої статі, оскільки для них дана нозологія досить рідкісна.
Диференціюють люпус-нефрит при ВКВ з бактеріальним ендокардитом, загостреннями ревматоїдного артриту, мієломною хворобою, хронічним гепатитом, амілоїдозом та синдромом Шенлейна-Геноха.
Перший етап лікування
Лікування люпус-нефриту - це тривалий і копіткий процес, який найчастіше триває все життя. Він проходить у два етапи. На першому етапі усувається загострення хвороби. Мета лікування - домогтися стійкої ремісії, чи хоча б знизити клінічні прояви.
Прийом ліків має розпочатися якомога раніше від моменту постановки діагнозу. Все відбувається настільки швидко, що навіть затримка за п'ять-сім днів може стати фатальною помилкою. Якщо активність процесу невисока (це покажуть титри антитіл), лікар може обмежитися призначенням кортикостероїдів у високих дозах терміном на два місяці з подальшим повільним зниженням дозування (різко скасовувати препарат не можна, можуть відмовити надниркові залози).
Якщо перебіг захворювання бурхливіший, то, крім стероїдів, внутрішньовенно вводять великі дози цитостатиків. Таку пульс-терапію проводять протягом півроку. І тільки після закінчення цього терміну можна починати знижувати дози препаратів та переводити хворого на пероральний прийом ліків.
Не варто забувати, що у хворих із ВКВ часто розвивається ДВС синдром, тому рекомендується вживати профілактичних заходів, а саме:
- переливання крові та її компонентів;
- внутрішньовенне введення "Тренталу";
- підшкірне введення 2,5 тисяч одиниць "Гепарину".
Другий етап лікування
Люпус-нефрит при ВКВ на другому етапі також лікується стероїдними гормонами та цитостатиками. Тільки доза їх значно менша. Дуже повільно, протягом чотирьох-шості місяців дозу "Преднізолону" титрують до 10 міліграм на кілограм ваги. Цитостатики також призначаються болюсними дозами один раз на три місяці, а якщо зберігається позитивна динаміка захворювання, то переходять на одноразову ін'єкцію півроку.
Така підтримуюча терапія може тривати роками. Згодом до неї додається (за потребою) профілактика побічних ефектів від ліків та
Але навіть при своєчасному лікуванні у п'ятнадцяти відсотків хворих все одно розвивається ниркова недостатність. У разі можуть допомогти лише сеанси гемодіалізу чи трансплантація нирок. На жаль, такі методи лікування не доступні широким верствам населення.

Дієта при люпус-нефриті
Для того щоб підтримувати функцію нирок, пацієнти з вовчаковим нефритом повинні дотримуватись певних правил:
- Пити багато рідини, щоб добре фільтрувати кров та підтримувати рівень обміну речовин.
- Їжа повинна містити незначну кількість калію, фосфору та білка, оскільки ці елементи негативно діють на пошкоджені нирки.
- Відмовитись від шкідливих звичок.
- Займатись легким спортом.
- Регулярно перевіряти артеріальний тиск.
- Обмежити прийом жирної їжі.
- Не приймати НПЗЗ, оскільки вони негативно впливають на нирки.
Прогноз
Прогноз лікування люпус-нефриту мембранозного залежить від того, наскільки серйозно уражені нирки та час початку терапії. Чим раніше пацієнт звертається до лікаря, тим більша ймовірність сприятливого результату.
Ще сорок років тому лише одиниці хворих із вовчаковим нефритом жили понад рік від моменту постановки діагнозу. Завдяки сучасним методам лікування та діагностики пацієнти можуть розраховувати на більш ніж п'ятирічну тривалість життя.




