Фіброзна капсула щитовидної залози на латинському перекладі. Щитовидна залоза. Кордони щитовидної залози. Будова щитовидної залози. Капсула щитовидної залози. Частки щитовидної залози. Топографія щитовидної залози
Щитовидна залоза (glandula thyroidea) - непарний орган, розташований у передній області шиї на рівні гортані та верхнього відділу трахеї. Заліза складається з двох часток - правої (lobus dexter) та лівої (lobus sinister), з'єднаних вузьким перешийком. Щитовидна залоза лежить досить поверхово. Спереду від залози, нижче під'язикової кістки, знаходяться парні м'язи: грудино-щитовидний, грудино-під'язиковий, лопатково-під'язиковий і лише частково грудинно-ключично-соскоподібний м'яз, а також поверхневий і передтрахеальний платівки шийної фасції.
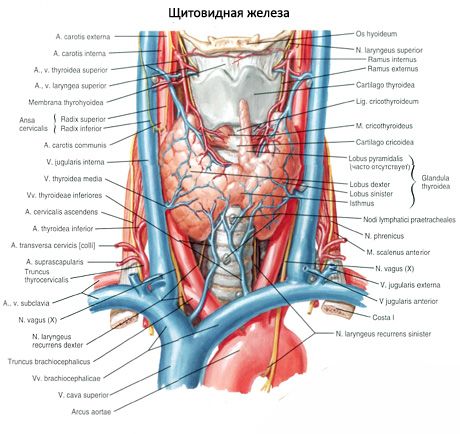

Задня увігнута поверхня залози охоплює спереду та з боків нижні відділи гортані та верхню частину трахеї. Перешийок щитовидної залози (isthmus glandulae thyroidei), що з'єднує праву та ліву частки, знаходиться, як правило, на рівні II або III хряща трахеї. У окремих випадках перешийок залози лежить лише на рівні I хряща трахеї і навіть дуги перстневидного хряща. Іноді перешийок може бути відсутнім, і тоді частки залози взагалі не з'єднані один з одним.
Верхні полюси правої та лівої часткою щитовидної залози розташовуються трохи нижче верхнього краю відповідної платівки щитовидного хряща гортані. Нижній полюс частки досягає рівня V-VI хряща трахеї. Заднібокова поверхня кожної частки щитовидної залози стикається з гортанною частиною глотки, початком стравоходу та переднім півколом загальної сонної артерії. До задньої поверхні правої та лівої часткою щитовидної залози належать паращитовидні залози.
Від перешийка або від однієї з часток відходить догори і знаходиться попереду щитовидного хряща пірамідальна частка (lobus pyramidalis), яка зустрічається приблизно в 30% випадків. Ця частка своєю верхівкою іноді досягає тіла під'язикової кістки.
Поперечний розмір щитовидної залози у дорослої людини сягає 50-60 мм. Поздовжній розмір кожної частки становить 50-80 мм. Вертикальний розмір перешийка коливається від 5 до 2,5 мм, а його товщина становить 2-6 мм. Маса щитовидної залози у дорослих людей від 20 до 60 років дорівнює в середньому 16,3-18,5 г. Після 50-55 років відбувається деяке зниження обсягу та маси залози. Маса та обсяг щитовидної залози у жінок більше, ніж у чоловіків.
Зовні щитовидна залоза покрита сполучнотканинною оболонкою. фіброзною капсулою(capsula fibrosa), яка зрощена з гортанню та трахеєю. У зв'язку з цим при рухах горла відбувається переміщення і щитовидної залози. Всередину залози від капсули відходять сполучнотканинні перегородки. трабекули,поділяють тканину залози на часточки, які складаються з фолікулів.Стінки фолікулів зсередини вистелені епітеліальними фолікулярними клітинами кубічної форми (тироцити), а всередині фолікулів знаходиться густа речовина – колоїд. Колоїд містить гормони щитовидної залози, що складаються в основному з білків та йодовмісних амінокислот.
Стінки кожного фолікула (їх близько 30 млн.) утворені одним шаром тироцитів, розташованих на базальній мембрані. Розміри фолікулів становлять 50-500 мкм. Форма тироцитів залежить від активності у них синтетичних процесів. Чим активніший функціональний стан тироциту, тим клітина вища. Тироцити мають велике ядро в центрі, значну кількість рибосом, добре розвинений комплекс Гольджі, лізосоми, мітохондрії та гранули секрету в апікальній частині. Апікальна поверхня тироцитів містить мікроворсинки, занурені в колоїд, що знаходиться в порожнині фолікула.
Залізистий фолікулярний епітелій щитовидної залози більше, ніж інші тканини, має вибіркову здатність до накопичення йоду. У тканинах щитовидної залози концентрація йоду в 300 разів вища за його вміст у плазмі крові. Гормони щитовидної залози (тироксин, трийодтиронін), що є комплексними сполуками йодованих амінокислот з білком, можуть накопичуватися в колоїді фолікулів і при необхідності виділятися в кровоносне русло і доставлятися до органів та тканин.
Гормони щитовидної залози
Гормони щитовидної залози регулюють обмін речовин, збільшують теплообмін, посилюють окисні процеси та витрачання білків, жирів та вуглеводів, сприяють виділенню води та калію з організму, регулюють процеси росту та розвитку, активують діяльність надниркових залоз, статевих та молочних залоз, надають стимулюючий вплив на діяльність центральної нервової системи.
Між тироцитами на базальній мембрані, а також між фолікулами розташовуються парафолікулярні клітини, верхівки яких досягають просвіту фолікула. Парафолікулярні клітини мають велике округле ядро, велику кількість міофіламентів у цитоплазмі, мітохондрії, комплекс Гольджі, зернисту ендоплазматичну мережу. У цих клітинах багато гранул високої електронної густини діаметром близько 0,15 мкм. Парафолікулярні клітини синтезують тиреокальцитонін, що є антагоністом паратгормону – гормону паращитовидних залоз. Тиреокальцитонін бере участь в обміні кальцію та фосфору, зменшує вміст кальцію в крові та затримує вихід кальцію з кісток.
Регуляція функції щитовидної залози забезпечується нервовою системою та тиротропним гормоном передньої частки гіпофіза.
Ембріогенез щитовидної залози
Щитовидна залоза розвивається з епітелію передньої кишки у вигляді непарного серединного виросту на рівні між І та ІІ вісцеральними дугами. До 4-го тижня ембріонального розвитку цей виріст має порожнину, у зв'язку з чим отримав назву щитомовної протоки (ductus thyroglossalis). До кінця 4-го тижня ця протока атрофується, а її початок залишається тільки у вигляді більш менш глибокого сліпого отвору на межі кореня і тіла язика. Дистальний відділ протоки ділиться на два зачатки майбутніх часток залози. Частки щитовидної залози, що формуються, зміщуються каудально і займають своє звичайне положення. Дистальний відділ щитомовної протоки, що зберігся, перетворюється на пірамідальну частку органа. Ділянки протоки, що редукуються, можуть служити зачатками для утворення додаткових щитовидних залоз.

Судини та нерви щитовидної залози
До верхніх полюсів правої і лівої часток щитовидної залози підходять відповідно права і ліва верхні щитовидні артерії (гілки зовнішніх сонних артерій), а до нижніх полюсів цих часток - права і ліва нижні щитовидні артерії (зі щитошийних стволів). Гілки щитовидних артерій утворюють у капсулі залози та всередині органу численні анастомози. Іноді до нижнього полюса щитовидної залози підходить так звана нижча щитовидна артерія, що відходить від плечеголовного ствола. Венозна кров від щитовидної залози відтікає по верхніх і середніх щитовидних вен у внутрішню яремну вену, по нижній щитовидній вені - в плечоголовну вену (або нижній відділ внутрішньої яремної вени).
Лімфатичні судини щитовидної залози впадають у щитовидні, передгортані, перед-і паратрахеальні лімфатичні вузли. Нерви щитовидної залози відходять від шийних вузлів правого та лівого симпатичних стволів (переважно від середнього шийного вузла, йдуть по ходу судин), а також від блукаючих нервів.
Вікові особливості щитовидної залози
Розміри щитовидної залози у новонародженого значно більші, ніж у плода. Протягом першого року життя відбувається деяке зменшення маси щитовидної залози, яка досягає 1,0-2,5 г. До періоду статевого дозрівання розміри та маса щитовидної залози поступово зростають (до 10-14 г). У період від 20 до 60 років маса органу суттєво не змінюється, залишається майже постійною і дорівнює в середньому 18 р. Деяке зменшення маси та розмірів органу у зв'язку з віковою атрофією відбувається у старечому віці, проте функція щитовидної залози на старості нерідко залишається непорушеною.
1.1. Анатомія щитовидної залози
« Щитовидна залоза , glandula thyreoidea(рис. 1 - 3), - непарна, найбільша із залоз внутрішньої секреції. Розташовується в передньому відділі шиї, спереду та збоку від дихального горла, займаючи так звану щитовидну область,regio thyreoideaяка входить у межі медіального трикутника.
Рис. 1. Щитовидна залоза, вид спереду (цит. по Синельникову Р. Д.).
Заліза має підковоподібну форму з увігнутістю, зверненою дозаду, і складається з двох неоднакових за величиною бічних часток: правої частки, lobus dexter, і лівої частки, lobus sinister, і поєднує обидві частки непарного перешийка щитовидної залози, isthmus glandulae thyroideae. Перешийок може бути відсутнім, і тоді обидві частки нещільно прилягають одна до одної. Іноді зустрічаються додаткові щитовидні залози, glandulae thyroidae accessoriae, подібні за своєю будовою зі щитовидною залозою, але або пов'язані з нею, або з'єднані з нею невеликим тонким тяжем.

Рис. 2. Щитовидна залоза, верхня та нижня паращитовидні залози (праві); вид збоку (цит. по Синельникову Р. Д.).
Часто (у третині або половині випадків) від перешийка або від лівої частки, на межі її з перешийком, прямує вгору пірамідальна частка,lobus pyramidalisяка може доходити до верхньої щитовидної вирізки гортані або тіла під'язикової кістки.
Щитовидна залоза покрита зовні фіброзною капсулою. Капсула є тонкою фіброзною пластинкою, яка, зростаючись з паренхімою залози, посилає відростки в товщу органу і ділить залозу на окремі часточки, lobuli.

Рис. 3. Щитовидна залоза та паращитовидні залози; вид ззаду (цит. по Синельникову Р. Д.).
У товщі самої залози тонкі сполучнотканинні прошарки, багаті на судини і нерви, утворюють опорну тканину щитовидної залози. строму. У її петлях залягають фолікулищитовидної залози.
Між зовнішньою та внутрішньою капсулами щитовидної залози знаходиться щілиноподібний простір, виконаний пихлою жировою клітковиною. У ньому залягають позаорганні судини щитодиної залози, лімфатичні вузли та паращитовидні залози.
Передньо-латеральні поверхні залози покриті грудинно-під'язичними та грудинно-щитовидними м'язами, а також верхніми черевцями лопатково-під'язикових м'язів.
У місці переходу передньо-латеральних поверхонь у задньо-медіальну щитовидну залозу прилягає до судинно-нервового пучка шиї (загальна сонна артерія, внутрішня яремна вена, блукаючий нерв). Крім того, біля задньомедіальної поверхні проходить зворотний гортанний нерв, тут розташовуються трахеальні лімфатичні вузли.
Нижні відділи обох, правою лівою часткою досягають 5 - 6 кільця трахеї. Заднемедіальні поверхні залози прилягають до бокових поверхонь трахеї, глотки та стравоходу, а вгорі – до перснеподібного та щитовидного хрящів. Перешийок залози розташовується лише на рівні 1 – 3 чи 2 – 4 кільця трахеї» (цит. по ).
- Ендокринні залози, glandulae endocrinae. Заліза, що не мають вивідних проток.
- Щитовидна залоза, гладула тироіда. Виробляє гормони тироксин та трийодтиронін, які регулюють основний обмін. Її патологічне збільшення називається зобом. Рис. А, Би.
- Частка (права/ліва), lobus (dexter/sinister). Лежать по обидва боки трахеї. Рис. А.
- Перешийок щитовидної залози, isthmus gl thyroideae. Поєднує праву та ліву частки. Рис. А.
- [Пірамідальна частка, lobus pyramidalis]. Розташований по середній лінії тяж залізистої тканини. Є непостійно. Рис. А.
- Додаткові щитовидні залози, glandulae thyroideae accessoriae. Ектопічні ділянки тканини щитовидної залози. Наприклад, докорінно мови.
- Фіброзна капсула, capsula fibrosa. Сполучнотканинна оболонка щитовидної залози.
- Строма, stroma. Сполучнотканинний кістяк залози. Рис. Ст.
- Паренхіма, паренхіма. Утворена специфічними залізистими клітинами. Рис. Ст.
- Частки, lobuli. Ділянки паренхіми, розділені сполучною тканиною. Рис. Б.
- Верхня паращитовидна залоза, glandula parathyroidea superior. Епітеліальне тіло розміром із сочевицю, розташоване позаду щитовидної залози. Продукує парагормон, який регулює обмін кальцію та фосфору. Рис. Б.
- Нижня паращитовидна залоза, glandula parathyroidea inferior. Епітеліальне тіло розміром із сочевицю, розташоване позаду щитовидної залози. Рис. Б.
- Гіпофіз, hypophysis (glandula pituitaria). Розташований в турецькому сідлі і має багатосторонню дію. Рис. р.
- Аденогіпофіз (передня частка), ade.nohypophysis (lobus anterior). Найбільша частка гіпофіза, що розвивається з ектодерми ротової порожнини (кишеня Ратке). Містить функціонально та гістохімічні різні типи клітин. Рис. р.
- Бугорна частина, pars tuberalis. Частина передньої частки, що оточує вирву гіпофіза. Рис. р.
- Проміжна частина, pars intermedia Вузька частина аденогіпофіза, що містить заповнені колоїдом фолікули Мал. р.
- Дистальна частина, pars distalis. Передня, найбільша частина аденогіпофіза. Рис. р.
- [[Глоточна частина, pars pharyngea]]. Аденогіпофізарна тканина в підслизовому шарі глотки. Залишок кишені Ратке.
- Нейрогіпофіз (задня частка), neurohypophysis (lobus posterior). Має невеликі розміри, розвивається з проміжного мозку та є гормонакумулюючою областю. Рис. р.
- Вирва, вфунфулітуму. Ніжка, де розташований гіпофіз. Рис. р.
- Нервова частка lobus nervosus. Задня частка гіпофіза. Служить для накопичення гормонів. Рис. р.
- Шишкоподібне тіло (шишкоподібна залоза), corpus pineale (glandula pinealis). Розвивається з проміжного мозку і лежить над платівкою чотирипагорби. Рис. р.
- Вилочкова залоза (тимус), тимус. Орган імунної системи. Розташований позаду грудини і піддається регресії після статевого дозрівання. Рис. Д.
- Частка (права/ліва), lobus (dexter/sinister). Рис. Д.
- [Додаткові вузлики вилочкової залози (тимусу), noduli thymici accessorii]. Дифузно розташовані неінкапсульовані лімфатичні фолікули.
- Частки вилочкової залози, lobuli thymi. Розділено між собою перегородками сполучної тканини. Рис. Д.
- Коркова речовина вилочкової залози (тимусу), cortex thymi. Містять велику кількість лімфоцитів.
- Мозкова речовина вилочкової залози (тимус), medulla thymi. Містить тільця Гассаля та відносно невелику кількість лімфоцитів.
- Надниркові залози, glandula suprarenalis (adrenalis). Прилежить з медіального боку до верхнього полюса нирки. Розвивається із двох джерел. Рис. е.
- Передня поверхня facies anterior. Рис. Д.
- Задня поверхня, facies posterior.
- Ниркова поверхня, facies renalis. Увігнута поверхня надниркового залози, спрямована вниз і латерально до верхнього полюса нирки. Рис. е.
- Верхній край, margo superior. Розділяє передню та задню поверхні наднирника. Рис. е.
- Медіальний край, margo medialis. Знаходиться між передньою та задньою поверхнями органу. Рис. е.
- Ворота, Хілум. Спрямовано вперед, вгору або вниз, містить центральну вену. Рис. е.
- Центральна вена, v. centralis. Виходить із воріт наднирника. Рис. е.
- Коркова речовина (кора), cortex Поділяється на три зони. Розвивається із целомического епітелію. Рис. Ж.
- Мозкова речовина, medulla. Складається з хромафінних клітин, симпатичних нейронів та венозних синусів. Розвивається із клітин нейрального гребеня. Рис. Ж.
- Додаткові надниркові залози, glandulae suprarenales accessoriae. Ектопічно розташовані ділянки надниркової тканини.
Щитовидна залоза. Топографія щитовидної залози. Кордони щитовидної залози. Будова щитовидної залози. Капсула щитовидної залози. Частки щитовидної залози.
Щитовидна залозарозташована нижче під'язикової кістки і тісно пов'язана із щитовидним та перстнеподібним хрящами. Вона складається з двох часток і перешийка, що лежить на перших кільцях трахеї.
Попереду щитовидну залозуприкривають наступні шари: шкіра, підшкірна жирова клітковина, поверхнева фасція та platysma, поверхнева пластинка (2-я фасція) та передтрахеальна пластинка (3-я фасція) фасції шиї з підпід'язичними м'язами. З них поверхневіше лежить m. стернохіоідеус, під нею розташовується m. стернотироідеус. Верхні полюси бічних часток прикриті верхніми черевцями m. omohyoideus. Потовщення передтрахеальної пластинки фасції шиї (3-ї фасції), що фіксує залозу до щитовидного, перстневидного хрящів і трахеї, називається зв'язкою, що підтримує щитовидну залозу, lig. suspensorium glandulae thyroideae.
Слідом за м'язами та 3-ою фасцією розташовується зрощена з нею парієтальна пластинка 4-ї фасції. По серединній лінії шиї з цими фасціями зростається і 2-а, у результаті утворюється біла лінія шиї, якою можна підійти до щитовидної залозі, не розсікаючи подподъязычных м'язів.
За парієтальним листком 4-ї фасції лежить spatium previscerale, обмежена ззаду вісцеральним листком 4-ї фасції.
Вісцеральний листок утворює фасціальну, або зовнішню, капсулу щитовидної залози, оточуючи її з усіх боків.
Під фасціальною капсулою щитовидної залозизнаходиться шар пухкої клітковини, що оточує залозу, через яку до неї підходять судини та нерви. Фасціальна капсула не має тісного зв'язку із залозою, тому після її розтину можна переміщати (вивихати) частки щитовидної залози.
Щитовидна залозамає ще одну капсулу – фіброзну, capsula fibrosa, або внутрішню. Ця капсула тісно пов'язана з паренхімою залози, віддаючи всередину перегородки. Між фасціальною та фіброзною капсулами на задній поверхні щитовидної залози розташовуються навколощитоподібні залози.
Верхні полюси бічних часток щитовидної залозидоходять до середини висоти платівок щитовидного хряща. Нижні полюси бічних часток щитовидної залози спускаються нижче за перешийка і досягають рівня п'ятого-шостого кільця, не доходячи на 2-2,5 см до вирізки грудини.
У 1/3 випадків є пірамідальна частка щитовидної залози, lobus pyramidalis , котрий іноді додаткові частки щитовидної залози. Пірамідальна частка піднімається догори від перешийка або від однієї з бічних часток.
Перешийок щитовидної залозилежить спереду від трахеї (на рівні від першого до третього або другого до четвертого її хряща). По відношенню до перешийка визначається назва трахеотомії (розсічення трахеї): якщо вона проводиться вище за перешийка, то називається верхньою, якщо нижче - нижньою. Іноді перешийок щитовидної залози відсутня.
(Лат. Glandula thyroidea)- Непарний орган ендокринної системи, що складається з двох часток, перешийка та рудиментарної пірамідальної долі. Розташований на передній поверхні шиї, попереду трахеї, і є периферійним гіпофіз-залежним органом ендокринної системи, який регулює основний обмін та забезпечує кальцієвий гомеостаз крові.
Українська назва щитовидної залози є калькою її латинської назви - "glandula thyroidea", яка буквально означає "заліза у формі щита-туреоса".
Анатомія
Щитовидна залоза має капсулу - фіброзну оболонку, яка формує внутрішній і зовнішній листи, між якими знаходиться жирова клітковина, в якій проходять позаорганні судини, вени, і гілочки зворотних нервів. Зовнішній шар спереду сформований претрахеальною платівкою фасції шиї (лат. Lamina pretrachealis fasciae cervicalis),яка переходить у каротидну пластинку ззаду та латерально. Попереду щитовидну залозу покривають грудино-щитовидну (лат. Sternothyroid)та під'язично-щитоподібний м'язи (лат. Sternohyoid),латерально - грудино-ключично-сосцеподібний м'яз (лат. M. sternocleidomastoideus).На задній поверхні, щитовидна залоза фіксована до перстнеподібного хряща, кілець трахеї та до нижнього констриктора глотки підвішуючи зв'язкою. Завдяки поєднанню з гортанню щитовидна залоза піднімається та опускається при ковтанні, зміщується убік при повороті голови. Іннервується заліза симпатичними, парасимпатичними та соматичними нервовими гілками. У залозі чимало інтерорецепторів.
Кровопостачання
Щитовидна залоза добре постачається кров'ю (вона займаєперше місце серед органів кількості крові, що протікає за одиницю часу на одиницю маси). Здійснюється воно парними верхніми та нижніми щитовидними артеріями. Як анатомічний варіант, у 3-10% людей буває непарна артерія (лат. A.thyroidea ima),яка бере початок від дуги аорти або від плечеголовного ствола. Ця артерія підходить до перешийка щитовидної залози і віддає гілки до медіальних відділів правою та лівою часткою. Щитоподібні артерії розгалужуються між фасциальною та власною капсулами залози, лягають на поверхню її частинок, що проникають усередину паренхіми.
Венозний дренаж
Венозна сітка залози розвинена краще, ніж артеріальна. Дрібні вени зливаються та утворюють сітку великих судин. З них формуються парні верхні, середні та нижні щитовидні вени, які впадають у внутрішні яремні та плечеголовні вени. У нижнього краю перешийка залози міститься непарне венозне щитоподібне сплетення, з якого кров через нижні щитовидні вени відводиться в плечоголовні вени.
Гістологія
ЩЗ зовні покрита сполучнотканинною капсулою, від якої всередину органу відходять перегородки, які ділять її на часточки. Струму частинок становить пухка волокниста сполучна тканина, в якій міститься густа сітка гемокапілярів синусоїдного типу. Структурно-функціональна одиниця щитовидної залози – фолікул, порожнина якого заповнена щільною та в'язкою, жовтуватого кольору, масою – колоїдом, основним компонентом якого є тиреоглобулін. У колоїді також мукополісахариди та нуклепротеїди — протеолітичні ферменти, що належать до катепсину, та інші речовини. Виробляється колоїд епітеліальними клітинами фолікулів і безперервно надходить у їхню порожнину, де накопичується. Кількість колоїду та його консистенція залежать від фази секреторної діяльності і можуть бути різними у різних фолікулах. Паренхіму частинок складають ендокринні клітини (тиреоцити) двох типів:
- фолікулярні - утворюють фолікули
- інтерфолікулярні - утворюють невеликі острівці епітелію, що лежать між фолікулами. Ці клітини є малодиференційованими і є джерелом утворення нових фолікулів щитовидної залози.
Фолікул
Фолікулярні клітини є основною структурно-функціональною одиницею щитовидної залози, має округлу форму, стінка якого утворена такими типами клітин:
- А-клітини – основний тип клітин. Це активні епітеліальні клітини, які одним шаром лежать на базальній мембрані. Форма клітин змінюється залежно від функціонального стану щитовидної залози. У нормі ці клітини кубічної форми, при гіпофункції – вони сплощуються, а при гіперфункції – подовжуються. Ядра формою відповідають клітинам — у кубічних епітеліоцитах вони сферичні, плоских і циліндричних виглядають сплощеного еліпсоїда. У цитоплазмі тироцитів розташована добре розвинена гранулярна ендоплазматична мережа, комплекс Гольджі, вільні рибосоми та полісоми. Апікальна поверхня клітин покрита короткими мікроворсинками, кількість та висота яких залежить від функціональної активності залози. При гіпофункції їх кількість зменшується, гіперфункції — збільшується. Функція тироцитів полягає в синтезі, накопиченні та виділенні тиреоїдних гормонів – трийодтироніну та тетрайодтироніну (тироксину), що беруть участь у метаболізмі йоду та синтезі тиреоїдних гормонів;
- В-клітини - малодиференційовані (камбіальні) клітини - попередники А-клітин.
С-клітини
Крім фолікулярних клітин, у структурі щитовидної залози також є парафолікулярними або С-клітини. С-клітини лежать одиночно між базальною мембраною і базальним полюсом тиреоцитів (парафолікулярне розташування), або між тироцитами (інтрафолікулярними розташуваннями) і становлять приблизно 10% всіх клітин. Це клітини неправильної округлої або полігональної форми, цитоплазма яких містить добре розвинені гранулярну ендоплазматичну мережу та комплекс Гольджі, велику кількість секреторних гранул. С-клітини продукують гормон кальцитонін, який бере участь у регуляції кальцієвого обміну.
Фізіологія
ЩЗ відповідає за секрецію наступних гормонів:
- йодовані - тироксин і трийодтиронін (секретуються епітеліальними клінтинами)
- тиреокальцитонін - кальцитонін (секретується парафолікулярними клітинами (С-клітинами)
Основні тиреоїдні гормони
Тироксин та трийодтиронін утворюються завдяки поетапному йодуванню Тиреоглобулін, основною складовою колоїду. Йодування починається з надходження йоду в організм з їжею у вигляді органічних сполук або у відновленому стані. Під час травлення органічний та хімічно чистий йод перетворюється на йодид, який дуже легко всмоктується у тонкий кишечник у кров'яне русло. Основна маса йодиду концентрується у щитовидній залозі. Та його частина, що залишається, виділяється із сечею, шлунковим соком, слиною та жовчю. Поглинений залозою йодид окислюється елементарний йод. Потім відбуваються зв'язування його у вигляді йодтирозини і окислювальна їх конденсація в молекули тироксину і трийодтироніну. Співвідношення тироксину і трийодтироніну становить 4: 1. Йодування тиреоглобуліну стимулюється особливим ферментом - тиреойодпероксидазою. Виведення гормонів із фолікула в кров відбувається після гідролізу тиреоглобуліну, який відбувається під впливом протеолітичних ферментів – катепсин. При гідролізі тиреоглобуліну звільняються активні гормони – тироксин та трийодтиронін, які надходять у кров. Обидва гормони в крові знаходяться у поєднанні з білками глобулінової фракції, а також з альбумінами плазми. Тироксин краще зв'язується з білками крові, ніж трийодтиронін, внаслідок чого останній легше проникає у тканини, ніж тироксин. У печінці тироксин утворює парні сполуки з глюкуроновою кислотою, які не мають гормональної активності та виводяться з жовчю до органів травлення. Завдяки процесу дезінтоксикації не відбувається збиткове насичення крові гормонами щитовидної залози.
Названі гормони впливають на морфологію та функції органів та тканин. При видаленні щитовидної залози в експериментальних тварин і при гіпотиреозі у людей молодого віку спостерігаються затримка росту та розвитку багатьох органів, у тому числі статевих залоз, уповільнення статевого дозрівання. Нестача тиреоїдних гормонів у матері несприятливо позначається на процесах диференціації зародка, зокрема щитовидної залози. Недостатність процесів диференціації всіх тканин і особливо центральної нервової системи (ЦНС) викликає низку тяжких порушень психіки.
Тиреоїдні гормони зв'язуються з відповідними ядерними рецепторами в клітині та стимулюють обмін білків, жирів, вуглеводів, водний та електролітний обмін, обмін вітамінів, теплопродукції, основний обмін. Вони посилюють окислювальні процеси, процеси поглинання кисню, витрати поживних речовин, споживання тканинами глюкози. Під впливом цих гормонів зменшуються запаси глікогену у печінці, прискорюється окислення жирів. Посилення енергетичних та окислювальних процесів є причиною схуднення, що спостерігається при гіперфункції щитовидної залози.
Гормони щитовидної залози конче необхідні розвитку мозку. Вплив гормонів на ЦНС проявляється зміною умовно-рефлекторної діяльності, поведінки. Підвищена їхня секреція супроводжується збудливістю, емоційністю, швидким виснаженням. При гіпотиреоїдних станах спостерігаються зворотні явища — слабкість, апатія, ослаблення процесів збудження. Тиреоїдні гормони значною мірою впливають на стан нервової регуляції органів та тканин. Внаслідок підвищення активності вегетативної, переважно симпатичної, нервової системи під дією тиреоїдних гормонів прискорюються серцеві скорочення, збільшується частота дихання, посилюється потовиділення, порушуються секреція та моторика травного каналу. Крім того, тироксин знижує здатність крові до зсідання за рахунок зменшення синтезу в печінці та інших органах факторів, які беруть участь у процесі згортання крові. Цей гормон пригнічує функціональні властивості тромбоцитів, їхню здатність до адгезії (склеювання) та агрегації. Гормони щитовидної залози впливають на ендокринні та інші залози внутрішньої секреції. Про це свідчить той факт, що видалення щитовидної залози призводить до порушення функції ендокринної системи.
Кальцітонін
Утворюється парафолікулярними клітинами щитовидної залози, які розташовані за її залізистими фолікулами. Він бере участь у регуляції кальцієвого обміну. Вторинним посередником дії кальцитоніну є цАМФ. Під впливом гормону рівень кальцію у крові знижується. Це пов'язано з тим, що він активізує функцію остеобластів, що беруть участь в утворенні нової кісткової тканини, та пригнічує функцію остеокластів, які її руйнують. Разом з тим, кальцитонін гальмує виведення кальцію з кісткової тканини, сприяючи відкладенню його в ній. Крім того, кальцитонін гальмує всмоктування кальцію та фосфатів із ниркових канальців у кров, таким чином сприяючи їх виведенню із сечею з організму. Під впливом кальцитоніну знижується концентрація кальцію у цитоплазмі клітин. Це відбувається внаслідок того, що гормон активізує діяльність кальцієвого насоса на плазматичній мембрані та стимулює поглинання кальцію мітохондріями. Вміст кальцитонін у крові збільшується під час вагітності та годування груддю, а також у період відновлення цілості кістки після перелому. Регуляція синтезу та вмісту кальцитоніну залежить від рівня кальцію в крові. При його високій концентрації кількість кальцитоніну зменшується, при низькій, навпаки, зростає. Крім того, утворення кальцитоніну стимулює гормон травного каналу гастрин. Викид його в кров повідомляє про надходження кальцію в організм із їжею. Кальцитонін – діагностичний маркер медулярного раку щитовидної залози.
Механізм дії гормонів щитовидної залози
Встановлено, що їхня дія на клітинному та субклітинному рівнях пов'язана з різноплановим впливом на мембранні процеси, на мітохондрії, на ядро, на білковий обмін, на процес обміну ліпідів та на нервову систему.
Регулювання функцій щитовидної залози
Контроль над діяльністю щитовидної залози має каскадний характер. Насамперед пептидергічні нейрони в преоптичній ділянці гіпоталамуса синтезують і виділяють у воротну вену гіпофіза тиреотропін-рилізинг-гомон (або тиреорелін, тиреоліберин скорочено ТРГ). Під його впливом в аденогіпофізі секретується тиреотропний гормон (ТТГ), який заноситься кров'ю в ЩЗ і стимулює в ній синтез та викид тироксину та трийодтироніну. Вплив ТРГ моделюється низкою чинників і гормонів, передусім рівнем гормонів щитовидної залози у крові, які за принципом зворотний зв'язок гальмують чи стимулюють утворення ТТГ у гіпофізі. Інгібіторами ТТГ також є глюкокортикоїди, соматостатин, дофамін. Естрогени, навпаки, підвищують чутливість гіпофіза до ТРГ. На синтез ТРГ у гіпоталамусі впливає адренергічна система, її медіатор – норадреналін, який, діючи на альфа-адренорецептори, сприяє виробленню та виділенню ТТГ у гіпофізі. Його концентрація також зростає при зниженні температури.
Порушення функцій щитовидної залози
Її порушення можуть супроводжуватися як підвищенням, так і зниженням її гормонотворчої функції. Якщо гіпотиреоз розвивається у дитячому віці, то буває кретинізм. При цьому захворюванні спостерігається затримка росту, порушення пропорцій тіла, статевого та психічного розвитку. Гіпотиреоз може призвести до іншого Патологічного стану — мікседему (слизовий набряк). У хворих відзначається збільшення маси тіла за рахунок надлишкової кількості міжтканинної рідини, одутлість обличчя, психічна загальмованість, сонливість, зниження інтелекту, порушення поло функцій та всіх видів обміну речовин. Захворювання розвивається переважно у дитячому віці та у клімактеричний період. При гіперфункції залози розвивається тиреотоксикоз. У деяких географічних регіонах (Карпати, Волинь та ін.), де спостерігається дефіцит йоду у воді, населення хворіє на ендемічний зоб. Для оцінки ЩЗ у клініці використовують низку проб: введення радіонуклідів — йоду-131, технецію, визначення основного обміну, встановлення концентрацій ТТГ, трийодтироніну та тироксину в крові, дослідження за допомогою ультразвуку.
Новоутворення щитовидної залози
Злоякісні
- Папілярний рак
- Фолікулярний варіант папілярного раку
- Фолікулярний рак щитовидної залози
- Низько-диференційований рак
- Недиференційований рак (Анапластичний рак щитовидної залози)
- Медулярний рак щитовидної залози
- Лімфома щитовидної залози
- Плоскоклітинна карцинома (англ. Squamous cell carcinoma)
Доброякісні
- Нетоксичний вузловий зоб
- Тиреотоксичний вузловий зоб
Відео на тему




