Дегенеративні зміни стулок аортального клапана. Аортальний стеноз серця: причини, симптоми та лікування Придбана вада стеноз аортального клапана
Аортальний стеноз, тобто, можна позначити як стеноз гирла аорти. Представлене захворювання має вроджений або набутий з часом характер. Характеризується воно значним звуженням тракту, що виносить лівого шлуночка біля аортального клапана.
Різновиди аортального стенозу
Це захворювання здатне провокувати певне утруднення відтоку крові з лівого шлуночка, а також певною мірою сприяє різкому зростанню показників градієнта тиску між аортою та шлуночком. Аортальний стеноз має кілька своїх різновидів:
- Клапанний, який буває вродженим чи набутим.
- Надклапанний має лише вроджений характер.
- Підклапанний – набутий чи вроджений.
З яких причин виникає набутий аортальний стеноз

Сьогодні велика кількість людей стикається із проблемою. Тоді лікар ставить їм діагноз – набутий аортальний стеноз. Можна виділити кілька поширених причин, з яких людина починає боротися з цією недугою:
- Атеросклероз аорти.
- Істотні дегенеративні зміни у клапані. Надалі може статися звапніння.
- Ревматичні ураження клапанних стулок. Найчастіше у людей з'являється набутий аортальний стеноз саме з цієї причини.
- Інфекційний ендокардит.
Ревматичне ураження клапанної стулки або ревматоїдний ендокардит сприяють появі значного скорочення стулки клапана. Тому вони можуть стати ригідними або щільними. Це і є основною причиною звуження клапанного отвору. Часто фахівці мають можливість спостерігати кальциноз аортального клапана, що сприяє значному збільшенню рухливості стулок.
Під час появи інфекційного ендокардиту у пацієнта спостерігається подібна зміна, яка в майбутньому призведе до появи такого захворювання як аортальний стеноз. При цьому відбувається первинно-дегенеративна зміна клапана. Вроджені захворювання часто виникають через утворення дефекту та аномалії в галузі розвитку клапана. Якщо говорити про пізню стадію розвитку хвороби, то до основних симптомів може приєднатися виражений кальциноз. Він сприяє посиленню перебігу хвороби.
Виходячи з перерахованої вище інформації, практично всі пацієнти на певних стадіях аортального стенозу стикаються з деформацією аортального клапана, а також вираженим звапнінням.
Поширені симптоми аортального стенозу

Все частіше лікарі ставлять своїм пацієнтам діагноз – аортальний стеноз. Симптоми такого захворювання можуть бути різними, тому що стадія занедбаного стану залежить від ступеня недуги. Деякі пацієнти протягом тривалого часу не мають дискомфорту або незвичайних відчуттів, тому навіть не підозрюють, що вони хворіють.
Під час вираженого звуження клапанного отвору люди можуть спостерігати виникнення нападів стенокардії. Також вони швидко втомлюються, відчувають слабкість під час фізичного навантаження, борються з непритомністю, а також запамороченнями при швидкій зміні положення тіла. Всі ці нездужання говорять про те, що людина зіткнулася з таким захворюванням, як аортальний стеноз. Симптоми його можуть бути схожими на інші нездужання, тому необхідно пройти обстеження у лікаря. Нерідко пацієнти стикаються з задишкою під час ходьби.
Якщо говорити про важкі випадки, то людина може відчувати регулярні напади ядухи, які виникають через набряк легенів або серцеву астму. Хворі, у яких спостерігається ізольований стеноз гирла аорти, можуть нарікати на появу ознак правошлункової недостатності. Тобто вони відчувають тяжкість у галузі правого підребер'я та різні набряки.
Всі симптоми аортального стенозу даються взнаки навіть при незначних проявах легеневої гіпертензії, яка обумовлюється вадами мітрального клапана разом з аортальним стенозом. Залежно від ступеня аортального стенозу пацієнт відчуває різні ознаки та симптоми захворювання. Під час загального огляду пацієнта можна виділити характерну при цьому захворювання блідість шкірного покриву.
Як можна визначити захворювання
Лікарі використовують кілька основних методів, щоб поставити пацієнтові правильний діагноз. Вибір тієї чи іншої способу залежить від ступеня аортального стенозу.
- Електрокардіограма.
- Дослідження з допомогою рентгена.
- Проведення ехокардіографії.
- Катеризація серця.
До кожного пацієнта проводиться загальний огляд фахівцем, і навіть призначається здача всіх аналізів. На підставі одержаних результатів лікар має можливість поставити діагноз для пацієнта. Ознаки аортального стенозу в дітей віком - це важкі стану здоров'я у грудному віці. Але зазвичай маленькі пацієнти переносять усі симптоми досить легко та добре.
Лікування аортального стенозу

Навіть це захворювання може піддаватися лікуванню, якщо вчасно його виявити та звернутися за кваліфікованою допомогою. Лікар визначить важкий стеноз аортального клапана, лікування зможе призначити, якщо людина звернулася за допомогою не надто пізно. Лікування останньої стадії захворювання за допомогою медикаментів буде неможливим та неефективним. Єдиний радикальний метод лікування – це протезування клапана. Коли симптоми виявлятимуть себе, шанси на виживання у пацієнта різко зменшаться. Як показує лікарська практика, після того, як у пацієнта з'явилися посилені симптоми аортального стенозу, болі в серці і лівошлуночкова недостатність, непритомність, він може прожити не більше п'яти років. Після визначення діагнозу стеноз аортального клапана лікування зможе призначити тільки той лікар, який оперуватиме. Пацієнту рекомендуються профілактичні заходи від інфекційного ендокардиту.
Якщо людина не спостерігає у себе симптоми захворювання, то в такому разі буде призначено відповідне медикаментозне лікування, спрямоване на постійну підтримку синусового ритму, нормалізацію артеріального тиску, а також профілактику ІХС. Аортальний стеноз і недостатність серцевого клапана можуть лікуватись за допомогою медикаментів, щоб усунути застій у малому колі кровообігу. Пацієнту призначаються прийом діурезу, але якщо активно і регулярно їх застосовувати можна зіткнутися з розвитком надлишкового діурезу, артеріальною гіпотонією, гіповолемією.
Під час визначення аортального стенозу пацієнту в жодному разі не можна приймати вазодилататори, тому що їх вживання найчастіше призводить до непритомності. Але в стані тяжкого ступеня серцевої недостатності цілком допустимо максимально обережне ведення лікування за допомогою нітропрусиду натрію.
Хірургічний метод лікування

Аортальна вада з переважанням стенозу найбільш ефективно лікується за допомогою хірургічного методу протезування клапана аорти. Процес протезування призначається пацієнтам, які зіткнулися з тяжким ступенем аортального стенозу, у таких випадках:
- Поява сильних непритомності, серцевої недостатності, стенокардії, що частішає.
- Поєднання з коронарним шунтуванням.
- Поєднання оперативного втручання іншому клапані.
Тільки висококваліфікований хірург може допомогти пацієнтові, у якого визначили стеноз аортального клапана. Операція здатна суттєво покращити загальний стан здоров'я, а також підвищити прогнози життя. Представлений спосіб лікування можна досить успішно проводити людям похилого віку. При цьому знижується ризик розвитку передчасної тяжкої патології. Під час протезування лікарі застосовують аутотрансплантати, алогенні протези, алотрансплантати, механічні протези та свинячі біологічні протези. У деяких випадках можуть бути показані протези з бичачого перикарда.
За допомогою оперативного втручання можна покращити стан здоров'я людини, якій поставили діагноз «аортальний стеноз». Операція може тривати кілька годин, після чого пацієнт повинен дотримуватись рекомендацій лікаря. Хворі повинні обов'язково перебувати під суворим наглядом лікаря-кардіоревматолога. При цьому виключаються будь-які фізичні навантаження і призначається постільний режим. Якщо виникли певні ускладнення, проводиться відповідне лікування пацієнта.
Особливості стенозу аортального отвору

Стеноз аортального отвору є звичайною клапанною хворобою. Таке захворювання найчастіше зустрічається у людей похилого віку. Ця недуга характеризується зміцненням клапанів і відрізняється звуженням вище або нижче за самий аортальний клапан. Клапан стенозується злиттям трьох його листків або значною напругою кальцинозу.
Аортальна вада з переважанням стенозу є хворобою старості, де велика кількість пацієнтів - це люди п'ятдесяти та шістдесяти років. Весь процес повільно прогресує таким чином, що багато часу втрачається на прояв хвороби. Зазвичай усі симптоми виникають, коли стадія захворювання перебуває у тяжкому стані. Нормальний стан аортального отвору під час систоли вимірюється п'ять сантиметрів. Коли значення відхиляється від норми, тоді пацієнт має шум у серці.
Лікування критичного аортального стенозу
Критичний аортальний стеноз діагностується за допомогою обстеження, яке передбачає використання допплера-ехокардіографії. Саме в такий спосіб можна визначити необхідність протезування аортального клапана. Коронароангіографія проводиться чоловікам, які досягли віку старше сорока років. Такий метод визначення стенозу може застосовуватися для жінок віком понад п'ятдесят років.
Якщо у хворого спостерігається стенокардія, якою супроводжується мітральна недостатність, лікарі можуть призначити ліву вентрикулографію.
Критичний аортальний стеноз має загальну площу отвору менше 0,8 квадратних сантиметрів. У такому разі захворювання повинно обов'язково лікуватися за допомогою швидкого протезування аортального клапана, якщо стан хворого дозволяє проводити представлений метод лікування. Практично неможливо зустріти випадки коли критичний аортальний стеноз протікає без особливих симптомів. Лікарі не можуть визначити загальний термін проведення операційного втручання у такому разі.
Абсолютне протипоказання для операції – це наявність порушення скорочувальної функції лівого шлуночка. Велика кількість пацієнтів, у яких спостерігається зниження скорочувальної функції лівого шлуночка, відзначили поліпшення власного стану після проведення оперативного втручання. Тобто було проведено операцію з протезування клапана. Пацієнти, які зіткнулися з проблемами гемодинамічного ураження коронарної артерії, мають обстежитись у лікаря. Він призначить проведення коронарного шунтування, оскільки збільшуються показники можливого результату інтраопераційної летальності. Така загроза стосується ізольованого протезування аортального клапана.
Що таке мітрально-аортальний стеноз

Мітрально-аортальний стеноз є поєднанням стенозу, що стосується лівого передсердно-шлуночкового отвору, а також стенозу, що розповсюджується на гирлі аорти. Таке захворювання зустрічається у світі досить часто. Поєднання цих вад здатне впливати на значні порушення з боку гемодинаміки. Мітральний стеноз розташовується на кілька міліметрів вище аортального.
Будь-які порушення в області гемодинаміки, які найчастіше зумовлені виникненням мітрального стенозу, зберігаються при незначному надходженні крові до лівого шлуночка. Під час такого захворювання пацієнти можуть нагадувати людей, які зіткнулися із ізольованим мітральним стенозом. Траплялися випадки, коли у людей спостерігалося невелике мітральне та виражене захворювання в області аортального стенозу. У такій ситуації гемодинаміка порушуватиметься аналогічно з аортальним стенозом. Потрібно запам'ятати, що різні ознаки порушення кровообігу в малому колі здатні виникати трохи раніше. Тобто виражена ступінь гіпертрофії лівого шлуночка практично не настає, тому біль у ділянці серця, регулярні непритомності та запаморочення у пацієнтів не спостерігаються.
Що являє собою вроджений стеноз аорти
Уроджений аортальний стеноз зустрічається майже у 10% хворих, які зіткнулися з вадами серця. Чоловіки страждають на це захворювання частіше, на відміну від жінок. Вроджені клапанні та підклапані стенози аорти мають між собою велику кількість схожих моментів. Уроджені стенози здебільшого бувають клапанними.
Подана форма вади дорослими пацієнтами переноситься у кілька разів гірше, на відміну від дітей чи підлітків. Лікарі констатують факт того, що є велика кількість випадків, коли спостерігається поступове зростання ступеня обструкції шляху відтоку. Під час розвитку та прогресування вади клапана комісури перебувають у спаяному стані. Стулки в такому випадку значно потовщуються, клапани знаходяться в куполоподібному стані з невеликим отвором. Під час тяжкої форми стенозу у пацієнта спостерігається концентрична гіпертрофія лівого шлуночка. При цьому немає ніяких значних змін обсягу порожнини. Також у людини не виникають постстенотичні розширення висхідних аорт. Під час прогресу підклапанного стенозу спостерігається значне звуження шляху відтоку. Воно обумовлено наявністю дискретної мембрани під клапаном.
Це може говорити про те, що у пацієнта є фіброзне кільце, яке розташоване трохи нижче за клапан. Всі перелічені форми стенозу мають властивості поєднуватися між собою, а також говорити про наявність коарктації аорти, відкритої артеріальної протоки.
Особливості прояву пороку, а також його дослідження
Гемодинамічні прояви пороку здатні проявляти себе за допомогою градієнта систоли тиску. Воно локалізується між лівим шлуночком та самою аортою. Величина тиску залежить від ударного обсягу, загальної кількості часу вигнання, і навіть ступеня вираженості стеноза. На пізній стадії під час виникнення серцевої недостатності часто з'являється дилатація лівого шлуночка. У пацієнтів спостерігається збільшення кінцевого діастолічного тиску. Якщо у хворого визначається важкий випадок хвороби, тоді можна говорити про легеневу гіпертонію та правошлуночкову недостатність.
Варто зазначити, що лабораторні та клінічні прояви вродженого стенозу аорти не мають певних відмінностей під час захворювання на ревматичний стеноз аорти. Щоб зробити диференціальну діагностику, важливо провести у пацієнта анамнез. Також не варто забувати про визначення всіляких супутніх вад серця. Вони виникають при набутому пороку, ревматичному ураженні, а також при мітральних проявах. Якщо у пацієнта виявлено надклапанний стеноз, це може говорити про сімейний характер хвороби. Деякі стадії захворювання у пацієнта можна визначити під час загального огляду, без клінічного обстеження. У будь-якому випадку для правильного визначення наявного захворювання необхідно звернутися за консультацією до фахівця. Чим довше дата відвідування лікаря переноситься, тим складніше фахівця вилікуватиме наявне захворювання.
Якщо отвір аорти поблизу клапана починає звужуватися, це призводить до порушень кровотоку в межах лівого шлуночка. Патологія отримала назви стеноз аорти, причому діагностуватись захворювання може не тільки у дорослих, а й у новонароджених. Якщо у вас спостерігається підвищена стомлюваність, непритомність, запаморочення та напади ядухи - варто задуматися. Можливо, настав час звернутися за допомогою до лікаря-кардіолога.
Класифікація аортальних стенозів
Патологія аортального клапана відноситься до групи вад серцево-судинної системи. Це млява недуга, наслідки розвитку якої можуть проявитися через роки. Якщо ж говорити про походження захворювання, то лікарі виділяють вроджений стеноз гирла аорти та набутий різновид цієї патології.
Залежно від локалізації хвороба буває:
- надклапаною;
- підклапаною;
- клапанний.
Лікування безпосередньо залежатиме від . Кардіологи виявили, що симптоми захворювання залежать від ступеня його виразності. Гемодинамічні порушення в організмі умовно поділені на ступені (або стадії), за якими визначається рівень ураження аортального клапана.

Цих стадій налічується п'ять:
- Повна компенсація. На цьому етапі стеноз гирла аорти виявляється аускультативно, оскільки звуження судини украй незначне. Без динамічного спостереження кардіолога пацієнтові не обійтися, але хірургічне втручання поки що не потрібне.
- Прихована серцева недостатність. Пацієнт скаржиться на задишку, швидку стомлюваність, запаморочення. Симптоми захворювання аортального клапана підтверджуються даними рентгенографії та ЕКГ. Рекомендується хірургічна корекція.
- Відносна коронарна недостатність. Задишка посилюється, виникають непритомності та стенокардія. Необхідне хірургічне втручання.
- Виражена серцева недостатність. Виникають нічні астматичні напади, при спокійному стані пацієнт скаржиться на задишку. Операції, що стосуються області аортального клапана, протипоказані. Потенційно допомагає кардіохірургічне лікування, але ефект від нього невеликий.
- Термінальна стадія. Патологія невблаганно прогресує, набряковий синдром та задишка яскраво виражені. Застосувавши медикаментозне лікування, лікарі досягають короткострокового покращення ситуації. Хірургічна корекція категорично протипоказана.
Аортальний стеноз у маленьких дітей
Якщо патологія проявляється у новонароджених, в її основі лежить спадковий фактор. Якщо серцеві клапани були схильні до захворювань у членів сім'ї малюка, це істотно підвищує ймовірність недуги. Малята, що перехворіли на бактеріальний ендокардит або ревматична лихоманка, також ризикують отримати стеноз гирла аорти.
Перерахуємо інші можливі причини прояву патології у новонароджених:

- дефекти аортального клапана (спадкові);
- неправильне закриття;
- інфекції (їх ми вже згадували).
Симптоми новонароджених дітей нагадують аналогічні у дорослих пацієнтів.
Спочатку у дитини все протікає безсимптомно, але потім ви виявите такі прояви:

- підвищена фізична стомлюваність;
- непритомність (виникають при сильній напрузі);
- нерегулярне серцебиття;
- сором у грудях;
- тиск;
- стиск;
- біль;
- запаморочення;
- аритмія (рідко);
- безсимптомна раптова смерть.
Діагностувати недугу у новонароджених досить складно, але згодом ознаки захворювання виявляються яскравішими. Підрослим пацієнтам лікар рекомендує утримуватися від надмірних навантажень та уникати спортивних змагань. Лікування полягає у прийомі антибіотиків (при хірургії чи візитах до стоматолога).
Основні причини недуги
Отриманий стеноз аорти виникає внаслідок ревматичного ураження аортальних стулок. Деформовані заслінки клапана починають поступово зростатися та ущільнюватися, потім вони стають ригідними. Клапане кільце звужується.
Перелічимо ряд інших можливих причин:
- кальциноз аортального клапана;
- інфекційний ендокардит;
- системна червона вовчанка;
- хвороба Педжета;
- ниркова термінальна недостатність;
- ревматоїдний артрит.
Звуження аортального гирла може мати спадковий характер (у новонароджених). Аортальний клапан може бути двостулковим – ще одна аномалія розвитку у малюків. Найчастіше ознаки захворювання діагностуються до 30-річного віку.

Формування стенозу прискорюється у кількох випадках:
- гіперхолестеринемія;
- куріння;
- артеріальна гіпертензія.
Симптоми – чого слід побоюватися?
Симптоми стенозу виявляються залежно від стадії захворювання – про це ми написали вище. Дискомфорт поступово посилюється – це пов'язано із постійним звуженням аорти. У новонароджених та дорослих пацієнтів можна виділити ряд загальних симптоматичних проявів:

- задишка (спочатку виникає при фізичних навантаженнях, потім спостерігається постійно);
- м'язова слабкість;
- швидка стомлюваність;
- відчуття "гучного" серцебиття;
- непритомність (при коронарній недостатності);
- напади стенокардії;
- запаморочення;
- набряк легень та (тяжкі випадки).
Іноді стеноз гирла аорти доповнюється численними ускладненнями.
Ось вони:
- ішемія;
- інфекційний ендокардит;
- АВ-блокади;
- аритмії;
- шлунково-кишкові кровотечі;
- інфаркт міокарда.
Патологія аортального клапана буває і правошлуночкової. Це дуже небезпечний різновид недуги, оскільки в 10% випадків настає раптова смерть. Діагностується правошлуночковий стеноз переважно у людей похилого віку.
Як діагностується патологія
Комплекс діагностичних заходів, спрямованих на виявлення ураженого аортального клапана завжди починається з пальпації. Лікарі перевіряють периферичні пульс та тиск, виявляють систолічне тремтіння.
Застосовуються та інші методи діагностики:

- . Тут очевидно простежується ослаблення другого тону. Вислуховується систолічний шум (скребаючий і грубий), який у пацієнтів похилого віку може іррадіювати у верхні серцеві області.
- ЕКГ. Лівий шлуночок гіпертрофований, але ця ознака не простежується у 15% випадків. Спостерігаються зміни зубця, а часом і внутрішньошлуночкова блокада. Добовий моніторинг аортального клапана дозволяє виявити безболеву ішемію міокарда та серцеву аритмію.
- Рентгенологічне дослідження. Видно зміни розмірів серця та постстенотичне аортальне розширення. Якщо вада розвивається тривалий час (це не стосується новонароджених), рентгенограма показує наявність кальцифікатів.
- Ехокардіографія. Двовимірний режим діагностики аортального клапана дозволяє виявити ущільнення та потовщення його стулок.
- Коронароангіографія. Зазвичай поєднується з аортографією - спеціальною інвазивною процедурою, коли відбувається судинне проникнення (в артерію вводиться розчин з реагентом).
Крім перерахованих інструментальних досліджень робляться загальні аналізи крові та сечі, збирається та аналізується анамнез (включаючи сімейний), проводиться тест, спрямований на вивчення фізичних навантажень (бігова доріжка, ходьба, велотренажер).
На основі перерахованих досліджень лікарем призначається лікування, що відповідає поточній стадії пороку.
Способи лікування аортального стенозу
Лікування пошкодженого аортального клапана включає консервативні та хірургічні методи. При цьому пацієнти з безсимптомним перебігом хвороби перебувають під невсипущим лікарським наглядом. Щопівроку-рік ці хворі проходять сеанси ЕхоКГ, а перед відвідуванням стоматолога приймають антибіотики. Вагітні жінки зі стенозом потребують контролю гемодинамічних показників. Переривання вагітності може знадобитися лише у найбільш занедбаних випадках.
Консервативне лікування особливу увагу приділяє нейтралізації наслідків аритмії та нормального кровотоку.
Ось повний перелік явищ, з якими необхідно розібратися:
- нормалізація АТ;
- ліквідація аритмій;
- уповільнення розвитку серцевої недостатності;
- профілактика ІХС.
Легеневий круг кровообігу піддається застоям, тому починають лікування саме з цієї області. Хворому прописують діуретики (найпоширеніший Фуросемід), у своїй продовжується збір суб'єктивних, інструментальних і клінічних даних. При виявленні починається прийом серцевих глікозидів (наприклад, дигоксину). Прописуються лікарями та препарати калію.
Щоб гіпертрофований міокард трохи розслабився, рекомендовані В-адреноблокатори. Другий варіант – антагоністи блокаторів кальцію. Групи нітратів, навпаки, протипоказані, оскільки хвилинний об'єм крові та серцевий викид знижуються. У міру розвитку пороку консервативне лікування починає комбінуватися з хірургічною корекцією, але про це трохи нижче.
Операційне втручання
Медикаментозне лікування щодо ефективно лише на ранніх стадіях патології. Хірургічне втручання – головний засіб боротьби з недугою. Таке лікування безпосередньо залежить від протипоказань та ступеня отриманих хворим порушень. Найбільш поширені балонна пластика та протезування клапана. Ось три основні показання до хірургічного втручання:
- Задовільна функція міокарда.
- Гіпертрофія лівого шлуночка (динаміка розвитку простежується на кардіограмі).
- Перевищує норму градієнт тиску систоли.
При штучному протезуванні пошкодженого клапана (зміни незначні) обсяг хірургічної корекції зводиться до мінімуму. Стулки клапана, що знаходяться в стадії зрощування, штучно поділяються.
У деяких випадках тристулковий клапан заміщається – тоді пацієнта підключають до штучного кровопостачання. Аорта розсікається, уражений клапан видаляється, після чого в організм пацієнта впроваджується імплантант.

Клапан-протез перевіряється за декількома показниками.
Ось вони:
- функціональність;
- цілісність;
- відповідність розмірам отвору;
- відсутність повітряних бульбашок.
Після операційної корекції пацієнт проходить тривалий курс реабілітації. Існує небезпека виникнення інфекційного ендокардиту, тому лікарі застосовують широкий спектр антибіотиків. Тромбоемболія також становить небезпеку. З цим ускладненням слід боротися за допомогою антиагрегантів та антикоагулянтів (Гепарин, Аспірин).
Профілактика
Уроджений стеноз виправити неможливо – тут просто не існує профілактичних заходів. Що стосується набутої форми цієї страшної патології, то профілактику потрібно починати з виявлення захворювань, що послужили тлом для стенозу гирла аорти.
Необхідно попередити:
- атеросклероз;
- ревматизм;
- інфекційний ендокардит.
Деякі хвороби серця є наслідком перенесеної ангіни. Не допускайте відкладення бляшок холестерину на стінках своїх судин - так ви продовжите собі життя і позбавитеся від численних проблем в старості.
Аортальний стеноз - звуження отвору аорти в ділянці клапана, що перешкоджає нормальному току крові з лівого шлуночка в аорту. Ця патологія вважається найбільш поширеною пороком серця, зустрічається як у дорослих, так і у дітей і визначається у кожної десятої людини 60-65 років. Чоловіки страждають на стеноз аортального клапана в чотири рази частіше, ніж жінки.
Аортальний стеноз проявляється у погіршенні дихання навіть при невеликих фізичних навантаженнях, емоційному стресі, а також у вигляді задишки, запаморочення та нудоти. Пацієнтам із аортальним стенозом протипоказані великі навантаження. Порушення кровотоку, що виявляється в лівому шлуночку, збільшує навантаження на нього і проявляється як утруднення систолічного спорожнення лівої половини серця. Це захворювання становить 25% випадків серцевих вад.
Поширеність аортального стенозу становить 3-7%. З віком частота вади збільшується, становлячи 15-20% в осіб старше 80 років. На жаль, порок цей схильний до прогресування, і без лікування людина зазвичай довго не живе. Тому важлива рання діагностика стенозу аортального клапана. Код МКБ-10: Q25.3, стеноз аорти.
Ступені аортального стенозу
Залежно від рівня гемодинамічних порушень виділяється 5 стадій аортального стенозу.
1 стадія – повна компенсація
Патологія ніяк не проявляє себе, а виявляється випадково під час обстеження. Аортальний стеноз виявляється лише аускультативно, ступінь звуження гирла аорти невелика. Хворим потрібен динамічний нагляд кардіолога; хірургічне лікування не показано.
2 стадія – прихована серцева недостатність
Характеризується такими скаргами:
- стомлюваність;
- задишка при помірному фізичному навантаженні;
- слабкість;
- серцебиття;
- запаморочення.
Ознаки аортального стенозу визначаються за ЕКГ та рентгенографією, градієнт тиску в діапазоні 36–65 мм рт. ст., що стає свідченням до хірургічної корекції пороку.
3 стадія – відносна коронарна недостатність
Типово посилення задишки, виникнення стенокардії, непритомності. Градієнт тиску систоли перевищує 65 мм рт. ст. Хірургічне лікування аортального стенозу на цій стадії можливе.
4 стадія – виражена серцева недостатність
Турбує задишка у спокої, нічні напади серцевої астми. Біль у серці з'являється і в спокої. Хірургічна корекція вади, як правило, виключена; у деяких хворих кардіохірургічне лікування потенційно можливе, але з меншим ефектом.
5 стадія – термінальна
Неухильно прогресує серцева недостатність, виражені задишка та набряковий синдром. Медикаментозне лікування допомагає досягти короткочасного поліпшення; хірургічна корекція аортального стенозу протипоказана.
Симптоми аортального стенозу
На початкових етапах розвитку патології ознаки стенозу не виявляються і захворювання виявляють випадково при плановому обстеженні серця. Перші ознаки аортального стенозу виникають при звуженні просвіту артерії на 50% і більше. Симптоми різняться за рівнем інтенсивності, проте схожі за фізичними проявами, причому виявляються і в дітей віком, і в новонароджених, і в дорослих.
Ранні ознаки аортального стенозу:
- задишка, що виникає при фізичному навантаженні;
- стомлюваність.
Розвиток захворювання веде до посилення симптомів - задишка з'являється також і в спокої, виникають напади нічної ядухи (серцева астма).
Крім того, аортальний стеноз характеризується болями в ділянці серця та непритомністю, як правило, при фізичному навантаженні. Проте, скарги при стенозі аортального клапана неспецифічні – самі симптоми зустрічаються і за інших захворюваннях серцево-судинної системи.
Поступове посилення симптомів свідчить про розвиток захворювання та потребує негайної медичної допомоги.
Лікування аортального стенозу
Лікування аортального стенозу стає необхідним при наростанні загрозливих симптомів, що свідчить про подальший розвиток захворювання, що стає небезпечним для життя.
Лікування захворювання має дві основні цілі:
- профілактика серцевої недостатності та, як наслідок, смерті хворого;
- зниження виразності симптомів захворювання.
Методи лікування стенозу аортального клапана умовно поділяються на медикаментозні та хірургічні.
Медикаментозне лікування
Якщо неможливе оперативне втручання або за відсутності показань, призначається медикаментозне лікування. Крім того, лікарська терапія показана хворим, які перенесли операцію із заміни клапана. Консервативне лікування аортального стенозу полягає у наступних лікувальних заходах:
- стабілізація показника артеріального тиску;
- уповільнення перебігу патологічного процесу;
- ліквідація порушень серцевих ритмів
Застосовуються препарати наступних груп:
- бета-блокатори;
- нітрати;
- діуретики зниження ризику розвитку серцевої недостатності;
- інгібітори ангіотензин-перетворюючого ферменту;
- серцеві глікозиди.
Хірургічне лікування
Методи хірургічного лікування аортального стенозу полягають у заміні пошкодженого клапана оперативним шляхом. Показання, протипоказання до операції визначаються індивідуально лікарем.
Показання:
- площа отвору аорти менше 1 см2;
- дитячий уроджений аортальний стеноз;
- критичне стенозування при вагітності;
- лівошлуночковий фракційний викид менше 50%.
Протипоказання:
- літній вік (70 років і більше);
- 5 ступінь захворювання;
- тяжке супутнє захворювання.
Застосовуються такі хірургічні методи:
- протезування аортального клапана;
- балонна вальвулопластика;
- перкутанна заміна клапана.
Протезування аортального клапана
Протезування – поширений тип оперативного лікування аортального стенозу. У вигляді протезу клапана використовують як штучні матеріали (силікон, метал), так і біоматеріали – клапан з власної легеневої артерії або донорський. Показання до операції:
Після проведення такої операції часто потрібне призначення антикоагулянтів, що розріджують кров. Це пов'язано з тим фактом, що в результаті операції підвищується ризик тромбоутворення. Донорський протез вшивається тимчасово, термін служби – 5 років. Потім виконують повторну операцію. Переваги методу:
- усуває симптоми хвороби;
- покращує стан серця та судин;
- операція результативна навіть у похилому віці.
У випадках, коли провести відкрите втручання неможливо, виконують черезшкірну заміну клапана. За допомогою катетера в аорту поміщають спеціально упакований штучний клапан, який розкривається і притискається щільно до стінок судини. Недоліки методу:
- вимагає розкриття грудної клітки;
- тривалий період відновлення;
- можлива повторна операція.
Крім того, операцію не виконують при тяжких хронічних захворюваннях нирок, легень та печінки та незворотних змін у серці.
Балонна вальвулопластика
Балонна вальвулопластика застосовується для лікування дітей. Також стає підготовкою до протезування. Дорослим пацієнтам така методика проводиться у виняткових випадках, оскільки стулки клапана з віком стають крихкими та руйнуються внаслідок втручання. Показання до операції:
Операція полягає в механічному збільшенні просвіту в ділянці стулок клапана за допомогою спеціального балона. Операція проводиться без проникнення у грудну порожнину. Через стегнову артерію вводиться спеціальний балончик, який розширює звужений просвіт аорти. Маніпуляції проводяться під контролем рентгенографії. Переваги методу:
- мала травматичність;
- добре переноситься;
- період відновлення займає від кількох днів до двох тижнів.
При неправильно проведеній маніпуляції аортальний стеноз ускладнюється недостатністю клапана, коли частина крові повертається назад у порожнину лівого желудочка. У ряді випадків процедура призводить до емболії судин мозку та розвитку інсульту. Вкрай рідко операція ускладнюється інфекцією, пошкодженням серця або інфарктом. Недоліки методу:
- результативність у дорослих 50%;
- ймовірність того, що отвір клапана знову звузиться;
- не можна робити, якщо на стулках відкладення кальцію;
- не виконують за наявності тромбів чи запалення.
Іноді цей метод викликає такі ускладнення:
- недостатність клапана;
- емболія судин головного мозку;
- інфаркт;
- інсульт.
Перкутанна заміна клапана
Перкутанна заміна клапана проводиться за одним принципом із балонною вальвулопластикою. Різниця в тому, що в цьому випадку встановлюється штучний клапан, що розкривається після введення через артерію. Такий спосіб заміни аортального клапана відрізняється мінімальною травматичністю, але є і протипоказання.
Дієта при аортальному стенозі
Результативне лікування аортального стенозу неможливе без дотримання відповідної дієти.
- солодкий чай;
- знежирені сорти м'яса та риби;
- кисломолочні продукти;
- фрукти, овочі, соки;
- каші.
Потрібно виключити споживання таких продуктів:
- кава;
- гостре, солоне, копчене, жирне;
- фастфуд;
- напої з газом та десерти, що містять барвники;
- алкоголь.
Крім того, хворому потрібний комплекс вітамінів. Зайву вагу потрібно знижувати.
Причини аортального стенозу
Аортальний стеноз через виникнення поділяється на вроджений чи набутий. Генетична схильність – основна причина розвитку цієї серцевої вади. Природжений стеноз аортального клапана частіше діагностується ще при ультразвуковому дослідженні плода у внутрішньоутробному періоді або у новонароджених. Придбана вада часто розвивається через перенесені захворювання.
Вроджена вада
Вроджений аортальний стеноз зустрічається у 10% випадків і пов'язаний з аномаліями розвитку (двостулковий клапан або звуження гирла). Виникає через генетичні відхилення у внутрішньоутробному розвитку плода та захворювань, перенесених вагітною жінкою. Зміни структури аортального клапана при вродженому стенозі такі:
Симптоми такого пороку серця проявляються у новонароджених дітей відразу після пологів. За ненадання допомоги цим новонародженим найближчим часом після пологів результат частіше плачевний.
Придбана вада
Причини розвитку аортального стенозу поділяють на групи.
Інфекційні захворювання
- пневмонія;
- сепсис;
- гнійна ангіна.
При цих захворюваннях іноді виникає інфекційний ендокардит - запалення внутрішньої оболонки серця, яке поширюється і на стулки клапанів. Відбувається зрощення стулок, поява наростів на них: в результаті виникає стеноз.
Системні захворювання
- ревматизм;
- ниркова недостатність;
- системна червона вовчанка;
- склеродермія.
У механізмі формування аортального стенозу за таких хвороб лежить імунне ураження сполучної тканини аортального клапана. При цьому виникає зрощення стулок, виникають нарости. Вади при цих захворюваннях, як правило, поєднані - наприклад, аортально-мітральний.
Вікові зміни
Після п'ятдесяти років відбуваються порушення обміну речовин, у тому числі відкладення на стінках судин і стулках клапанів бляшок, холестеринових при атеросклерозі або солей кальцію, що складаються, при дегенеративному стенозі гирла аорти. Це створює перешкоди у русі потоку крові.
Фактори ризику
- високий рівень холестерину у крові;
- куріння;
- гіпертонічна хвороба.
Аортальний стеноз у дітей
У новонароджених та дітей дошкільного віку ця патологія іноді протікає без симптомів, але зі зростанням симптоми стенозу стають вираженими. Відбувається збільшення розмірів серця і відповідно до об'єму циркулюючої крові, а вузький просвіт в аортальному клапані залишається в незмінному стані.
Звуження клапана аорти у новонароджених відбувається через аномальний розвиток стулок у період внутрішньоутробного розвитку, які зростаються між собою або не відбувається поділу на 3 окремі стулки. Побачити таку патологію у плода можна вже на 6-му місяці вагітності за допомогою ехокардіографії.
Іноді стеноз проявляється у перші дні після народження, якщо отвір гирла аорти менше 0,5 см. У 30% випадків стан різко погіршується до 5-6 місяців. Але у більшості хворих симптоми аортального стенозу виникають поступово протягом кількох десятиліть.
Така діагностика є обов'язковою, оскільки відразу після народження у дитини розвивається критичний стеноз. Небезпека стану в тому, що лівий шлуночок при стенозі аорти працює із надмірно підвищеним навантаженням. Якщо вчасно виявляють патологію, роблять операцію після народження дитини та запобігають несприятливому результату.
Критичний стеноз визначається, коли просвіт у клапані аорти менше 0,5 см. Некритичний стеноз викликає погіршення стану дитини протягом першого року життя, але протягом декількох місяців після появи на світ, малюк почувається задовільно.
При цьому відзначатиметься недостатнє збільшення у вазі та тахікардія з задишкою. Якщо батьки запідозрили ознаки нездужання дитини, потрібно звернутися до педіатра.
70% дітей із цією вродженою пороком серця почуваються нормально. Здогадатися про стеноз гирла аорти новонародженого можна за такими ознаками:
- різке погіршення стану дитини у перші 3 доби після народження;
- часте відрижка;
- малюк стає млявим;
- відсутній апетит;
- втрата у вазі;
- прискорене дихання понад 20 разів на хвилину;
- шкірні покриви стають синюватим відтінком.
Діти старшого віку ситуація складається негаразд страшно, як в новонароджених. Лікар стежить за розвитком захворювання в динаміці та підбирає відповідний метод корекції. Ігнорувати явні ознаки захворювання не можна, потрібне лікування, оскільки можливий летальний кінець. Зустрічаються 3 варіанти розвитку патології:
Без лікування смертність на першому році життя сягає 8,5%. І по 0,4% щороку. Тому важливо дотримуватися рекомендацій лікаря та вчасно проходити обстеження. Якщо немає необхідності термінової операції, то хірургічне втручання роблять після 18 років, коли закінчиться період зростання. В цьому випадку встановлюють штучний клапан, який не зношується та не вимагає заміни.
Класифікація аортального стенозу
Аортальний стеноз класифікується за кількома ознаками.
Через виникнення
Стеноз гирла аорти поділяють на вроджений чи набутий.
За місцем виникнення звуження
Аортальний стеноз поділяють з локалізації патологічного процесу:
- надклапанний;
- клапанний;
- підклапаний.
Найчастіше зустрічається клапанна локалізація аортального стенозу.
За ступенем порушення кровообігу
При цій класифікації виділяють компенсований та декомпенсований (критичний) стеноз аорти.
Діагностика аортального стенозу
Завдяки діагностиці можливо виявити патологічне звуження аорти серця та провести необхідне лікування. При огляді іноді виявляються набряки на нижніх кінцівках та блідість шкіри. Проводиться фізикальне дослідження хворого. При цьому оцінюється зовнішній вигляд, робиться пальпація та аускультація серця.
Пальпація
Аортальний стеноз характеризується повільним пульсом малого заповнення. Однак, у людей похилого віку через жорсткість стінки судин цей симптом іноді відсутній. При пальпації серця діагностується посилений, тривалий, розлитий верхівковий поштовх та систолічне тремтіння.
Аускультація
Класичним проявом аортального стенозу стає вислуховування гучного систолічного шуму, що наростає-зменшується, що виникає незабаром після I серцевого тону. Характерні симптоми та показники огляду хворого дають підстави для проведення додаткових методів обстеження.
Ехокардіоскопія (ЕхоКГ)
ЕхоКГ або ультразвукове дослідження серця – основний метод виявлення вад, включаючи і аортальний стеноз. Нешкідливе та безболісне дослідження серця, яке не має протипоказань. За допомогою цього методу діагностики оцінюється стан та функція аортального клапана, вираженість стенозу, вимірюється діаметр отвору. При цьому виявляються такі зміни:
- звуження аортального отвору;
- збільшення стінок лівого шлуночка;
- порушення роботи клапана
Крім того, метод допомагає виявити супутні захворювання та вади серця, оцінити стан структурних відділів та магістральних судин. ЕхоКГ роблять через грудну клітину або стравохід.
Катетеризація серця
Точний метод діагностики - катетеризація серця та подальше введення контрастної речовини. Цей метод діагностики є інвазивним, тому до нього вдаються перед оперативним лікуванням.
У кровоносну судину на стегні або передпліччі вводять тонку гнучку трубку, яка легко проходить до серця. Просування зонда лікар контролює за допомогою рентгенівського обладнання, яке показує положення катетера. Прилад може опосередковано виміряти тиск в аорті та лівому шлуночку. Діагноз підтверджують такі показники:
- тиск у шлуночку зростає, а в аорті навпаки, знижується;
- звуження отвору аорти;
- порушення відтоку крові із лівого шлуночка.
УЗД серця
При УЗД серця визначають параметри, що характеризують аортальну ваду з переважанням стенозу. Якщо додатково скористатися доплерографія, то отримують уявлення і про швидкість потоку.
На ЕКГ виявляють порушення ритму або збільшення маси міокарда, які часто супроводжують виражений аортальний стеноз. Розширення порожнин серця визначається при рентгенографії органів грудної клітки, але ці допоміжні методи.
Рентгенологічне дослідження грудної клітки
На рентгенівській плівці вдається отримати зображення органів та визначити наявність змін, пов'язаних із хворобою:
- відкладення кальцію на стулках аортального клапана;
- розширення аорти над звуженою ділянкою;
- затемнення в легенях – ознаки набряку.
Ускладнення аортального стенозу
У початковий період аортальний стеноз протікає безсимптомно тривалий час. При несвоєчасному виявленні аортального стенозу відбувається розвиток захворювання, і за відсутності лікування можливий летальний кінець. За статистикою без адекватного лікування смерть настає протягом перших 2-3 років після того, як з'явилися перші симптоми.
Загрозу життя представляють:
- серйозні порушення серцевого ритму;
- раптова смерть;
- гостра недостатність серця;
- тромбоемболічні зміни.
Прогноз аортального стенозу
Вихід без лікувальних заходів для хворого буде негативним. При під час розпочатого лікування після появи початкових ознак патології прогноз буде відносно сприятливим – у хворих 70% виживання. При частих непритомності, вираженої стенокардії та підвищеної стомлюваності прогноз становить 5-8 років.
- Погіршити перебіг аортального стенозу здатні такі захворювання;
- виражена гіпотонія чи стенокардія;
- ендокардит.
50% смертельних випадків трапляється раптово. З цієї причини хворим, які чекають на хірургічне втручання, потрібно обмежити навантаження, щоб уникнути раптової смерті.
Профілактика аортального стенозу
Заходи профілактики набутого аортального стенозу зводяться до запобігання наступним захворюванням:
- ревматизм;
- атеросклероз;
- інфекційний ендокардит.
Крім того, потрібне ретельне лікування ангіни та правильне харчування для профілактики утворення холестеринових бляшок на стінках судин.
Як жити з аортальним стенозом
Стеноз аортального клапана не є вироком. Люди з таким діагнозом спокійно живуть, працюють, жінки виношують та народжують здорових дітей.
Тим не менш, забувати про патологію серця не варто, і потрібно коригувати спосіб життя:
- дотримання дієти;
- адекватні фізичні навантаження.
Переривання вагітності показане лише тоді, коли у жінки відбувається погіршення стану. Інвалідність визначається за наявності недостатності кровообігу 2Б-3 стадії.
Запитання і відповіді на тему "Аортальний стеноз"
Запитання:Добрий день. Мій діагноз - впс, недостатність аортального клапана 2 ступеня зі стенозом "плюс" пролапс мітрального клапана 1 ступеня. Діагноз поставлений на підставі кількох ехо-екг. Поки що фіксується незначне збільшення лівого шлуночка, фв від 55 до 60%, до від 6 до 6.2. Також влітку робив коронарографію судин серця, проходив добовий моніторинг - все в нормі. Тиск загалом також у нормі – 130-135/75-80. У мене питання - чи є неврологічні симптоми аргументом на користь операції на тлі основного діагнозу? Чи можна хоча б сподіватися з певною мірою впевненості, що операція з часом дозволить відновити якість життя?
Відповідь:Добрий день. Невроз треба лікувати у психотерапевта. Показання до операції при аортальному стенозі – клініка та високий градієнт на аортальному клапані за даними ЕхоКГ.
Запитання:Добрий день. Моїй мамі 76 років. За результатами УЗД серця поставлено діагноз аортальний стеноз. Відкрився сильний кашель. Є температура. Робили комп'ютерну діагностику легкі чисті. Кашель серцевий? Приймає Бісопролол 2,5, раміприл, осторис, аспірин кардіо, торосемід, дигоксин, мельдоній, тіоцепам. Сильні набряки ніг та рук.
Відповідь:Добрий день. Швидше за все, кашель – побічний ефект раміприлу. обговоріть з лікарем заміну на препарат із класу сартанів (валсартан і т.д.) Втім, поєднання кашлю з температурою, по-простому, може бути ознакою ГРВІ.
Розмір: px
Починати показ зі сторінки:
Транскрипт
1 56 НАУКОВО-ПРАКТИЧНА РЕВМАТОЛОГІЯ 2, 2005 ПАТОГЕНЕТИЧНІ АСПЕКТИ ДЕГЕНЕРАТИВНОГО АОРТАЛЬНОГО КЛАПАННОГО СТІНОЗА В. В. Бадокін, О. В. Андропова, О. В. Андропова, Е. І. Полубе. . За даними ВООЗ до 2020 року кількість людей старше 65 років складе 690 млн осіб, а рівень смертності від неінфекційних захворювань (насамперед від серцево-судинних) досягне 49,7 млн випадків на рік. У Росії частка людей похилого віку у складі населення перевищує 20%. З цих позицій особливий інтерес клініцистів викликають захворювання, що розвиваються у літньому віці. Дегенеративний (сенільний) аортальний клапанний стеноз (АКС) поширений в індустріально розвинених країнах. АКС займає третє місце у структурі серцево-судинних захворювань після артеріальної гіпертонії та ішемічної хвороби серця, а частота виявлення тяжкого аортального стенозу досягає 8,9%. Незважаючи на те, що дистрофічне звапніння клапанів було описане Йоганном Менкебергом ще в 1904 р, причини розвитку кальцифікації аортального клапана (АК) та стенозування аортального отвору досі не встановлені. Протягом тривалого часу аортальний стеноз може бути безсимптомним. Клінічні прояви АКС зазвичай розвиваються при зменшенні площі аортального отвору до 0,8-1,0 см2 і можуть призвести до нападів стенокардії, інфаркту міокарда, недостатності кровообігу або порушення мозкового кровообігу. При появі нападів стенокардії тривалість життя більшості пацієнтів з АКС не перевищує 5, із синкопами – 3 років, а тривалість життя половини пацієнтів із задишкою або іншими проявами серцевої недостатності обмежується 2 роками. Висока поширеність кальцинозу внутрішньосерцевих структур та прогностично несприятливий перебіг АКС вимагають раннього виявлення факторів, асоційованих з розвитком та прогресуванням клапанних порушень. Епідеміологічні дослідження виявили тісний взаємозв'язок між кальцинозом АК та атеросклеротичним ураженням коронарних артерій. Враховуючи однакові фактори розвитку дегенеративної кальцифікації клапанів, атероматозу аорти та атеросклеротичних оклюзій периферичних артерій, було зроблено висновок про те, що кальциноз аортального та мітрального клапанів є найбільш значущим та незалежним предиктором інфаркту міокарда та генералізованого атеросклерозу. Кальцифікація АК з наступним стенозуванням аортального отвору властива багатьом патологічним станам. Вона спостерігається при вроджених пороках серця (двостулковий аортальний клапан), HLA-B27+ - асоційованих вальвулітах, сімейній гіперхолестеринемії, спадковому дистопічному ліпоідозі (хвороба Фабрі), спадковому глюкоцереброзідозі (хвороба Гоше), ревматичній хворобі серця кальцифілаксії, алкаптонурії (охроноз), пухлини клапанів, карциноїдів серця, системних захворюваннях сполучної тканини (системна склеродермія, поліміозит, ревматоїдний артрит), радіаційних ураженнях. В рамках цього повідомлення буде розглянуто деякі патогенетичні аспекти дегенеративного АКС. Адреса: Москва, Каширське шосе, 34а. РМАПО, кафедра ревматології Тел Гіпотеза "wear and tear" - вікового зношування та склерозування клапана - у минуле десятиліття зазнала суттєвих змін. З'явилися дані, що свідчать про значення дисфункції ендотелію, хронічне імунне запалення та персистування мікробних агентів, а також про порушення мінералізації, пов'язані з продукцією остеопонтину. У деяких публікаціях наводяться дані, які свідчать про загальні механізми розвитку остеопорозу, кальцифікації аортального клапана, атеросклеротичного ураження аорти та коронарних артерій. Однак залишається багато невирішених питань, що стосуються етіопатогенетичних аспектів початкової стадії ектопічної кальцифікації та її прогресування. Аортальний стеноз і порушення мінерального обміну Основна маса кальцію знаходиться в кістках, а фракція позакісткового кальцію становить всього 1%. Гомеостаз кальцію в організмі забезпечується системою паратиреоїдний гормон (ПТГ) – кальцитонін – вітамін D. Основний ефект ПТГ на кісткову тканину – посилення резорбції кістки за рахунок активації остеобластів. Утворення нової кістки відстає від її резорбції, що призводить до вимивання кальцію з кісткового депо, остеопенії або остеопорозу (до ступеня генералізованого) та гіперкальціємії. Опубліковано поодинокі повідомлення, присвячені вивченню зв'язку між кальцинозом клапанів серця та обміном кальцію. N. Sugihara із співавт. пов'язували прогресування кальцифікації АК із порушенням мінерального обміну. За даними японських учених, концентрація в плазмі кальцію, фосфору, паратгормону, кальцитоніну, остеокальцину та щільність тіл поперекових хребців, встановлена за допомогою комп'ютерної томографії, не відрізнялися у пацієнтів з кальцинозом АК різного ступеня вираженості, але при поєднанні кальцинозу АК та мітрального кільця було відмічено зниження щільності кісткової тканини. В іншому дослідженні (Helsinki Aging Study) було виявлено достовірне збільшення концентрації ПТГ та визначено незалежні предиктори АКС, а саме вік та концентрація іонізованого кальцію. S. Palta із співавт. також розглядали високу концентрацію плазми кальцію як достовірний предиктор прогресування аортального стенозу. Однак у багатьох інших роботах у хворих на АКС не було виявлено суттєвих змін у вмісті ПТГ та кальцію в сироватці крові. Вивчення механізмів накопичення кальцію в судинній стінці та АК дозволяє припускати, що це не пасивне накопичення кристалів фосфату кальцію, а активний процес, детермінований генами ремоделювання кісткової тканини, що має спільні риси з її формуванням. При дегенеративному кальцинозі АК використання морфологічних методів дозволило виявити в уражених стулка елементи кісткової метаплазії, сферичні фрагменти, що нагадують кісткову тканину, а у віддалених при протезуванні клапанах виявляють не тільки кісткові трабекули, а й структури кісткового мозку, що функціонують. Остеопонтин, який спочатку був виділений з кісткової тканини, сприяє утворенню гідроксіапатитів та колагенових містків, трансформації клітин, клітинної адгезії та патологічної кальцифікації. Матриксний Gla-протеїн
2 НАУКОВО-ПРАКТИЧНА РЕВМАТОЛОГІЯ 2, (MGP) – регулятор мінералізації кісткової та хрящової тканини – також виявляється при кальцифікації атеросклеротично зміненої судинної стінки та АК. Подібно до остеопонтину, високий рівень експресії MGP і G 1а-вмісних протеїнів виявляють у зонах ектопічної кальцифікації АК. Ймовірно, обумовлена експресією остеопонтину макрофагальна інфільтрація (у присутності MGP) сприяє кристалізації кальцію. Звільнені із зрілих (або старіючих) макрофагів кальцій-регуляторні протеїни відповідають за акумуляцію протеїнів та кальцію по периферії ліпідних включень. Взаємодія холестерину з кальцієм призводить до подальшого зростання кристалів гідроксіапатиту та кальцифікації везикул матриксу АК. При дослідженні АК із різним ступенем кальцифікації (від візуально нормальних до аортального стенозу) K.D. O"Brien з співавт. отримали статистично значиму кореляційну залежність між ступенем кальцифікації та експресією остеопонтину, молекулами адгезії, Е-селектином і а-актином, акумуляцією макрофагів, апо-ліпопротеїнами (а), В і Е. Автори припустили, що можна припустити, що Протягом АКС, змінюючи синтез протеїнів, таких як остеопонтин, і уповільнюючи активність запального процесу. модифіковані ліпопротеїди низької щільності Накопичення апо-ліпопротеїнів та позаклітинних ліпідів, розташованих уздовж усього фіброзного шару в уражених клапанах, вказує на можливу роль оксидованих ліпідів у розвитку АКС. та трансформації я пінистих клітин були найбільш вираженими на підставі стулок і мінімальними - у крайових відділах АК. Гіперхолестеринемія викликала експресію генів трансформації міофібробластів АК в остеобласти, а також експресію остеопонтину з подальшою кістковою мінералізацією. Прийом аторвастатину сприяв зниженню утворення остеопонтину та лужної фосфатази, що вело до уповільнення темпів формування АКС. Позаклітинний матрикс забезпечує структурний каркас для функціонування судинної стінки та клапанних структур. Тривимірну конфігурацію матриксу утворюють еластин, колаген, протеоглікани та глюкозаміноглікани. Матрикс забезпечує організацію клітинного простору та передачу сигналів. У матриксі клапанів ідентифіковані клітини різних типів: ендокардіальні та інтерстиціальні, фібробласти та міофібробласти, поодинокі гладком'язові клітини. Клітини синтезують матрикс і виявляються вставленими в нього, при цьому взаємодія між клітинами та матриксом є двостороннім та динамічним, що, у свою чергу, веде до постійного оновлення компонентів матриксу. Регуляція гомеостазу матриксу підтримує архітектоніку нормального клапана. Одним з учасників підтримки рівноваги між утворенням та дезорганізацією матриксу є ген металопротеїназ, що забезпечує стабільність протеїназ та запальних клітин. Локальна зміна активності протеолітичних ферментів призводить до порушення балансу між синтезом та руйнуванням матриксу. Деградація структурних компонентів позаклітинного матриксу призводить до розриву і дезорієнтації колагенових волокон, накопичення протеогліканів, фрагментації еластину і в результаті - до структурної та функціональної неспроможності клапана. На ранньому етапі формування клапанних порушень відбувається занурення еластичної мембрани в шари, що підлягають, зі зміною розташування волокон колагену, потім порушується цілісність ендотелію і посилюється клітинна інфільтрація макрофагами і Т-лімфоцитами, переважно з рецепторами до інтерлейкіну-2 . Для наступного етапу (дистрофічна кальцифікація) характерно відкладення кристалів гідроксиапатиту в ділянках пошкодженого ендотелію і мікрокристалів кальцію в ліпідних частинках, поява гладких клітин, що містять металопротеїнази, хімази, проангіогенні пептиди та інші активні ферменти, фактора некрозу зростання фібробластів. При імуногістохімічному дослідженні зони ураження виявляють велику кількість Т-хелперів, що мають на поверхні рецептори до інтерлейкіну-2, моноклональні антитіла до макрофагів (анти-с068 або НАМ-56) та скоротливих білків гладком'язових клітин або міофібробластів (анти-а-актин та HH 35). Загибель ендотеліоцитів, ймовірно, відбувається за механізмом апоптозу. При дегенеративному АКС виявлено різний ступінь ушкодження ендотелію: від локального надриву невеликої кількості ендотеліоцитів до порушення цілісності всього пласта клітин, особливо на аортальній поверхні клапана. Фрагменти загиблих клітин, переважно фібробластів, посилюють акумуляцію фосфату кальцію у клапані. Відкладення кристалів гідроксіапатитів у ділянках пошкодженого ендотелію та мікрокристалів кальцію у ліпідних частинках викликає кальцієву дегенерацію, що призводить до кальцифікації АК. Кількість депозитів кальцію в зоні пошкодження ендотелію та субендотеліальних структур збільшується відповідно до тяжкості пошкодження ендотелію. Припускають, що одним із можливих учасників багаторівневого ремоделювання позаклітинного матриксу, апоптозу та ектопічної осифікації може бути тенасцин-с. Кінцевий етап дегенерації клапана - осифікація, активне кісткове ремоделювання, якому сприяють експресія гена, що кодує синтез білка теплового шоку (HSP 60), активність молекул адгезії, неоангіогенез, трансформація опасистих і пінистих клітин в "клітини кальцифікації клапана", що містять остеон , кістковий морфогенетичний протеїн-2 та лужну фосфатазу Після загибелі фібробластів відбувається кальцифікація бульбашок матриксу. Поданим С.М. Otto з співавт., дегенеративний АКС є активним запальним процесом, що має як подібність (ліпідні депозити, інфільтрація імуннокомпетентними клітинами, порушення цілісності базальної мембрани), так і відмінності (наявність острівців мінералізації та відсутність гладких клітин) з атеросклеротичним процесом. При АКС так само, як і при атеросклерозі, збільшується концентрація С-реактивного білка, а-1 інгібітору протеїназ, ліпопротеїну (а), молекул адгезії, Е-селектину та фібриногену. Важлива роль регуляції реакцій запального каскаду належить інтерлейкіну-6 (ІЛ-6). Максимальне збільшення концентрації ІЛ-6 пов'язане зі зростанням ризику розвитку інфаркту міокарда та смерті. При старінні організму також відзначено збільшення синтезу ІЛ-6. Незважаючи на те, що АКС часто називають сенильним, значення ІЛ-6 у розвитку дегенеративного кальцинозу клапанів серця залишається незрозумілим. На відміну від ІЛ-6, хемотаксичний ІЛ-8 менш вивчений. ІЛ-8, порушуючи баланс між матрикс-розщеплюючими металопротеїназами і тканинним інгібітором металопротеїназ, сприяє деградації позаклітинного матриксу судинної стінки. Враховуючи загальні запальні реакції, що лежать в основі атеросклеротичного ураження судинної стінки та ектопічної кальцифікації, можна припускати участь інтерлейкінів у розвитку та прогресуванні дегенеративного АКС. Аортальний стеноз та можливі генетичні механізми ремоделювання позаклітинного матриксу В останнє десятиліття увага дослідників привернена до поліморфізму генів, що беруть участь у регуляції мінерального та ліпідного обміну, а також реакцій запального каскаду. М.С. Drolet із співавт. виявили ще один можливий механізм кальцифікації АК з розвитком стенозу аортального отвору – вплив вітаміну D на накопичення ліпідів.
3 58 НАУКОВО-ПРАКТИЧНА РЕВМАТОЛОГІЯ 2, 2005 Відомо про зміни інтронів BsmI, TaqI і Foci гена-рецептора вітаміну D, що порушують не тільки ріст і диференціювання остеоцитів, але і всмоктування кальцію в кишечнику, секрецію. Генетичний поліморфізм також виявлений для рецепторів кальцитоніну (Pro463Leu), двох типів колагену та трьох алелей апо-ліпопротеїну Е (19ql3.2), а також для паратгормону (11р15.5-р15.1). Знайдено зміни в G-174C і 7р21 локусах гена ІЛ-6, в Iq25-q31 локусах одного з Gla-містять протеїнів - остеокальцині. Аортальний стеноз та персистування мікробних агентів Ще у 20-х роках з'явилися перші повідомлення про можливу роль інфекційних агентів у розвитку атеросклеротичного ураження артерій. Однак вивчення впливу вірусів простого герпесу, Коксакі, Епштейн-Барра, імунодефіциту людини, гепатиту А, аденовірусів та цитомегаловірусу (ЦМВ), а також Helicobacter pylori (Н. pylori) та Chlamydia pneumoniae (Ch. pneumoniae) на Ch. pneumoniae) -х років. У 1988 р. було опубліковано перше повідомлення про підвищений рівень антитіл до Ch. pneumoniae у пацієнтів з коронарною хворобою серця. Відповідно до концепції атеросклерозу, представленої J.L. Mehta із співавт. в 1998 р, важлива роль ініціації ушкодження ендотелію належить як імунному запаленню, а й інфекції. Бактеріальні ліпополісахариди, змінюючи активність NO-синтетази, призводять до інфільтрації ендотелію імунокомпетентними клітинами з розвитком дисфункції, а потім і до пошкодження ендотелію. Запальні реакції, зумовлені Ch. pneumoniae, пов'язані з її реплікацією в макрофагах, ендотеліальних клітинах артерій та гладком'язових клітинах аорти. У культурі гладком'язових клітин Ch. pneumoniae стимулює експресію СРБ, ІЛ-6, ІЛ-1, ФНП-а, хемотаксичного білка-1 моноцитів, молекул адгезії та Е-селектину. Імуно-гістохімічні паралелі атеросклеротичного ураження периферичних артерій та дегенеративного кальцинозу АК роблять обґрунтованим припущення про можливу участь Ch. pneumoniae у кальцифікації клапанів. Публікації, присвячені можливій етіологічній ролі Ch. pneumoniae у розвитку дегенеративного кальцинозу АК, нечисленні та суперечливі. J.J.Andreassen з співавт. проводили дослідження клапанів пацієнтів, яким було виконано протезування АК. Незважаючи на те, що у 19 із 22 пацієнтів інфікування Ch. pneumoniae було підтверджено за допомогою ПЛР, в жодному з клапанів не вдалося виявити бактеріальну культуру. J.Junoven із співавт. опублікували результати 46 аутопсій, згідно з якими, Ch. pneumoniae зустрічається в АК та є раннім маркером розвитку АКС. Хоча цей мікроорганізм виявляли і в макроскопічно нормальних клапанах пацієнтів віком до 40 років, достовірно частіше бактеріальну культуру виявляли при початкових ознаках стенозування аортального отвору та у пацієнтів віком від 60 років. Отримані результати дозволили припустити, що персистування Ch. pneumoniae могло бути предиктором розвитку АКС. У пізніших роботах наведено не лише результати імунно-гістохімічного та електронно-мікроскопічного дослідження, а й клініко-морфологічні кореляції між ступенем кальцинозу АК, вираженістю імунних реакцій та наявністю інфекційного агента. P.Vehmaan-Kreula із співавт. детально описали процес кальцифікації, що викликається Ch. pneumoniae. Спочатку іони кальцію приєднувалися до фосфоліпідів, потім мембранні фосфатази формували фосфатні групи, які зв'язували кальцій. Пізніше сполуки кальцію і фосфатних груп, що повторювалися, утворювали депозити поряд з мембраною. Структурні зміни в кальцієво-фосфатних групах призводили до утворення мікрокристалів, які збільшувалися в розмірах та перфорували клітинну мембрану. Ch. pneumoniae діяли на 92-kDa желатиназ макрофагів і брали участь у руйнуванні позаклітинного матриксу. С. А. Glader. із співавт. виявили позитивний кореляційний зв'язок між високим титром антитіл до Ch. pneumoniae, значними концентраціями ліпопротеїну (а), лептину, тканинного активатора плазміногену та ступенем аортального стенозу. Лептин викликав індукцію цитокінів та активізацію запальних реакцій. Посилення склерозування клапанів було асоційоване з концентрацією циркулюючих імунних комплексів. Титр Ch. pneumoniae класу IgG>1/128 та концентрація ліпопротеїну (а)>90 мг/л автори назвали несприятливими факторами прогресування аортального стенозу. Цікавим є дослідження A. Galante з співавт., присвячене порівняльній оцінці концентрації СРБ, титрів антитіл до Н. pylori та Ch. pneumoniae у пацієнтів із хронічними дегенеративними клапанними ураженнями та пацієнтів із непошкодженими клапанами. Незважаючи на те, що титри антитіл до Ch. pneumoniae були достовірно вищими у пацієнтів з клапанним ураженням, виявити залежність між вираженістю інфекційного процесу та ступенем ураження АК не вдалося. Титри антитіл до Н. pylori не відрізнялися в групі хворих зі стенозом аортального отвору та в контрольній групі у пацієнтів з АКС тяжкого ступеня, які потребували хірургічної корекції. Рівень СРБ був достовірно вищим, ніж у контрольній групі. Однак статистично значущого кореляційного зв'язку між ступенем аортального стенозу та рівнем СРБ виявлено не було. Збільшення концентрації СРБ супроводжувалося активацією комплементу з подальшою місцевою запальною реакцією та пошкодженням клітин. Таким чином, було доведено прогностичне значення збільшення СРБ як несприятливого фактора перебігу АКС. Поданим M.L.Higuchi. та співавт., відсоток виявлення антигенів Ch. pneumoniae був максимальним у вогнищах кальцифікації АК, проміжним – у навколишній фіброзній тканині та мінімальним – у непоражених ділянках клапана. Персистування Ch. pneumoniae викликало однакові запальні зміни як у судинній стінці, так і в АК. При виявленні АК Mycoplasma pneumoniae знаходили його фіброз, але без клітинної запальної інфільтрації. Узагальнюючи результати досліджень, можна припустити, що розвиток запалення, фіброзу та кальцифікації АК при інфікованості хламідіями є захисною реакцією організму господаря на впровадження інфекційного агента та спрямовано локалізацію вогнища ураження. При пізнішому дослідженні Y.Agmon та співавт. не вдалося виявити зв'язок між титром антихламідійних антитіл класу IgG, концентрацією фібриногену та склерозом АК. З потенційних маркерів атеросклерозу лише високочутливого СРБ було отримано слабка кореляційна зв'язок, з початковими змінами АК. Тому автори дійшли висновку, що у кальцифікації АК провідна роль належить запальним неінфекційним механізмам. Таким чином, основним механізмом розвитку АКС так само, як і атеросклерозу, є генетично детерміноване аутоімунне запалення. Запалення призводить до деградації позаклітинного матриксу стулок клапана (дезорганізація колагену, фрагментація еластину, фіброз, ектопічна кальцифікація та/або осифікація клапанних структур) з подальшим зменшенням площі аортального отвору та виникненням обструкції на рівні клапана. Одним із потенційних пускових факторів запальної інфільтрації та ектопічної кальцифікації внутрішньосерцевих структур може бути персистування Ch. pneumoniae. Вивчення мінерального, ліпідного обмінів та маркерів імунної відповіді, виявлення персистування мікробних агентів дозволять наблизитися до уточнення механізмів прогресування кальцифікації та визначити нові підходи до ранньої діагностики, лікування та попередження важких, часто несумісних з життям, ускладнень у пацієнтів з дегенеративом.

4 НАУКОВО-ПРАКТИЧНА РЕВМАТОЛОГІЯ 2, ЛІТЕРАТУРА 1. Літні люди Російської Федерації: становище, проблеми, перспективи: Нац. доп. /Друга Всесвітня асамблея з проблем старіння, Мадрид, 8-12 квіт. р. М., Права людини, Lindroos М., Kupari М., Valvanne J. et al. Factors поєднані з aortic valve degeneration in the elderly. Eur. Heart J., 1994, 15,7, Carabello B.A. Evaluation and management of patients with aortic stenosis. Circulation, 2002, 105, 15, Otto C.M., Burwash I.G., Legget M.E. та ін. Проспективне вивчення асимптоматичної алергічної аортичної stenosis. Circulation, 1997, 95, 9, Otto C.M., Lind B.K., Kitzman D.W. та ін. Association of aorticvalve sclerosis with cardiovascular mortality and morbidity in the elderly. N. Engl. J. Med., 1999, 341, 3, Petty G.W., Khandheria B.K., Wisnant J.P. та ін. Predictors of cerebrovascular events і погані серед пацієнтів з valvular heart disease. Stroke, 2000, 31, 11, Adler Д., Levinger U., Koren A. та ін. Relation of nonobstructive aortic valve calcium to carotid arterial atherosclerosis. Amer. J. Cardiol., 2000, 86, 10, Boone A., Cheriex E., Lodder J., Kessels F. Cardiac valve calcification: характеристики пацієнтів з calcification mitral annulus or aortic valve. Heart, 1997, 78, 5, Stewart B.F., Siscovic D., Lind B.K. та ін. Clinical factors поєднані з calcific aortic valve disease. J. Amer. Coll. Cardiol., 1997, 29, 3, Rajamannan N.M., Gersh B., Bonow R.O. Calcific aortic stenosis: від bench to the bedside - emerging клінічним і cellular concepts. Heart, 2003, 89, 7, Agmo"n Y., Khandheria B.J., Meissner I. et al. Cardiol., 2001, 38, 3, Chan K.L., є aortic stenosis a preventable disease?, J. Amer. Coll. Хірологічна та імуногістохімічна література., 1994, 90, 2, Glader C.A., Birgander L.S., Soderberg S. та інші Lipoprotein (a), Chlamidia pneumoniaee lep for valvular aortic stenosis, Eur Heart J., 2003, 24, 2, Ріггз Б. Л., Мелтон Л. Д. Остеопороз М., Біном, СПб., Нев. діалект, Sugihara N., Matsuzaki М., Kato Y. Взаємодія між bone calcium metabolism and senile aortic valve calcification. , Pai AM, Gill K.S. New insight в progrese of aortic stenosis: implication for secondary prevention. Circulation, 2000, 101,21, Nassimiha D., Aronow W.S., Ahn C., Goldman M.E. Association of coronary risk factors з прогресом valvular aortic stenosis in older persons. Amer. J. Cardiol., 2001, 87, 11, Mohler E.R. Ill, Cannon F., Reynolds C. та ін. Bone formation and inflammation в cardiac valves. Circulation, 2001, 103, 11, O"Brien K.D., Kuusisto J., Reichenbach D.D. та інших. Matrix Gla protein accumulates at border regions of cacification and normal tissue in the media of arterial vessel wall. Biochem. Apolipoproteins B, (a) і E акумулятор в морфологічному ранньому раціоні з дегенеративною valvular aortic stenosis. Cules в нереуматичній аортичній valve disease: ендотеліальний expression, серія рівнів і ефектів valve replacement.J. Amer. Coll. lymphocytes and expression of interleukin-2 receptors in norheumatic stenotic aortic valves. ardiol., 1994, 23,5, Olsson М., Rosenqvist М., Nilsson J. Expression of HLA-DR антіген і простий muscle cell differentiation markers valvular fibroblasts in degenerative aortic stenosis. J. Amer. Coll. Cardiol., 1994, 24, 7, Wallby L., Janerot-Sjoberg B., Steffensen Т., Broqvist М. T Lymphocyte infiltration в non-rheumatic aortic stenosis: comparative descriptive study між tricuspid and bicuspid aortic valves. Heart, 2002, 88, 4, Olsson М., Thyberg J., Nilsson J. Переваги oxidized low density lipoprotein в nonrheumatic stenotic aortic valve. Arterioscler. Thromb. Vase. Biol., 1999, 19, 5, Rajamannan N.M., Subramaniam М., Springett M. et al. Аtorvaststin inhibits hypercholesterinemia-induced cellular proliferation and bone matrix production в rabbit aortic valve. Circulation, 2002, 105, 22, Dreger SA, Taylor PM, Allen SP, Yacoub M.H. Profile і localization of matrix metalloproteinases (MMPs) and their tissue inhibitors (TIMPs) in human heart valves. J. Heart Valve Dis., 2002, 11,6, Taylor P.M., Allen S.P., Dreger S. A., Yacoub M.H. Human cardiac valve interstitial cells in collagen sponge: біологічна триdimensional matrix для tissue engineering. J. Heart Valve Dis., 2002, 11, 3, Yacoub M.H., Cohn L.H. Номер пристосовується до cardiac valve repair. З structure to function. Pt. J. Circulation, 2004, 109, 8, Pauschinger М., Chandrasekharan K., Li J. et al. Inflammation і extracellular matrix protein metabolism: 2 side of myocardial remodeling. Eur. Heart J., 2002, Suppl. 1, Moreau М., Brocheriou I., Petit L. та ін. Interleukin-8 mediated downregulation of tissue inhibitor of metalloproteinase-1 expression in cholesterol-loaded human macrophages. Circulation, 1999, 99, 3, Edep M.E., Shirani J., Wolf P., Brown D.L. Matrix metalloproteinase expression в нереуматичній аортичній stenosis. Cardiovasc. Pathol., 2000, 9, 5, Otto C.M. Calcification of bicuspid aortic valve. Heart, 2002, 88, 4, Poggianti E., Venneri L., Chubuchny V. та ін. Аортична армія склерозу з системою ендотеліального функціонування. J. Amer. Coll. Cardiol., 2003, 41, 1, Lee Y.S., Chou Y.Y. Pathogenetic mechanism of senile calcific aortic stenosis: the role of apoptosis. Chin. Med. J., 1998, 111, 10, Mazzone A., Epistolato M.C., Caterina R. et al. Neoangiogenesis, T-lymphocyte infiltration and heat shock protein-60 є biological hallmarks з імунітетних infammatory процесів в end-stage calcified aortic valve stenosis. J. Amer. Coll. Cardiol., 2004, 43, 9, Satta J., Melkko J., Pollanen R. Підвищення людської аортичної valve stenosis is asocied with tenascin-c expression. J. Amer. Coll. Cardiol., 2002, 39, 1, Mehta J.L., Saldeen T.G.P., Rand K. Interactive role of infektion, inflammation and traditional risk factors in atherosclerosis and coronary artery disease. J. Amer. Coll. Cardiol., 1998, 31,6, Насон Є.Л. Імунологічні маркери атеросклерозу. Тер. архів, 2002, 5, Pearson Т.A., Mensah G.A., Alexander R.W. та ін. Markers of inflammation and cardiovascular disease. Application до клінічної та суспільної практики. Statement for healthcare professional from the centers for disease control and prevention and the American Heart Association. Circulation, 2003, 107, 3, Wadham C., Albanese N., Roberts J. et al. High-density lipopro
5 60 НАУКОВО-ПРАКТИЧНА РЕВМАТОЛОГІЯ 2, 2005 teins neutralize C-reactive protein proinflammatory activity. Circulation, 2004, 109, 17, Harris Т.В., Ferrucci I., Traxy R.P. та ін. Associations of elevated interleukin-6 and C-reactive protein levels with mortality in the elderly. Amer. J. Med., 1999, 106, 5, Woods A., Brull DJ, Humphries S.E., Montgomery H.E. Genetics of inflammation and risk of coronary artery disease: the central role of interleukin-6. Eur. Heart J., 2000, 21, 19, Volpato S., Gralnic JM, Ferrucci L. et al. Кардіоvascular disease, interleukin-6 і ризику mortality in older women. The women's health and aging study. Circulation, 2001, 103, 7, Drolet M.C., Arsenault М., Couet J. E.E., Ralston S.H. , 1, Ortlepp J. R., Hoffmann R., Ohme F. et al. J. Clin., Endocrinol., Metabolism, 2002, 87, 6, Chapman C.M.L., Beilby J.P., Humphries S.E. та інші. 2003, 24, 16, Ngeh J., Anand V., Gupta S. Chlamidia pneumoniae and atherosclerosis - what we know a nd what we don"t. Clin. Microbiol. Infect., 2002, 8, 1, Saikku P., Leinonen М., Mattila K. та ін. Serological evidence of asociation of a novel Chlamidia, TWAR, з хронічним коронним серцевим поясненням і агресивністю myocardial infarction. Lancet, 1988, 2, 8618, Andreassen JJ, Farholt S., Jensen JS. Помилка для виявлення Chlamidia pneumoniae в calcific and degenerative arteriosclerotic aortic valves excised during open heart surgery. АРМ IS, 1998, 106,7, Juvonen J., Laurila A., Juvonen T. та ін. Detection of Chlamidia pneumoniae в human nonrheumatic stenotic aortic valves. J. Amer. Coll. Cardiol., 1997, 29, 5, Vehmaan-Kreula P., Puolakkainen М., Sarvas M.et al. Chlamidia pneumoniae proteins induce secretion of the 92-kDa gelatinase за людським monocyte-derived macrophages. Atheroscler. Thromb. Vase. Biol., 2001, 21, 1, Galante A., Pietroiusti A., Vellini M. та ін. C-Reactive protein is increased in patients with degenerative aortic valvular stenosis. J. Amer. Coll. Cardiol., 2001, 38, 4, Higuchi M.L., Higuchi-Dos-Santos M.H., Pierri H. та ін. Мікоплазма pneumoniae і Chlamidia pneumoniae в calcified nodules of aortic stenotic valves. Rev. Inst. Med. Trop. S. Paulo, 2002, 44, 4, Agmon Y., Khandheria BJ, Tajik J.A. та ін. Inflammation, infection and aortic valve sclerosis. Звільнення від Olmsted County (Minnesota) населення. Atherosclerosis, 2004, 174, 2, Надійшла
С.К. Терновий І.С. Федотенков КРАМОВА ДІАГНОСТИКА КАРДІОЛОГІЯ МСКТ серця Москва 2013 Розділ 1 Дослідження коронарної кальцифікації. Дослідження, етіологія та патогенез 1.1. ПЕРШІ ДОСВІДИ ДОСЛІДЖЕННЯ КОРОНАРНОЇ
Інфекції та соматичні захворювання Н.І. Чому такий інтерес? Живемо у світі мікроорганізмів і завжди проблема співіснування Антропогенний пресинг на навколишнє середовище не на користь людини
СКЕЛЕТНІ ТКАНИНИ Вибрати одну найбільш правильну відповідь 001. Для пластинчастої кісткової тканини не характерно те, що 1) утворює компактну та губчасту речовину кісток скелета 2) формується шляхом утворення
ФДБО «Науково-дослідний інститут ревматології імені В.А. Насонової» РАМН «Роль адипоцитокінів у розвитку імунозапальних та метаболічних порушень при ревматоїдному артриті». Горбунова Ю.М.,
Лабораторна діагностика порушень ліпід-транспортної системи та фактори ризику атеросклерозу: сучасна точка зору Творогова М.Г. НП «ЦВКК» Фактори ризику ССЗ фактори, що сприяють розвитку та прогресуванню
Професор Москальов Олександр Віталійович (Військово-медична академія) Особливості розвитку реакцій гіпочутливості за участю механізмів вродженого імунітету Імунні реакції є
Інструкція розроблена з метою підвищення ефективності діагностики та покращення результатів лікування пацієнтів у молодому віці з синовітами колінного суглоба нетравматичного генезу. Застосування пропонованого
ФАКТОРИ РИЗИКУ ТА МАРКЕРИ СЕРЦЕВО-СУДИННИХ ЗАХВОРЮВАНЬ: СУЧАСНА ТОЧКА ЗОРУ Творогова М.Г. НП «ЦВКК» Фактори ризику фактори, що сприяють розвитку та прогресуванню захворювання Маркери ризику індикатори
7 ЗАХВОРЮВАННЯ СУДИННОЇ ОБОЛОЧКИ Питання 1 Етіологія увеїтів пов'язана з: 1) умовами життя населення 2) циркуляцією збудника 3) наявністю умов передачі інфекції 4) умовами харчування людини 5) розвитком
А.В. Борисов,А.Є. Семак,Я.М. Мотузова, Т.В. Лур'є Рівень c-реактивного білка у пацієнтів з інсультом Білоруський державний медичний університет Запальний процес відіграє важливу роль у прогресуванні
ФДБО «Державний науково-дослідний центр профілактичної медицини» Міністерства охорони здоров'я Російської Федерації Російське товариство профілактики неінфекційних захворювань(ропніз)
Професор Ю.О. Карпов, к.м.н. Є.В. Сорокін Інститут кардіології ім. О.Л. М'ясникова РКНПК МОЗ РФ, Москва Інсульт виникає або внаслідок розриву судин головного мозку (крововиливи в мозок, геморагічний
Www.printo.it/pediatric-rheumatology/ua/intro ЮВЕНІЛЬНИЙ СПОНДИЛОАРТРИТ/ЕНТЕЗИТ- АСОЦІЮВАНИЙ АРТРИТ (СПА-ЕАА) Версія 2016 1. ЩО ТАКЕ ЮВЕНІЛЬНИЙ СПОНДИЛОАТРИТ-АСПИТ-АРЕНТ
Сучасні методи визначення СРБ, РФ, АСО Сиропятова Катерина Олегівна – лікар клінічної лабораторної діагностики, продакт-менеджер за напрямом клінічна біохімія ТОВ НВФ «АБРІС+». Санкт-Петербург
1Н.В. Затолока, 2М.Л. Доценко, 2П.А. Затолока Стан серця та висхідного відділу аорти у ВІЧінфікованих пацієнтів за даними скринінгової ультразвукової діагностики 1Республіканський науково-практичний
Атеросклероз та альтернативні методи діагностики. Є.К.Піменов, М.А. Радкевич. Кардіологічний центр, м. Петропавловськ-Камчатський На даний момент атеросклероз є важливою медикосоціальною.
Лабораторна діагностика остеопорозу Близько 75 млн. людей у світі страждають на остеопороз. Це захворювання характеризується загальною прогресуючою втратою кісткової маси та порушенням мікроархітектоніки, наслідком
Діагностична роль вітаміну D при нефрологічній патології алкіну О.В., Волков М.М., Емануель В.Л., Горшкова Ю.Г Освіта та основні ефекти вітаміну D 7-дегідрохолестерин УФ опромінення
ОСОБЛИВОСТІ ГОМЕОСТАЗУ І ГЛІКЕМІЧНОГО КОНТРОЛЮ У ПАЦІЄНТІВ З ГІПЕРГЛІКЕМІЄЮ НА ФОНІ ІНФАРКТУ МІОКАРДУ Смирнова О.С. УО «Білоруський державний медичний університет» 3-я кафедра внутрішніх хвороб,
1. Метою вивчення дисципліни є: оволодіння знаннями загальних закономірностей розвитку, структури та функції імунної системи організму в нормі та при захворюваннях, обумовлених порушенням імунних механізмів,
ТРАНСАКТИВАТОР КАЛЬЦІЯ Створений для нормалізації обміну кальцію Кальцій відноситься до найважливіших елементів, що відповідають за велику кількість процесів у нашому організмі. Однак, неправильний метаболізм кальцію
Маль Г.С., Татаренкова І.А., Болдіна Н.В., Полякова О.В., Кувшинова Ю.А. Курський державний медичний університет Курськ, Росія doi: 10.18411/spc-15-11-2016-04 idsp 000001:spc-15-11-2016-04 Пошук
Клінічне значення моніторингу пухлинних клітин, що циркулюють у крові, при дисемінованому раку молочної залози Бжадуг Оксана Борисівна Відділення клінічної фармакології та хіміотерапії РОНЦ ім. Н.М.
Îñîáåííîñòè è ïîñëåäñòâèÿ ïîðàæåííÿ êîðîíàðíûõ àðòåðèé ïðè áîëåçíè Êàâàñàêè 1 2 Àáñòðàêò êë
ФДБОУ У РНІМУ ім. Н.І. Пирогова МОЗ РФ Кафедра поліклінічної терапії лікувального факультету Зав. кафедрою д.м.н., проф. І.І. Чукаєва ОСОБЛИВОСТІ АТЕРОСКЛЕРОТИЧНИХ ЗМІН ЦЕРЕБРАЛЬНИХ І КОРОНАРНИХ
МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ'Я УКРАЇНИ Запорізький державний медичний університет Кафедра біологічної хімії Гомеостаз кальцію в організмі людини Фактори контролю та підтримки гомеостазу кальцію
Секція 9:Медичні науки ЖАНГЕЛОВА ШОЛПАН БОЛАТОВНА К.м.н., доцент, професор кафедри внутрішніх хвороб 2, АЛЬМУХАМБЕТОВА РАУЗА КАДИРІВНА К.м.н., доцент, професор кафедри внутрішніх хвороб 2, ЖАНГЕЛОВА
Синдром Гудпасчера, алгоритми лабораторної діагностики Ювілейний ХХ Форум «Національні дні лабораторної медицини Росії – 2016» Москва, 14-16 вересня 2016 р. Моруга Р. А., д.м.н. Козаков С.П. Синдром
Статини механізм дії та плейотропні ефекти Творогова М.Г. *, Самойленко О.Ю. **, Наумов В.Г. ** АКТУАЛЬНІ ПРОБЛЕМИ СЕРЦЕВО-СУДИННОЇ ПАТОЛОГІЇ * Російська асоціація медичної лабораторної
Тестові завдання для межового контролю з дисципліни «Патологічна анатомія та патологічна фізіологія» Тема: «Ревматичні хвороби» 1. системні захворювання сполучної тканини називають: а) гострі
Ішемічна хвороба серця (ІХС) хвороба, яка розвивається при недостатньому надходженні кисню до серцевого м'яза по коронарних артеріях. Найчастіша причина цього
Патофізіологія гемостазу 758. Проявом геморагічного діатезу є A) тромбоз B) тромбоемболія C) сладж-феномен D) повторні кровотечі + E) ДВЗ-синдром 759. Вкажіть причини гіпокоагуляції A)
Д. Н. Дещиц ВІКОВІ ОСОБЛИВОСТІ СКЛАДНИХ КОМПОНЕНТІВ СЕРЕДНЬОЇ ОБОЛОЧКИ Стінки АОРТИ ЛЮДИНИ Науковий керівник: асист. Н. А. Юзефович Кафедра гістології цитології та ембріології, Білоруський державний
Кальцинований аортальний стеноз тактика ведення хворих на різних стадіях захворювання Професор д.м.н. Карпова Н.Ю. Доцент к.м.н. Казакова Т.В. К.м.н. Рашид М.А. ЕПІДЕМІОЛОГІЯ До 2020 року населення
«ЗМІНИ РІВНЬОЇ ЕКСПРЕСІЇ РЯДУ ФАРМАКОЛОГІЧНО АКТУАЛЬНИХ ГЕНІВ У ПАЦІЄНТІВ З ХРОНІЧНОЮ ОБСТРУКТИВНОЮ ХВОРОБОЮ ЛЕГКИХ» Виконавець: очний аспірант кафедри клінічної лабораторної
Основні аналіти, що визначаються імунотурбідиметричним методом БІЛКИ гострої фази С-реактивний білок α1-кислий глікопротеїд Α1-Антитрипсин Фібриноген МАРКЕРИ ІНФЕКЦІЙНИХ І ІМУННИХ ЗАХВОРЮВАНЬ Ревматоїдний
96 Український кардіологічний журнал 1/2010 Придбаний аортальний стеноз: питання етіології та патогенезу В.М. Коваленко, Є.Г. Несукай, Є.Ю. Тітов Національний науковий центр «Інститут кардіології ім.
Пародонтологічний статус пацієнтів із ожирінням. асистент кафедри терапевтичної стоматології ФСіМТ Пенькова Є.А. Дані сучасних епідеміологічних досліджень демонструють тенденцію до збільшення
Федеральна державна бюджетна наукова установа «Науково-дослідний інститут медицини праці» Біомаркери системного запалення у патогенезі синтропії професійної бронхіальної астми та
"ГІСТОЛОГІЯ" Тканини внутрішнього середовища. Скелетні тканини. Хрящова тканина. Кісткова тканина Л.В. Малютіна Інститут фундаментальної медицини та біології Кафедра зоології та загальної біології Еmail: [email protected]
Кісткові та тканинні маркери Клінічне застосування PINP ICTP PIIINP амінотермінальний пропептид проколагену типу 1 для вимірювання концентрації при синтезі колагену типу 1 Карбокситермінальний телопептид
Спеціально підготовлена вода для профілактики ішемічної хвороби серця та атеросклерозу судин мозку Як наслідок Ви спостерігаєте: зниження рівня загального холестерину підвищення концентрації ліпопротеїдів
ТАРГЕТНА ТЕРАПІЯ У РЕВМАТОЛОГІЇ: ПОГЛЯД КЛІНІЧНОГО ФАРМАКОЛОГУ НА ЇЇ БЕЗПЕКУ Василевський І.В. Білоруський державний медичний університет, м. Мінськ, Республіка Білорусь (Опубліковано: Конгрес
Основи клінічної медицини в кардіології Основні симптоми та синдроми. ПЛАН ЛЕКЦІЇ Визначення поняття Цілі та завдання Основні симптоми та синдроми Захворювання Напрями лікування Основні симптоми та синдроми
Прогностичне значення поліморфізмів генів апоптотичного протеїну р53 та каспази 8 у стратифікації ризику розвитку та перебігу ремоделювання міокарда, апоптозу та серцевої недостатності Шилов С.М.,
Інфекції органів малого тазу: чи має місце емпірична терапія? м. Владивосток, 14 вересня 2016 р. Хрянін О.О. д.м.н., професор Національні стандарти первинної допомоги при ВЗОМТ Джерело www.rosminzdrav.ru
ПЛАЗМАФЕРЕЗ У ЛІКУВАННІ ІНТЕРСТИЦІЙНИХ ЗАХВОРЮВАНЬ ЛЕГКИХ В.А.Воінов, М.М.Ількович, К.С.Карчевський, О.В.Ісаулов, Л.Н.Новікова, О.П.Баранова, О.Є. Бакланова акад. І.П.Павлова
ПОРОКИ СЕРЦЯ Порок серця вроджене або набуте захворювання серця, що характеризується зміною клапанного апарату, що призводить до порушення внутрішньосерцевої, а згодом легеневої та/або системної
Оцінка серцево-судинного ризику у ревматологічних хворих Головний позаштатний терапевт МОЗ РК Везікова Н.М. Головний позаштатний ревматолог МОЗ РК Марусенко І.М. Санкт-Петербург 15-16.09.2016 Захворювання,
Для проміжної атестації 1 семестр 1. Номенклатура та класифікація ревматичних захворювань. 2. Роль інфекційних чинників у розвитку хронічного запалення. 3. Базисна терапія ревматоїдного артриту:
Публ.: Мед. журнал. 2017. – 2. С.95-98. А.Р.Сакович АНТИСТРЕПТОЛІЗИН-О У ПАЦІЄНТІВ З ПАРАТОНЗИЛЯРНИМ АБСЦЕСОМ УО «Білоруський державний медичний університет» У статті представлені результати
ДИНАМІКА КЛІНІЧНОГО СТАНУ І ПАРАМЕТРІВ РЕМОДЕЛЮВАННЯ СУДИННОЇ СТІНКИ У ПАЦІЄНТІВ З ГІПЕРТОНІЧНОЇ ХВОРОБИ, АСОЦІЙОВАНОЇ З ЦУКРОВИМ ПРОДУКТОМ, ПІДПРИЄМСТВОМ, ПОСІБНИКОМ ПРОДУКЦІЇ
ВІДГУК офіційного опонента доктора медичних наук, професора Абдулхакова Рустама Аббасовича на дисертаційну роботу Степиної Катерини Олександрівни «Клініко-лабораторні показники функції ендотелію
Сенільний аортальний стеноз: сучасний стан проблеми (до 110-річчя публікації І.Г.Менкеберга) І.В.Єгоров Інститут підвищення кваліфікації та перепідготовки кадрів ФДБОУ ВПО РУДН Питання геріатрії
І. Н. Леончик КРІОГЛОБУЛІНЕМІЯ ЯК ЗАБЕЗПЕЧНИЙ ПРОЯВ ХРОНІЧНОГО ВІРУСНОГО ГЕПАТИТУ З Науковий керівник канд. мед. наук, доц. С. П. Лукашик Білоруський державний Кафедра інфекційних хвороб
ГЕНЕТИЧНА ПРИХОДНІСТЬ ДО ДИСПЛАЗІЇ СПОЛУЧНОЇ ТКАНИНИ У ОСІБ, ПРОТЕЗОВАНИХ НЕЗЙОМНИМИ ОРТОПЕДИЧНИМИ КОНСТРУКЦІЯМИ НА ДЕНТАЛЬНИХ ІМПЛАНТАТАХ СЗАБОЧ. С.А. Наумович,
Імунологічні аспекти ожиріння та цукрового діабету 2 типу В.В. Попова, К.П. Зак ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка Національної академії медичних наук України» У сучасній
Томографічні методи у виявленні та оцінці тяжкості атеросклерозу коронарних артерій досягнення, можливості та горизонти Проф. Валентин Синіцин Введення Смерть від серцево-судинних захворювань, викликаних
КАФЕДРА ФАКУЛЬТЕТСЬКОЇ ТЕРАПІЇ 1 Московської медичної академії імені І.М.Сєченова член-кор. РАМН, професор Маколкін Володимир Іванович РЕВМАТИЧНА ЛИХОНАДКА (РЕВМАТИЗМ) РЕВМАТИЗМ (РЕВМАТИЧНА ЛИХОРАДКА)
Атеросклеротична хвороба серця 1. Атеросклеротична хвороба серця 2. Код протоколу: P-T-023 3. Код (коди) МБК-10: I25.1 Атеросклеротична хвороба серця 4. Визначення: Атеросклероз - це варіабельна
616.12 Болтаєв Б. М. студент 4 курси. Ташкентського Педіатричного Медичного Інституту м. Ташкент. Boltayev B. M, 4-рівень школяра з Tashkent Pediatric Medical Institute, Tashkent city. Оразханов Д.
1.2. Можливості імуноцитохімічного методу визначення субпопуляційного складу лімфоцитів пацієнтів із доведеною відсутністю проліферативного синдрому. До ретроспективного аналізу даних ІЦХ було включено
Санкт-Петербурзький державний медичний університет Кафедра клінічної лабораторної діагностики НДІ нефрології Біохімічні маркери кісткового метаболізму Галкіна Ольга Володимирівна ОСТЕОПОРОЗ
Біомаркери у кардіології Беневоленський Д.С. (Москва) Визначення біомаркерів у крові хворого необхідний етап обстеження та лікування кардіологічних хворих. Це необхідно як для діагностики, так і
Фармакогенетичне тестування у хворих з серцево-судинними захворюваннями Ларіонова В.І., Дьомін Г.С., Полинців Д.Г., Москва 26 листопада 2010 р.
З цієї статті ви дізнаєтеся: що таке аортальний стеноз, які механізми його розвитку та причини появи. Симптоми та лікування захворювання.
Дата публікації статті: 20.06.2017
Дата поновлення статті: 29.05.2019
Стеноз аорти – патологічне звуження великої коронарної судини, яким кров з лівого шлуночка надходить у судинну систему (у велике коло кровообігу).
Що відбувається за патології? З різних причин (вроджені вади розвитку, ревматизм, кальциноз) просвіт аорти звужується на виході зі шлуночка (в області клапана) і утруднює відтік крові до судинної системи. В результаті збільшується тиск у камері шлуночка, зменшується обсяг викиду крові, згодом з'являються різні ознаки недостатності кровопостачання органів (швидка стомлюваність, слабкість).
Захворювання довгий час протікає абсолютно безсимптомно (десятиліття) і проявляється лише після звуження просвіту судини більш як на 50%. Поява, стенокардії (різновид ішемічної хвороби) і непритомність сильно погіршує прогноз хворого (термін життя скорочується до 2 років).
Патологія небезпечна своїми ускладненнями – тривалий прогресуючий стеноз призводить до незворотного збільшення камери (дилатації) лівого шлуночка. У хворих з вираженими симптомами (після звуження просвіту судини більш ніж на 50%) розвивається набряк легень, гострий інфаркт міокарда, раптова серцева смерть без явних ознак стенозу (18%), рідко – фібриляція шлуночків, рівноцінна зупинці серця.
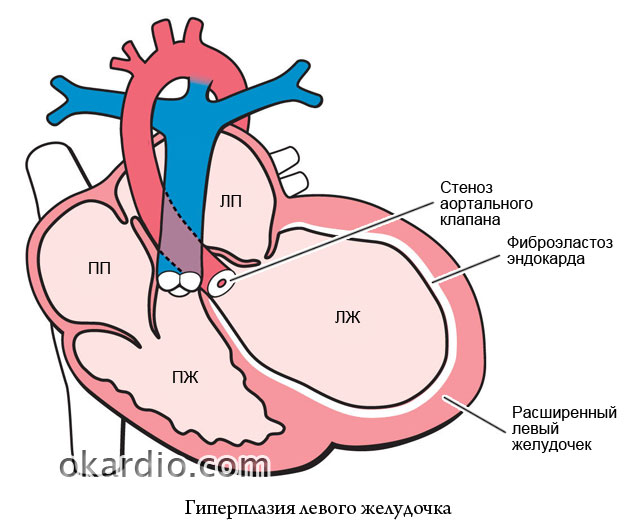
Вилікувати аортальний стеноз цілком неможливо.Хірургічні методи лікування (протезування клапана, розширення просвіту методом балонної дилатації) показані після появи перших ознак звуження аорти (задишки при помірному навантаженні, запамороченні). У більшості випадків вдається значно покращити прогноз (більше 10 років для 70% оперованих). Диспансерне спостереження здійснюється будь-яких стадіях протягом усього життя.
 Натисніть на фото для збільшення
Натисніть на фото для збільшення Лікує хворих на аортальний стеноз лікар-кардіолог, хірургічну корекцію здійснюють лікарі-кардіохірурги.
Суть стенозу аорти
Слабка ланка великого кола кровообігу (від лівого шлуночка кров через аорту надходить у всі органи) – тристулковий аортальний клапан у гирлі судини. Розкриваючись, він пропускає до судинної системи порції крові, які шлуночок виштовхує при скороченні і, закриваючись, не дає їм рухатися назад. Саме тут з'являються характерні зміни судинних стінок.
При патології тканина стулок та аорти піддається різним змінам. Це можуть бути рубці, зрощення, спайки сполучної тканини, відкладення солей кальцію (затвердіння), атеросклеротичні бляшки, уроджені вади розвитку клапана.
Через такі зміни:
- просвіт судини поступово звужується;
- стінки клапана стають нееластичною, щільною;
- недостатньо розкриваються та закриваються;
- тиск крові у шлуночку збільшується, викликаючи гіпертрофію (потовщення м'язового шару) та дилатацію (збільшення обсягу).
В результаті розвивається недостатність кровопостачання всіх органів та тканин.
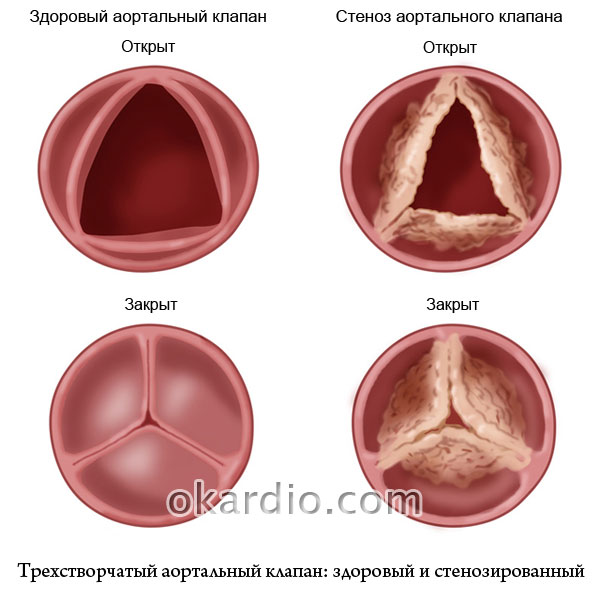
Аортальний стеноз може бути:
- Надклапанний (від 6 до 10%).
- Підклапанний (від 20 до 30%).
- Клапанний (від 60%).
Усі три форми можуть бути вродженими, набутий – лише клапанний. І оскільки клапанна форма зустрічається частіше, то, говорячи про аортальний стеноз, зазвичай мають на увазі саме цю форму захворювання.
Патологія дуже рідко (2%) з'являється як самостійна, найчастіше вона поєднується з іншими пороками (мітрального клапана) і захворюваннями серцево-судинної системи (ішемічна хвороба серця).
Причини появи та фактори ризику
Характерні симптоми
Десятиліттями стеноз протікає, не виявляючись жодними ознаками. На ранніх стадіях (до того, як просвіт судини закриється більш ніж на 50%), стан може проявлятися загальною слабкістю після серйозного фізичного навантаження (спортивних тренувань).
Захворювання прогресує поступово: задишка з'являється при помірних та елементарних навантаженнях, супроводжуючись підвищеною стомлюваністю, слабкістю, запамороченнями.
Аортальний стеноз із зменшенням просвіту судини більш ніж на 75% супроводжується вираженими симптомами серцевої недостатності: задишкою у стані спокою та повною втратою працездатності.
Загальні симптоми звуження аорти:
- задишка (спочатку при серйозних та помірних навантаженнях, потім у стані спокою);
- слабкість, стомлюваність;
- хвороблива блідість;
- запаморочення;
- раптові втрати свідомості (при різкій зміні положення тіла);
- біль у грудях;
- порушення ритму серця (зазвичай шлуночкова екстрасистолія, характерна ознака – відчуття перебоїв у роботі, «випадання» удару серця);
- набряки кісточок.

Поява виражених ознак порушень кровопостачання (запаморочення, непритомність) сильно погіршує прогноз захворювання (тривалість життя трохи більше 2–3 років).
Після звуження просвіту судини на 75% серцево-судинна недостатність швидко прогресує та ускладнюється:
- нападами стенокардії з характерними гострими болями в ділянці грудей та нападами ядухи;
- інфарктом міокарда з гострим болем у грудях, задишкою, слабкістю, пітливістю, нудотою, блюванням, запамороченням;
- серцевою астмою з почастішанням серцебиття, задухою, кашлем, посинінням обличчя;
- набряком легенів з задухою, вираженої синьової особи (ціанозом), кашлем з кривавою піною, диханням, що клекотить;
- фібриляцією шлуночків з частими та хаотичними скороченнями, порушенням скорочувальної функції серця.
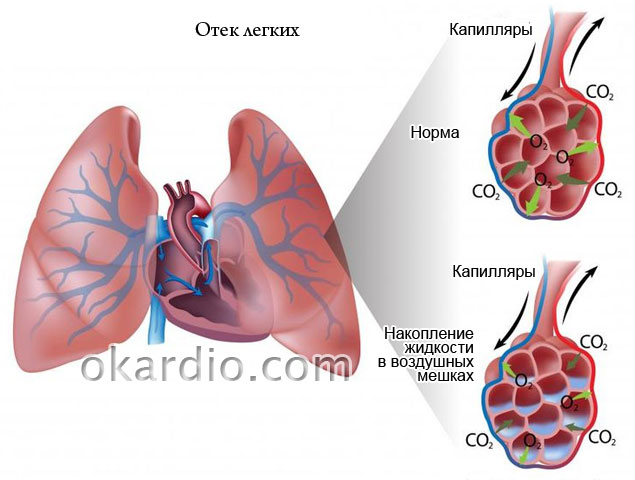
Стеноз аортального клапана може стати причиною раптової смерті без зовнішніх проявів і попередніх симптомів.
Методи лікування
Вилікувати патологію остаточно неможливо. Пацієнту з будь-якими формами аортального звуження слід спостерігатися, обстежуватися та дотримуватися рекомендацій кардіолога протягом усього життя.
Медикаментозну терапію призначають на ранніх стадіях стенозу:
- коли ступінь звуження невелика (до 30%);
- не проявляється вираженими симптомами порушень кровопостачання (задишкою після помірного фізичного навантаження);
- діагностується під час прослуховування шумів над аортою.
Цілі лікування:
- Припинити розвиток стенозу (якщо він набутий).
- Запобігти розвитку ішемії міокарда.
- Коригувати супутні стани (гіпертонічну хворобу).
- Нормалізувати прояви аритмії.
На пізніших стадіях лікарська терапія неефективна, прогноз пацієнта можна поліпшити лише з допомогою хірургічних методів лікування (балонне розширення просвіту аорти, протезування клапана).

Лікарська терапія
Комплекс препаратів лікар призначає індивідуально, враховуючи ступінь стенозу та симптоми супутніх захворювань.
Застосовують такі лікарські засоби:
| Група препаратів | Назва лікарського засобу | Яку дію чинять |
|---|---|---|
| Серцеві глікозиди | Дігітоксин, строфантин | Знижують частоту серцевих скорочень, збільшують їхню силу, серце працює більш продуктивно. |
| Бета-адреноблокатори | Коронал | Нормалізують ритм серця, знижують частоту шлуночкових екстрасистол. |
| Діуретики | Індапамід, верошпірон | Зменшують об'єм рідини, що циркулює в організмі, знижують тиск, знімають набряки. |
| Гіпотензивні засоби | Лізіноприл | Мають судинорозширювальну дію, знижують артеріальний тиск |
| Метаболічні засоби | Мілдронат, продуктував | Нормалізують енергетичний обмін речовин у клітинах міокарда |

На ранніх стадіях набутий стеноз аортального клапана слід убезпечити від можливих інфекційних ускладнень (ендокардиту). Хворим рекомендують профілактичний курс антибіотиків за будь-яких інвазивних процедур (видалення зубів).
Хірургічне лікування
Методи хірургічного лікування аортального стенозу показані на таких стадіях захворювання:
- хворий скаржиться на задишку після помірного навантаження, слабкість, стомлюваність, запаморочення;
- задишка з'являється після будь-яких фізичних дій (ходьба по рівній поверхні) і посилюється при помірному навантаженні (підйом сходами);
- з'являються напади гострого болю в грудях, непритомність після різких змін положення тіла.
На пізніх стадіях (просвіт судини закритий більш ніж на 75%) хірургічне втручання в більшості випадків протипоказане (80%) через можливий розвиток ускладнень (раптової серцевої смерті).
Балонна дилатація (розширення)
Пластика аортального клапана
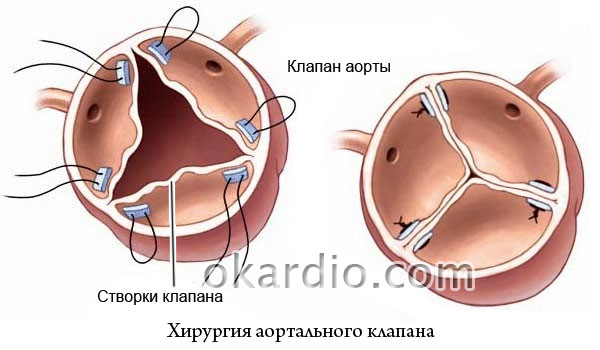
Протезування аортального клапана
Протезування Росса
Пацієнт довічно:
- перебуває на обліку у кардіолога;
- проходить обстеження не менше двох разів на рік;
- після протезування – постійно приймає антикоагулянти.
Профілактика
Профілактика набутого стенозу зводиться до усунення можливих причин та факторів ризику розвитку патології.
Необхідно:
- Лікувати джерела хронічної інфекції (хронічний тонзиліт, каріозні зуби, пієлонефрит).
- Нормалізувати дієту, щоб запобігти розвитку атеросклерозу.
- Відмовитися від тютюнопаління (нікотин збільшує ризик розвитку серцево-судинних патологій у 47% випадків).
Для хворих із серцево-судинними патологіями велике значення має оптимальний баланс калію, натрію, кальцію в раціоні, тому дієту необхідно обговорити з лікарем.

Прогноз
Аортальний стеноз десятиліттями протікає безсимптомно. Прогноз залежить від рівня звуження просвіту артерії – зменшення діаметра судини до 30% не ускладнює життя пацієнта. На цьому етапі показано регулярні обстеження та спостереження у кардіолога. Захворювання прогресує повільно, тому симптоми серцевої недостатності, що наростає, не помітні оточуючим і хворому (14–18% хворих вмирає раптово, без явних ознак звуження).
Але в більшості випадків труднощі виникають після перекриття судини більше ніж на 50%, появи нападів стенокардії (різновид ішемічної хвороби) та раптових непритомності. Серцева недостатність швидко прогресує, ускладнюється та сильно зменшує тривалість життя пацієнта (від 2 до 3 років).
Уроджена патологія закінчується смертю 8-10% дітей на першому році життя.
Своєчасне хірургічне лікування покращує прогноз: до 5 років доживає понад 85% прооперованих, понад 10 років – 70%.




