Діагностична пункція щитовидної залози. Особливості проведення пункції щитовидної залози. Показання для біопсії та підготовка до неї
Для діагностування будь-яких проблем у роботі органів необхідно якісне обстеження. З цим завданням не завжди справляються поверхневі дослідження, такі як загальні аналізи, аналізи на гормони і навіть узі. Обстеження проблем із щитовидкою нерідко включає такий аналіз, як пункція щитовидної залози. Що дає такий аналіз і чи варто його боятися?
Пункція щитовидної залози, інакше це обстеження ще називається тонкоголкова біопсія, необхідна для отримання найточніших даних про стан щитовидки. А саме безпомилковий діагноз гарантує дієве лікування. Чи є сенс пробувати різні види лікування, коли можна зробити лише один аналіз?
Тонкоголкова біопсія призначається для обстеження лише щитовидки та молочних залоз. Пов'язано це з особливостями будови цих органів. Обидві ці залози мають дуже розвинену систему кровообігу, і прокол звичайної голки для забору тканин при введенні може зачепити судини, що сильно змаже результат обстеження. Крім того, виключається виникнення гематом та кровотеч.
Утворення в щитовидній залозі можуть бути доброякісними або злоякісними. Від їх характеру і буде призначено лікування, а помилкове лікування завдасть неймовірної шкоди організму і наслідки будуть жахливими. Результати дослідження розвіють усі сумніви.
Що це за аналіз?
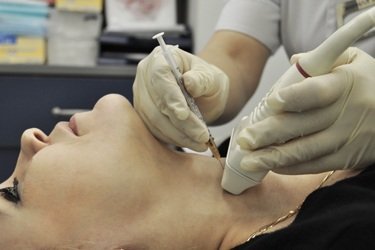
Пункція вузла щитовидної залози хоч і звучить страшно, але насправді вельми нескладна процедура і абсолютно небезпечна. Що таке пункція? Вводиться у вузол неймовірно тонка голка, яка захоплює частину тканин, необхідні дослідження. Саме частинки тканин можуть показати, у чому полягає проблема пацієнта та що необхідно для налагодження роботи щитовидної залози.
Для точності забору тканин процедура проводиться під контролем узі. Лікар спостерігає точність руху голки, а сам прокол робиться максимально близько до місця забору. Це виключає будь-яку небезпеку та найменшу ймовірність виникнення ускладнень. Якщо ж освіта велика (більше 1 см), то прокол буде не один, а кілька.
За наявності вузла в щитовидній залозі потрібне визначення характеру процесу – доброякісного чи злоякісного. Одним із найбільш інформативних та достовірних методів діагностики ракових пухлин у доопераційному періоді є біопсія щитовидної залози під контролем УЗД. Ця процедура малоболісна, швидко проводиться і має невелику кількість можливих ускладнень та протипоказань, на відміну від хірургічної біопсії. Ультразвуковий контроль дозволяє забрати біологічний матеріал точно з новоутворення в залізі та проконтролювати стан тканин під час біопсії.
Сутність процедури
Основною метою пункції щитовидної залози є виключення раку у вузлах, виявлених при пальпації або при УЗД обстеженні. Сам процес забору біологічного матеріалу під контролем УЗД в медицині зветься тонкоігольною аспіраційною біопсією, скорочено ТАБ-УЗД. Існує також метод біопсії без УЗД-контролю, але цей спосіб має суттєвий недолік - лікар бере зразок тканини практично наосліп. Головною умовою успішного цитологічного дослідження є правильно виконана пункція (прокол органу) для отримання достатньої кількості клітин. Це дозволяє зробити правильний цитологічний висновок. Поєднання УЗД з тонкоголкової біопсією в даний час визнано в медицині «золотим стандартом» у визначенні хвороб щитовидної залози, особливо щодо одиночних вузлів. Зазвичай, на ТАБ-обстеження лікарі направляють після пальпації щитовидки для уточнення діагнозу.
Розрізняють два різновиди проведення ТАБ-УЗД:
- Ультразвукове обстеження роблять безпосередньо перед забором біоптату. На зовнішній поверхні шиї відзначається точка для проколу голкою.
- За другою методикою УЗД-контроль здійснюється під час біопсії. Це спосіб є кращим, оскільки дозволяє точно визначити ділянку, що підлягає дослідженню, і підвести до неї голку, а також зробити моніторинг можливих ускладнень в ході процедури. При необхідності проводиться кілька пункцій - якщо виявлені вузли, що не пальпуються, або необхідно уточнити цитологічний аналіз.
Отриманий біологічний матеріал може бути вивчений відразу ж. При цитологічному вивченні біоптату встановлюють діагнози наступних захворювань щитовидки:
- колоїдний зоб;
- хронічні запальні патології аутоімунної природи;
- вірусні запальні захворювання;
- карциноми: папілярна, медулярна, анапластична;
- лімфома;
- ракові метастази;
- передракові утворення – фолікулярна неоплазія, неоплазія клітин Гюртле – Ашкеназі.
Висновок лікаря-морфолога дозволяє ухвалити рішення про необхідність хірургічного втручання та вибрати найбільш оптимальну тактику лікування захворювань щитовидної залози. Тільки метод ТАБ-УЗД дозволяє достовірно визначити злоякісну природу процесу у вузлах. Частка позитивних результатів при ТАБ-УЗД досягає 98% (в середньому - 83%), що характеризує цей спосіб діагностики як високочутливий. За даними медичної статистики, цей метод дослідження дозволив зменшити кількість операцій із повного видалення щитовидки більш ніж удвічі. Результат інформативності ТАБ залежить від кваліфікації цитолога, який проводить мікроскопічне дослідження.
Пункція щитовидної залози під контролем УЗД має такі переваги:
- безпека;
- гарна візуалізація органу та процесу введення голки;
- можливість повторення пункції;
- виконання забору біоптату з різних ділянок залози;
- мала інвазивність та невелика кількість ускладнень;
- дешевизна та простота процесу;
- можливість проведення пункції дрібних (до 3 мм) утворень за допомогою ультразвукових апаратів, що мають високу роздільну здатність.

Показання
Для проведення пункції існує кілька показань:
- наявність вузлових утворень понад 10 мм, які були виявлені під час пальпації або ультразвукового обстеження;
- наявність мікрокальцинатів або інших щільних структур, навіть якщо їх розмір менший за 10 мм;
- швидке збільшення пухлини в зобу, що дає підстави для підозри раку.
Біопсія ТАБ-УЗД сама собою не є методом систематичного спостереження при вузловому зобі, тому за відсутності зростання утворень це обстеження не призначають.
Лікар може ухвалити рішення про проведення пункції за наявності наступних факторів в анамнезі пацієнта:
- генетична схильність;
- підвищені дози іонізуючого випромінювання, отримані у минулому (внаслідок аварій та інших інцидентів);
- вік та наявність пухлин в інших органах.

Протипоказання та можливі ускладнення
Протипоказання для пункції щитовидки, як і при проведенні біопсії в інших органах, є наступні фактори:
- захворювання кровотворної системи, пов'язані з порушенням згортання крові;
- психоневрологічні розлади, при яких неможливо встановити контакт з пацієнтом (оскільки під час процедури необхідно зберігати нерухомість і не здійснювати ковтальних рухів);
- відсутність письмової згоди пацієнта для проведення обстеження.
Існують відносні протипоказання – це патології, після усунення яких біопсія стає можливою:
- низький вміст тромбоцитів у крові;
- підвищений артеріальний тиск;
- наявність гнійного осередку на шиї;
- алергія на антисептики;
- тяжкий стан пацієнта.
У поодиноких випадках відзначають утворення ехінококових кіст на шиї, що є відносним протипоказанням для біопсії. Можливі негативні наслідки під час проведення пункції полягають у наступному:
- внутрішні невеликі кровотечі (якщо голкою зачеплені кровоносні судини);
- болючість при ковтанні або кашлі;
- запалення місця проколу;
- інфікування;
- септичний шок.
Проведення біопсії у сертифікованих центрах, за умов стерильної операційної чи перев'язувальної з дотриманням правил антисептики виключає інфікування місця проколу. Після проведення процедури до місця, в якому зроблена пункція, прикладають стерильний тампон, змочений у медичному спирті. Інструмент для виконання процедури – стерильний та одноразовий. Тому інфікування відбувається у дуже поодиноких випадках. Вибір безпечної траєкторії руху голки провадиться під постійним ультразвуковим контролем, що зводить ризик пошкодження сусідніх органів до мінімуму.
При виявленні наступних симптомів побічних явищ необхідно звернутися до лікаря:
- значну кровотечу з місця проколу;
- опухлість та почервоніння шиї, що свідчать про початок запального процесу;
- сильний біль;
- гарячковий стан (температура вище 38 градусів, озноб).

Підготовка до процедури
Пункція проводиться у спеціальному кабінеті, де передбачено три робочі місця - лікаря, який проводить УЗД, медсестри-помічника та лікаря, який проводить цитологічний аналіз (біоптат може направлятися в іншу цитологічну лабораторію). При необхідності проводиться місцева анестезія, але пункція добре переноситься пацієнтами і без неї. Забір біологічного матеріалу проводиться тонкою голкою, а біль можна порівняти із звичайним внутрішньом'язовим уколом. Інша додаткова підготовка до процедури для пацієнта не потрібна.
Перед проведенням біопсії лікар повинен попередити про те, що необхідно припинити прийом лікарських препаратів, що впливають на згортання крові (НПЗП - нестероїдні протизапальні препарати, варфарин, гепарин, пентоксифілін, аспірин та інші). Так як процедура супроводжується невеликою хворобливістю, то у вразливих пацієнтів можуть виникнути запаморочення та статися втрата свідомості. У цьому випадку призначають седативні та заспокійливі засоби.
Щоб підготуватися до прийому пацієнта, медсестра напередодні дезінфікує та стерилізує адаптери для біопсії хімічним та термічним способом. Обробка ультразвукового датчика проводиться за інструкцією, що входить до комплекту до ультразвукового апарату (найчастіше 2% розчином глютеральдегіду або медичним спиртом). Для тонкоголкової біопсії використовуються одноразові голки близько 1 мм у діаметрі, що не потребують стерилізації. Поверхня голки покрита спеціальним напиленням для візуалізації при скануванні. Проводиться обробка операційного поля за правилами асептики та антисептики.

Підготовляється стерильний перев'язувальний матеріал (марлеві серветки, ватяні кульки) та засоби для обробки операційного поля. При проведенні сканування використовується спеціальний медичний стерильний гель для інтраопераційних УЗД-досліджень.
Проведення пункції
Пункція щитовидної залози здійснюється у такому порядку:
- Пацієнта укладають на стіл, наносять на ділянку шиї гель і проводять сканування.
- Лікар визначає можливість проведення біопсії, вибирає точку введення голки, положення пацієнта та датчика для найкращої візуалізації процесу.
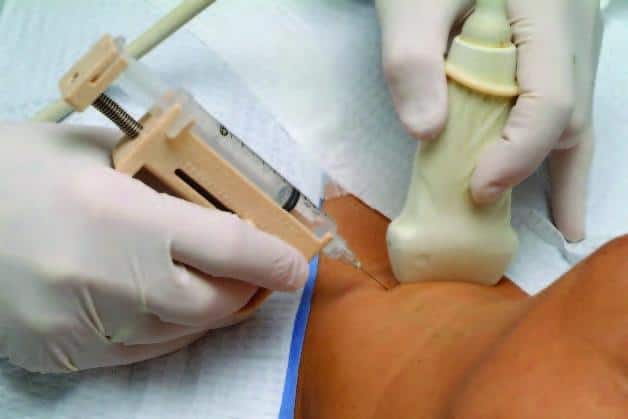
- Не прибираючи УЗД-датчик, лікар вводить голку так само, як при проведенні звичайної ін'єкції, і контролює на моніторі ультразвукового апарату попадання в досліджуваний вузол.
- Для максимального забору клітин проводиться кілька поступальних рухів голкою (у шприці створюється розрядження) та здійснюється аспірування вмісту вузла. Забір матеріалу виробляють по краю пухлини.
- Голка витягується, а до місця проколу притискають ватяний тампон зі спиртом, потім накладають стерильну марлеву пов'язку, закріплюють її за допомогою лейкопластиру.
- Біоптат поміщають на предметне скло та іншим предметним склом розподіляють тонким шаром по всій поверхні.
- За потреби роблять ще один-два проколи.

Вся процедура займає трохи більше 10-15 хвилин. Після вивчення біоптату під мікроскопом лікар складає висновок, який містить описову частину, результати дослідження та діагноз.
Пункційна біопсія щитовидної залози – це діагностична процедура, під час якої із щитовидної залози за допомогою тонкої голки береться зразок тканин для визначення наявності будь-яких захворювань органу. Біопсія вважається безпечним і одним із найефективніших методів визначення захворювань внутрішніх органів.
Ця процедура рідко має серйозні наслідки і її можна проводити практично будь-якому пацієнтові, у будь-якому віці, навіть у дитинстві.
З віком часто спостерігаються порушення в роботі щитовидної залози та виникнення вузлів у щитовидці не рідкість. Статистика показує, що близько 6% діагностованих вузлів щитовидки є раковими пухлинами. Метод пункційної біопсії дозволяє з високою точністю визначити характер вузлів та розділити їх на доброякісні (піддаються лікуванню) та злоякісні (підлягають видаленню хірургічним методом).
З точністю можна сказати, що проведення біопсії неможливо призначити необхідне лікування вузлів щитовидки.
Показання для проведення
До методу пункційної біопсії вдаються в тому випадку, коли є зовнішні ознаки патології щитовидної залози або вони виявлені під час УЗД, а саме:
- пальпований вузол має розміри більше 1 сантиметра;
- виявлена освіта стрімко збільшується у розмірах (понад 2 міліметри) на рік;
- щільна структура щитовидки;
- наявність мікрокальцинатів (згустки солей кальцію) та зайвої судинної сітки.
Підготовка до процедури
Підготовка до біопсії полягає в наступному:
- необхідно проінформувати лікаря про прийом медикаментів, що впливають на достовірність результату;
- повідомити про наявність алергії на будь-які препарати;
- позначити особливості організму (погана згортання крові або прийом препаратів для розрідження крові);
- перед проведенням процедури зняти прикраси з шиї та зубні протези (якщо вони є);
- біопсія відкритим способом (хірургічний розріз) проводиться натще (мінімум за 12 годин до операції не можна їсти і пити);
- перед процедурою підписується папір, в якому йдеться про те, що пацієнт ознайомлений із можливими ризиками та згоден на обстеження.
Методика проведення
Взяття тканин щитовидної залози на аналіз проводиться виключно у лікарняних умовах. При втручанні укол робиться 10 або 20 кубовим шприцем з дуже тонкою голкою (23-21G).
Пункцію роблять таким чином:
- Пацієнт лягає на спину, під шию підкладається валик (щоб зручно витягнути шию).
- Хірургічний розріз має на увазі також застосування загального наркозу, тонкоголкова біопсія проводиться без анестезії.
- Місце уколу на шиї обробляють анестетиком (крем наноситься за годину до процедури), а перед уколом шия обробляється спеціальною антибактеріальною серветкою.
- Взяття тканин відбувається під контролем УЗД;
- Під час біопсії не можна ворушитися, ковтати, говорити чи кашляти.
- Наприкінці місце уколу накладається стерильна пов'язка, яку можна прибрати через 5 хвилин.
- Вся процедура триває трохи більше 10 хвилин, сам укол триває трохи більше 10 секунд.
Першу добу після дослідження не слід мочити місце уколу, відмовитися від фізичних навантажень на організм і повністю дотримуватися всіх рекомендацій лікаря.
Протипоказання
Така процедура не має прямих протипоказань до проведення. Єдине, що може вплинути на метод знеболювання (при відкритому способі біопсії), це наявність серцево-судинних захворювань. Дітям і дорослим, мають психічні відхилення, пункція виробляється під загальним наркозом.
Наслідки
Єдині наслідки після пункційної біопсії – це невелика гематома у місці уколу та болючість. Уникнути гематом можна шляхом щільного притискання до місця проколу ватного тампона.
При виникненні кровотечі, утруднення ковтання, набрякання лімфатичних вузлів або посилення больових відчуттів слід одразу звернутися до лікаря.
Розшифрування висновку
Результати аналізів роблять протягом семи днів. Висновок після обстеження взятого матеріалу може бути таким:
- доброякісний результат (колоїдний зоб, тиреоїдит аутоімунний або підгострий);
- запальне вогнище;
- злоякісний результат (ракова пухлина);
- проміжний результат (фолікулярна неоплазія);
- неінформативний результат (у разі призначається повторне проведення пункції).
Інформативність аналізу
Метод пункційної біопсії хоч і не на 100%, але все ж таки з дуже високою ймовірністю дозволяє визначити характер вузла, що дозволить, що дозволить надалі підібрати правильне лікування захворювання щитовидної залози.
Пункція щитовидної залози є найпростішим методом діагностики новоутворень щитовидної залози. Вона дозволяє визначити наявність атипових клітин або їх відсутність, що є найважливішим критерієм призначення лікування.
Для чого проводиться пункція щитовидної залози
Серед захворювань щитовидної залози окреме місце посідають її новоутворення. Це пов'язано з тим, що такі процеси потребують оперативного втручання та специфічного лікування. Розрізняють доброякісні та злоякісні пухлини. До доброякісних відносяться вузли та кістозні утворення. Злоякісним є.
Підготовка та протипоказання
Особливої підготовки до цієї маніпуляції немає. Напередодні здається аналіз крові на гормони та загальний аналіз крові. У разі наявності проблем із згортанням крові пацієнта направляють зробити коагулограму. У випадках, якщо пункція береться у чоловіків з інтенсивною рослинністю на обличчі та на шиї, необхідно поголитися за дві години до проведення процедури.
Лікар повинен пояснити хворому суть процедури, підготувати морально до того, що проводиться все без знеболювання та відчуватиметься незначний біль під час проколу.
Порада:якщо вас не залишає страх перед майбутньою процедурою, рекомендується за кілька днів до неї прийняти легкі заспокійливі.
Основними протипоказаннями для взяття пункційної біопсії є проблеми зі згортанням крові, численні операції та літній вік. Ці особливості можуть призвести до небажаних наслідків біопсії.
Як проводиться пункційна біопсія щитовидної залози
Дана маніпуляція проводиться сьогодні під контролем апарату ультразвукової діагностики (УЗД). Ця особливість дозволяє взяти біопсію прицільно саме з місця новоутворення. Також контроль УЗД знижує ризик перфорації (проколу) трахеї. Ця процедура практично безболісна і тому не потребує знеболювання. Проводиться пункція тонкою голкою та зі звичайним шприцом. Після ведення голки у тканину шприцем втягується вміст вузла. Потім матеріал відправляється на мікроскопічне дослідження визначення клітинного складу. Триває процедура зазвичай трохи більше 20 хвилин.
Якщо освіта має великі розміри, то може знадобитися кілька проколів, тому що в різних ділянках освіти можуть бути різні клітини. Це дозволяє з точністю провести диференціальну діагностику добро- та злоякісних пухлин.
Проведення пункції щитовидки не потребує знеболювання. Ця маніпуляція можна порівняти зі звичайним внутрішньом'язовим уколом.
Порада:якщо у вас є вибір, як вам проводити пункцію (з використанням апарата УЗД або без нього), то вибирайте перший варіант. Це дозволить вам уникнути повторних взяття біопсії, так як «наосліп» біопсія може бути взята не з тієї ділянки залози, який залучений в пухлинний процес.
Ускладнення та небажані наслідки
Ця маніпуляція мало має ускладнень. У поодиноких випадках можуть виникати незначні кровотечі, які можуть призвести до утворення гематом у проекції щитовидної залози. Така особливість обумовлена тим, що такий тонкоголковий прокол залишає мінімальні отвори у шкірі, що не дозволяє крові відтікати назовні. Ця проблема не несе загрози життю. Крім кровотеч інших ускладнень практично немає.
Результати обстеження
Біоптат, отриманий внаслідок пункції, відправляють до лабораторії для цитологічного дослідження. У деяких випадках, коли маніпуляція проведена некоректно, аналіз провести неможливо.

Основною метою цього обстеження є виявлення атипових клітин, які є ознакою злоякісного процесу (раку). При їх виявленні терміново необхідно проводити операцію з видалення щитовидної залози з пухлиною і прилеглих лімфовузлів. При своєчасному виявленні це дозволяє запобігти метастазування (поширення ракових клітин по організму через лімфу та кров) та призвести до повного одужання.
Якщо ракові клітини були виявлено, такі захворювання можна лікувати консервативно, наприклад, гормонами. Варто відзначити, що відсоток ракових процесів на щитовидній залозі дуже малий, і найчастіше пухлинні в цьому органі є доброякісними.
Порада:якщо аналіз показав наявність ракових клітин, негайно готуйтеся до . Крім того, що ракові клітини поширюються через кров та лімфу, вони ще поширюються з гормонами, які виділяє щитовидна залоза. Це може прискорити процес метастазування та утворення нових пухлин.
Пункція щитовидної залози є простою та практично безболісною маніпуляцією. При цьому вона є найкращим варіантом для діагностики ракових захворювань щитовидної залози. Із застосуванням апарату УЗД це обстеження стало набагато ефективніше, оскільки це дозволяє взяти матеріал для дослідження безпосередньо з вогнища процесу, що практично виключає невдалі біопсії, які необхідно проводити повторно. Найбільш серйозні, ніж чоловіки, т.к. змінюється гормональне тло.
Відео
Увага!Інформація на сайті представлена фахівцями, але має ознайомлювальний характер і не може бути використана для самостійного лікування. Обов'язково проконсультуйтеся з лікарем!
Стаття присвячена одному з найрезультативніших обстежень різних новоутворень щитовидки-тонкоігольної аспіраційної біопсії. Тут міститься інформація про інструментарій, який використовується для даної маніпуляції, хід процедури, показання та протипоказання до неї.
Особливо докладно розглянуто результат пункції щитовидної залози з цікавими фотоматеріалами та відео у цій статті.
Щитовидка (glandula thyreoide) є невеликим органом ендокринної системи, розташованим допереду та з боків трахеї. У нормальному стані вона практично не визначається за пальпаторного обстеження.
Серед патологій інших залоз внутрішньої секреції, захворювання glandula thyreoide зустрічаються найчастіше. Ускладнюється ситуація тим, що протікати такі хвороби можуть у прихованій чи латентній формі.
І часто єдиною ознакою, яка вкаже хворому на те, що з його щитовидкою не все гаразд, є збільшення цього органу. А найточніше дізнатися, чим саме було викликане це явище допоможе тонкоголкова аспіраційна біопсія (ТАБ).
На жаль, все частіше зустрічається одне з найгрізніших захворювань щитовидки – вузлові новоутворення. Серед жінок, що досягли п'ятдесятирічного віку, частота народження вузлів досягає 50% від популяції. Зі збільшенням віку цей показник лише зростає.

Що ж до злоякісного переродження цих новоутворень, воно зустрічається у 5 – 6% випадків.
Лікарська тактика більше не передбачає повного очищення тканини залози від патологічних утворень, а акцентує увагу на точній діагностиці та боротьбі тільки з тими з них, які вступили в процес переродження або зросли настільки, що почали загрожувати роботі оточуючих органів. І ось тут знадобиться пункція щитовидної залози, результати дослідження, отримані на основі якої, допоможуть визначити, який вузол слід терміново видалити, а який ще можна поки що дати спокій.
Показання до проведення ТАБ

Аспіраційна біопсія проводиться обов'язково за наявності наступних новоутворень:
- кістозного;
- будь-якого, чия симптоматика вказує на злоякісний перебіг;
- вузлового, має діаметр 10 і більше мм, виявленого з допомогою ультразвукового чи мануального обстеження;
- вузлового, виявленого під час чи пальпаторного дослідження з ознаками злоякісного переродження, розміром менше 10 мм.
Таблиця: Показання щодо пункції ЩЖ:
У цих випадках затягувати з дослідженням не варто, адже під загрозою перебуває не лише здоров'я, а й саме життя пацієнтів.
Від чого залежить вартість біопсії тиреоїдного вузла? Вартість діагностичної пункції дорівнює цифрам: 3000-6000 руб.
Ця варіація вартості утворюється так:
- біопсія "с" або "без" контролю ультразвукового дослідження;
- скільки утворень належить пунктувати;
- методи цитологічного дослідження;
- терміновість процедури та результатів.
Цитологічне дослідження суспензії клітинного матеріалу щодо ефективності діагностики нижче, ніж гістологічне дослідження тиреоїдної тканини. У деяких випадках (це рідко) отриманий матеріал для мікроскопічного дослідження може бути неякісним, тобто в ньому можуть виявитися фрагменти клітин та серозної рідини, що не є достатнім аргументом для хірургічної резекції ураженої частини органу.
А шматочок тканини, взятий на дослідження, містить низку клітин, якими можна визначити структуру і характер патології. Саме такий аналіз є показанням для оперативного втручання.
Хід дослідження
Особливість даної методики полягає у заборі біологічного матеріалу для подальшого дослідження за допомогою голки особливо малого діаметра, тому вона і називається тонкоігольною аспіраційною біопсією.
Переваги ТАБ перед іншими методиками обстеження вузлових новоутворень щитовидки:
- Простота діагностики. Медична інструкція цього діагностичного способу свідчить про відсутність спеціального складного устаткування дослідження. Тривалість самої маніпуляції становить 2-5 секунд.
- Низька вартість процедури.Вартість пункційної біопсії трохи перевищує собівартість ультразвукового дослідження щитовидки.
- Практично повна відсутність протипоказань та ускладнень.
- Абсолютна достовірність результатів обстеження. Це єдиний спосіб встановлення остаточного діагностика.
Забір матеріалу може бути виконаний за допомогою двох способів контролю:
- пальпаторного;
- ультразвукового.
В даний час від використання першого способу лікарі практично повністю відійшли, внаслідок його низької точності та користуються у своїй практиці УЗД-апаратурою.
Витратні матеріали

Для цієї маніпуляції використовуються одноразові шприци, десяти або двадцяти кубові з голками, що мають діаметр 23G і нижче, до 21G.
Важливо! Чим тонше голка використовується для пункції, тим менш виражені болючі відчуття від проколу і тим менша кількість крові з травмованих тканин залози потрапляє в пунктат.
Знеболення
Стандартна інструкція з проведення ТАБ не передбачає анестезії, оскільки тривалість маніпуляції, якщо її виконує досвідчений лікар, не перевищує 2 – 5 секунд, а діаметр голки настільки малий, що її введення практично не викликає болючих відчуттів.
Важливо! Проведення анестезії, як загальної, і місцевої ін'єкційної, при ТАБ немає сенсу ще й оскільки болючість при парентеральному запровадження анестетика перевищує таку під час проведення самої пункції. Плюс до того, можливі ускладнення від знеболювання роблять його набагато ризикованішим, ніж сам забір біологічного матеріалу.
Єдиною виправданою методикою анестезії є використання знеболювальних кремів з прилокаїном, ксилокаїном або лідокаїном у формі спреїв або кремів, що наносяться на шкіру за 60 хвилин до процедури.

Загальна тривалість ТАБ становить до чверті години, але абсолютна більшість часу займає заповнення письмової та електронної документації:
| Етап обстеження | Виконувані маніпуляції |
|
|
Реєстрація пацієнта, пояснення методики ТАБ |
|
|
Надання хворому зручного положення, - лежачи на процедурному столі, з можливістю регулювання кута нахилу та висоти з невеликою подушкою під спиною, що дозволяє забезпечити достатнє шиє розгинання. Обробка операційного поля антисептиком та відмежування його від навколишньої поверхні шкіри за допомогою стерильної серветки. УЗД-огляд залози та власне прокол під контролем ультразвукової апаратури. |
|
|
Жодних особливих маніпуляцій на цьому етапі виконувати не потрібно, крім ручної фіксації стерильної ватної кульки на місці проколу шкірних покривів протягом п'яти хвилин і можна спокійно йти додому. |
Головною вимогою всіх етапів ТАБ є дотримання норм стерильності, про що докладніше буде розказано в наступному пункті.
Стерильність під час проведення ТАБ
З метою недопущення зараження пацієнта, що проходить обстеження всілякими кров'яними інфекціями, такими як ВІЛ, або гепатит В, всі етапи повинні проводитися у чіткій відповідності до вимог нормативів санітарно-епідемічного режиму.
Найпроблемнішим у цьому плані предметом є ультразвуковий датчик, повноцінна дезінфекція та стерилізація якого є досить проблематичною. Найчастіше знищення хвороботворних мікроорганізмів, що потрапили на нього, проводиться за допомогою занурення датчика в дезінфікуючий розчин, що не гарантує стовідсоткового знищення патогенів. Тому чим далі в черзі на проходження ТАБ стоїть пацієнт, тим вищий його шанс отримати інфекцію від одного, а то й кількох попередніх пацієнтів.
Ще вище ймовірність внутрішньолікарняного інфікування у разі застосування пункційних насадок на УЗД-датчик, через які проводиться пункційна голка з метою збільшення точності потрапляння у вузол. Однак, під час зворотного ходу голки біологічні рідини з поверхні голки залишаються всередині пункційної насадки, а прибрати їх звідти дуже проблематично.
Єдиним підходящим для цієї мети способом є автоклавування, що дуже рідко застосовується в медичних центрах.

Тому слід для проходження ТАБ звертатись лише до тих медичних закладів, у яких практикується біопсія за методикою «вільної руки». Суть методу полягає у захисті УЗД-датчика за допомогою одноразового стерильного чохла, що надягається та утилізується у присутності пацієнта.
При цьому лікар не користується спрямовуючими засобами для пункційної голки, тримаючи її в одній руці, а датчик - в іншій. Досвідчений фахівець із напрацьованим навичкою і за таких умов без проблем потрапить у потрібний вузол, при цьому звівши до нуля ймовірність внутрішньолікарняного інфікування пацієнта.
Частота проведення процедури
Відповідаючи на запитання, як часто можна робити пункцію щитовидної залози – зазвичай процедура повинна бути проведена одноразово з метою мінімізації пошкодження тканини органу. Проте бувають винятки. Якщо вперше був діагностований доброякісний вузол, але з часом він досить швидко збільшився в розмірах (що не є прогностично сприятливою ознакою), проводиться тонкоголкова аспіраційна біопсія повторно для виявлення причини прискореного росту і виключення його малігнізації.
Статистичні дані стверджують, що неінформативність проведеної біопсії становить 5-25%, тобто. відповідь, отримана в результаті ТАБ щитовидної залози, не дає чіткої відповіді на запитання «Чи є виявлений вузол злоякісним?». Подібна ситуація також вимагає проведення повторної процедури щонайменше через 1 місяць від первинної пункції. Якщо три процедури були неінформативними, зазвичай пацієнтам радять пройти хірургічне втручання з метою видалення вузла.
Консультацію зазвичай проводить хірург-ендокринолог – фахівець, який займається цими процедурами. Перед ТАБ він обов'язково оглядає пацієнта і додатково пояснює, як робиться пункція щитовидної залози.
Ускладнення ТАБ
Протипоказання до такого роду дослідження відсутні. Під час його проведення можливі такі ускладнення:
- Флебіт вен.
- Прокол трахеї.
- Інфікування місця проколу.
- Травма нервів, що розташовані на гортані.
Всі ці ускладнення можуть розвинутися внаслідок низької кваліфікації фахівця, який виконує процедуру, а досвідчені лікарі практично не зустрічаються.

Читання результату
Формулювання результату дослідження може виглядати так:
- проміжний результат;
- неінформативний результат, що потребує повторення дослідження;
- доброякісна течія (при виявленні колоїдного вузла вимагає подальшого спостереження, щоб унеможливлювати переродження в рак);
- злоякісний перебіг (рак), що вимагає невідкладного оперативного втручання з подальшим лікуванням післяопераційного гіпотиреозу.
Інформативний результат не потребує повторення біопсії, за його допомогою вибирають лікарську тактику. При доброякісному результаті потрібний щорічний контроль за розвитком новоутворення і тільки при спостереженні швидкого зростання (більше 10 мм на рік) проводиться повторна ТАБ.
Інформативність процедури
Лікар чекає від ТАБ конкретний результат, доброякісний перебіг у новоутворення або злоякісний. Проте частка неінформативних результатів, які потребують повторення процедури, досить висока (4 – 30%). У разі повторного неінформативного результату зазвичай проводиться операція для виключення раку glandula thyreoideae.
Як підвищити інформативність ТАБ?

Ряд медичних центрів, з метою збільшення результативності досліджень, практикують одночасний забір пунктату з кількох вузлів (2 – 6), що, природно, робить процедуру набагато болючішою.
Провідні центри домагаються зростання якості ТАБ такими способами:
- Забарвлення препаратів за міжнародними протоколами, які створюють найкращі умови їхнього аналізу.
- Використання для цитологічних мазків до 6 стекол з метою збереження матеріалу та підвищення точності досліджень.
- Проведенням маніпуляцій лише найдосвідченішими спеціалістами з досвідом проведення не менше 10 000 біопсій, при регулярному виконанні від 300 маніпуляцій протягом тижня.
- Виконання пункції за правилом: один вузол - один укол, але при цьому набираючи клітинний матеріал з різних ділянок новоутворення, вдаючись до повторних уколів лише у разі надмірно високої щільності вузла.
Завдяки таким нововведенням можливість отримання інформативних результатів у провідних медичних центрах зросла до 92%, що перевищують середній показник по Європі.
Інтерпретація результату
Зробити точний висновок щодо препарату під силу лише досвідченому лікарю-цитологу, який спеціалізується на дослідженні саме щитовидки, оскільки критерії для дослідження цієї залози відрізняються від інших органів.
Отримані біологічні матеріали класифікуються таким чином:
- Підозра на злоякісний перебіг із неточним результатом.
- Злоякісне переродження пухлиноподібного новоутворення.
- Отримані із вузла, процес розвитку якого протікає доброякісно.
- Не придатні на дослідження чи надані у недостатньому обсязі.
- Клітинний матеріал з атиповими або фолікулярними змінами, генез яких не зрозумілий.
- Фолікулярні клітини, що синтезують тиреоїдні гормони, що беруть участь у пухлинних процесах.

За можливості досконалого вивчення біоптату лікар-цитолог зможе поставити точний діагноз.
Кісти щитовидної залози
З допомогою ТАБ є можливість як , а й визначення її різновиду.
Ознаки різного роду кіст дано в таблиці, розташованій нижче:
ТАБ при кістах, як одиночних, і множинних виступає у ролі як діагностичної, а й лікувальної процедури, сприяючи аспірації патологічного вмісту.
Тиреоїдит Хашимото
Дане захворювання є хронічним запаленням тканин glandula thyreoideae, що мають аутоімунний характер (детальніше читайте). Патологія може супроводжуватись утворенням вузлових структур, що досліджуються за допомогою ТАБ.
Цитологічна картина хвороби характеризується:
- Інфільтрація лімфоцитів.
- Атрофія тканинної паренхіми.
- Фіброзні тканинні зміни.
- Розвитком еозинофільних змін у ацинарних клітинах.
ТАБ при даній патології обов'язково доповнюється біохімічним аналізом крові.
Доброякісні новоутворення
Цитологія вузлів, що доброякісно розвиваються, практично не відрізняється від нормальної. Формулювати опис у разі цитолог може як . Поява такого новоутворення може бути спровокована посиленням зростання окремих частин щитовидки, при якому структурні одиниці залози, тиреони ростуть у розмірах та перетворюються на аденому.
Колоїдний вузол може випробувати злоякісне чи кістозне (цистаденома) переродження.
Рак щитовидки
ТАБ у цьому випадку допомагає виявити злоякісну пухлину та визначити її різновид. До 90% випадків злоякісного переродження залози посідає .
Його цитологічна картина характеризується:
- Багатоядерність клітин.
- Тягучою консистенцією колоїду.
- Появою круглих клітинних ядер.
- Метаплазії плоскоклітинних елементів.
- Слабко вираженим клітинним поліморфізмом.
- Утворенням різноманітних патологічних клітинних структур.

На інший різновид злоякісного переродження - фолікулрний рак припадає до 15% випадків.
Біоптат цієї патології характеризується:
- Відсутність колоїду.
- Зростанням розмірів клітинних ядер.
- Накладення один на одного клітинних елементів.
- Появою ядер, мають форму кола чи овалу.
Рідко трапляється переродження у формі медулярного раку. Його цитологія характеризується:
- Полігональної форми клітин.
- Наявністю всередині однієї клітини кількох ядер.
- Поліморфізмом, що виражається різною мірою.
- Розрізненим розташуванням клітинних елементів.
- Виробленням у клітинах новоутворення кальцитоніну.
Ще рідше трапляється анаплазований рак. Його особливістю є безконтрольне зростання клітин.
Вкрай рідкісна форма злоякісних новоутворень - інсулярний рак, основою для формування якого є фолікулярний епітелій. При цьому біоптат містить клітинні елементи, чия будова схожа на фолікули, проте їх розмір і форма різноманітні.
Цитологія за будь-яких видів злоякісного переродження дозволяє:
- Виконати первинне виявлення малігнізації.
- Відстежити усі зміни клітинної структури залози.
- При успішно проведеному лікуванні - підтвердити одужання.
До використання ТАБ вдаються не частина, тільки у разі необхідності візуальної оцінки клітинної структури glandula thyreoideae, ціна процедури невелика порівняно з користю, яку вона приносить.
Пункція щитовидної залози, результати дослідження, одержувані з її допомогою, дозволяють визначити патологію в 95% випадків, до того ж зробити це можна на ранніх етапах. Що, своєю чергою, дозволяє своєчасно підібрати лікарську тактику і, з найменшими втратами, здобути перемогу над патологією.