Вакцины понятие цели виды способы получения. Виды вакцин и способы их введения. Основные способы иммунизации
Ребёнка рожала в России и в роддоме малышу сразу поставили БЦЖ ипрививкуот гепатита В. Первые два месяца вакцинацию не проводили, был мед.отвод из-за желтушки. В три месяца вернулись в Японию, где постоянно проживаем. Здесь в три и четыре месяца поставили по три прививки: АКДС, от пневмонии, от гриппа (инфлюэнция b). Здесь совершенно другой календарь прививок и в связи с этим два вопроса: когда нам делать вторую и третью прививки гепатита В? Можно ли ставить 4 прививки за раз (здесь делают именно так)?
Согласно рекомендациям ВОЗ, одновременно можно вводить несколько вакцин, только в разные участки тела. Против гепатита В вы можете сделать 2 вакцинацию в 5 месяцев, а третью в 6 месяцев, прививку можно сочетать с другими вакцинами. Согласно японскому календарю прививок вакцинация проводится трехкратно по схеме сходной с российской 0-1 (4 недели)- 6 месяцев(20, 24 недели). Уточните для себя, может быть вас уже прививали от вирусного гепатита В?
Дочке 3 года и 3 месяца, прививки не ставили. Сейчас идет в сад, где детям в группе капают ОПВ (полиомиелит). Решили тоже привить дочь. В поликлинике предложили сразу привить каплями живой вакцины, ссылаясь на возраст дочери. Насколько безопасно так прививать ребенка? И могу ли я требовать поставить дочери ИПВ (2 укола с перерывом 45 дней)?
Отвечает Харит Сусанна Михайловна
Согласно национальному календарю прививок первые две прививки против полиомиелита должны быть инактивированными независимо от возраста. Делайте первые 2 прививки ИПВ с интервалом 1,5 месяца, затем - ОПВ. Ребенок дошкольного возраста должен быть привит как минимум трижды для защиты от полиомиелита, а также иметь 2 ревакцинации через 1 год.
Ребенку 1 г 10 мес. В 6 мес. была сделана прививка Инфанрикс-Гекса, две недели назад прививка корь-краснуха-паротит. Ребенок начал ходить в детский сад, сейчас узнала, что в группе есть дети, которым некоторое время назад сделали живую вакцину от полиомиелита.
Представляет ли пребывание с такими детьми опасность для моего ребенка?
Когда и какую можно сделать прививку от полиомиелита нам сейчас? У меня выбор: поставить комплексную АКДС Инфанрикс или только полиомиелит, можно ли сделать прививку от полиомиелита через две недели после Приорикса?
Отвечает Харит Сусанна Михайловна
Для защиты от любых форм полиомиелита ребенок должен иметь как минимум 3 прививки. При вакцинации других детей живой оральной вакциной против полиомиелита непривитые или не полностью привитые дети высаживаются из детского сада на 60 дней для предупреждения развития вакциноассоциированного полиомиелита.
Нет, через 2 недели вы не можете начать прививки, интервал между прививками не меньше 1 месяца. Вам нужно сделать как минимум 2 прививки против полиомиелита прежде, чем ребенок будет защищен от этой инфекции. Т.е если ребенок привит дважды, то только через 1 месяц после последней прививки выработается достаточный иммунитет. Лучше привиться 2-х кратно с интервалом в 1,5 месяца АКДС+ ИПВ(Пентаксим, ИнфанриксГекса), через 6-9 месяцев делается ревакцинация. АКДС+ИПВ/ОПВ(Пентаксим). Прививка против гепатита В у вас пропала, но если вы будете прививаться ИнфанриксГекса дважды с интервалом в 1,5 месяца, 3ю прививку против гепатита В можно сделать через 6 месяцев от первой. Рекомендую сделать полный курс вакцинации, поскольку ребенок посещает детский сад (организованный коллектив) и практически не имеет никакой защиты от опасных и тяжелых инфекций.
Получилось так, что моей дочке сделали прививку в 1,7 АКДС и полиомиелит (ходил муж и должны были делать только АКДС), а ровно через месяц ей снова дали капли от полиомиелита. Т.е. между двумя прививками полиомиелита прошёл месяц, а не 2 - как положено! Ребёнок чувствует себя хорошо. Но я очень переживаю за здоровье дочки и за саму ситуацию. Чем это может грозить и как дальше прививать?
Отвечает Харит Сусанна Михайловна
Ничего страшного не произойдет. Прививайтесь дальше по календарю. Такая схема используется по эпидпоказаниям. Вакцина безопасна и переносится хорошо.
В 8мес. ребенку поставили прививку от пневмококка и менее чем через месяц она заболела пневмонией! Есть ли связь между прививкой и болезнью? Теперь боюсь ставить прививку от гемофильной инфекции, которую предложили нам только в 1г 10 месяцев.
Отвечает Харит Сусанна Михайловна
Для защиты от пневмококковой инфекции ребенок раннего возраста должен быть привит как минимум 2-х кратно на первом году жизни и ревакцинирован после года, вот тогда иммунитет способен справиться с пневмококковой инфекцией. Однократная вакцинация не защищает от инфицирования. Необходимо было начать прививаться согласно календарю прививок в 2 и 4,5 месяца и тогда к 9 месяцам ребенок был бы защищен. Также, не забывайте, что кроме пневмококка пневмонию вызывают другие бактериальные и вирусные инфекции. Связи между вакцинацией и пневмонией нет, прививка могла вызвать лихорадку или недомогание (беспокойство, вялость) в течение 3 дней, а никак ни ОРЗ или пневмонию через 1 месяц от вакцинации. Прививайтесь от гемофильной инфекции тип В в 1 г 10 мес., прививка проводится однократно, ребенок будет защищен уже через 1 месяц после вакцинации.
Ребенку 3г.11мес., из прививок только БЦЖ, которую делали в роддоме. Планируем прививку в ближайшие дни, что лучше сделать, по вашему мнению: АДС + отдельно полиомиелит, или первую вакцинацию Пентаксимом (знаю что он показан до 4 лет), а далее уже АДС. Или можно, не смотря на возраст, сделать все четыре вакцинации Пентаксимом?
Отвечает Харит Сусанна Михайловна
Перед прививками необходима реакция Манту(если не делали), в день проверки можно начать прививаться.
Можно сделать Пентаксим, чтобы привиться сразу в т.ч. против гемофильной инфекции тип В, а далее - АДС и против полиомиелита (ИПВ), 2 прививка против полиомиелита должна быть также инактивированной вакциной. Ожидается, что летом 2017 года появится вакцина Адацел, ею можно прививаться против коклюша детям после 4-х лет.
У дочери (1,5 года) был мед.отводот прививок, потом поранила пальчик и ей вводят ПСС (1 мл). Когда делать АКДС?
Отвечает Харит Сусанна Михайловна
Прививайтесь по календарю через 1 месяц.
Современная медицина рассматривает вакцинацию, как самый эффективный и самый экономически выгодный способ профилактики инфекционных болезней. Однако на всех этапах - от производства вакцинных препаратов до последствий прививки, сделанной конкретному ребенку, - имеется множество реальных проблем. Проблем, решение которых позволит сделать вакцинацию еще более эффективной, безопасной, удобной.
О некоторых проблемах мы уже говорили - взаимосвязь принципиальной возможности вакцинации вообще и применения конкретных вакцин в частности с финансовым благополучием страны, наличие в вакцинах дополнительных веществ, помимо иммуногена, сложности с транспортировкой и хранением препаратов, риск технических ошибок во время прививки и др. Понятно, что перечень сложностей этим списком не ограничивается, в связи с чем хотелось бы обратить внимание читателей еще на некоторые проблемы. Итак, в чем проблемы современной вакцинации?
Современная вакцинация - проблемы
Невозможность практического прогнозирования прививочных осложнений
Мы уже писали о том, что осложнения, в отличие от прививочных реакций, представляют собой не столько проявление реактогенности препарата, сколько индивидуальную особенность системы иммунитета конкретного ребенка. Мечтой практикующих врачей остается некое массовое тестовое обследование, по результатам которого можно сказать: этому ребенку нельзя делать, например, прививку от кори, а этому можно.
К сожалению, многие родители убеждены в том, что такие анализы существуют, более того, эта убежденность часто поддерживается антипрививочной литературой - дескать, это врачи виноваты в осложнениях, потому что «даже не удосужились назначить хоть какие-нибудь анализы». Парадоксальность ситуации усугубляется еще и тем, что, во-первых, никто не может сказать, какие все-таки анализы нужны, а во-вторых, спрос на обследования готовы удовлетворить множество коммерческих лабораторий, предлагающие многочисленные, но малодостоверные «пробы на прививки» или «допрививочные анализы».
Есть еще один нюанс, касающийся обследования перед прививками, - развитие вакцино-ассоциированных инфекций у детей с невыявленным до вакцинации тяжелым врожденным иммунодефицитом. Это, кстати, один из аргументов тех, кто считает, что прививаться надо попозже. Вот если бы мы не делали прививку БЦЖ на третий день после рождения, а вместо этого за ребенком понаблюдали да плюс провели обследование его иммунологического статуса - так мы бы вовремя выявили иммунодефицит, и у ребенка не было бы генерализованной БЦЖ-инфекции.
С грустью приходится признавать, что формальная правота этого утверждения не имеет никакого практического выхода. Во-первых, массовое обследование иммунологического статуса не могут себе позволить даже экономически развитые страны, во-вторых, и это, пожалуй, главное, - современная медицина не имеет эффективных способов лечения тяжелых врожденных иммунодефицитов. Обследование поможет избежать фатальной прививки, но не защитит от рокового стафилококка или неизбежного ротавируса.
«Детские» болезни у взрослых - проблема вакцинации
В условиях массовой вакцинации имеется отчетливая тенденция к тому, что распространенными детскими инфекциями чаще начинают болеть взрослые. А корь, краснуха, эпидемический паротит и ветрянка у взрослых - намного серьезнее и тяжелее в сравнении с детьми. Тем не менее решение этой совершенно реальной проблемы вполне возможно и возможно двумя путями: во-первых, своевременной ревакцинацией взрослых и, во-вторых, массовой привитостью детей.
Парадоксальность ситуации как раз и состоит в том, что «повзросление» детских инфекций возникает лишь тогда, когда привито менее 80-90% детей (для разных болезней по-разному). Чем больше отказов от вакцинации, чем больше противопоказаний к прививкам, тем чаще будут болеть взрослые. Описанное положение вещей прекрасно иллюстрирует позиция ВОЗ в отношении прививок от ветряной оспы: если государство не может себе позволить привить более 90% детей, так и не надо включать эту вакцинацию в прививочный календарь.
Сложности с получением информации - проблема вакцинации
Отсутствие адекватной информации в отношении прививок - весьма актуальная проблема. Острый дефицит понятных агитационных материалов, отсутствие лиц, способных и желающих объяснять и разъяснять. Родители нередко не могут получить элементарную информацию о том, каким вакцинным препаратом будет проведена прививка.
Организация прививок - проблема вакцинации
Проблемы современной вакцинации знакомы каждому, кто посетил с ребенком поликлинику. Занятость врачей и самодеятельность медсестер, очереди и контакт с больными детьми в коридоре поликлиники, невозможность общественного контроля за соблюдением правил хранения вакцинных препаратов, нарушение техники вакцинации, отсутствие условий для квалифицированного оказания неотложной помощи при возникновении осложнений и многое другое.
Сложности статистики
Наличие нищего здравоохранения вообще и нищих врачей в частности обуславливает вероятность абсолютно криминальной ситуации, когда прививки не делаются, но покупается документ об их проведении. На некоторых территориях количество бумажно-привитых детей достигает 10%, что впоследствии дает повод говорить о неэффективности прививок и о том, что никакого коллективного иммунитета не существует - действительно, откуда возникла вспышка кори, если 90% детей привиты (якобы привиты!). Еще один статистический нонсенс - несвоевременное информирование или неинформирование контролирующих органов о возникновении отклонений в здоровье, связанных или возможно связанных с вакцинацией.
Помощь при осложнениях - проблема вакцинации
Нередко имеет место аморальная ситуация, когда общество, поощряющее вакцинацию, при возникновении осложнений просто вычеркивает пострадавшего из своих членов: человек, ставший инвалидом вследствие вакцинации, не может выжить на компенсационные выплаты, предоставляемые государством.
Антивакцинаторство - проблема вакцинации
Уникальная проблема. Фактически имеется огромное количество умных, интеллигентных, совестливых людей, которые способны создать мощное общественное движение, направленное на решение реальных проблем вакцинации, описанных выше. Но появляется десяток экстремистов, которым удается это стихийное движение возглавить, используя ложную, недоказанную и непроверенную информацию, передергивание фактов, эмоциональные лозунги, не имеющие научной основы. Как следствие - реальная проблема: вместо конструктивной оптимизации самого эффективного способа профилактики инфекций имеем заведомо деструктивное общественное движение.
Современная вакцинация - задачи
Вакцинация - метод создания иммунитета против определенной инфекционной болезни посредством введения соответствующей вакцины. Иногда в качестве синонима слова «вакцинация» используется понятие «иммунизация», что не совсем верно. Иммунизация объединяет в себе все методы создания иммунитета - не только прививки (когда организм вырабатывает защитные антитела самостоятельно), но и введение с лечебной или профилактической целью сывороток, иммуноглобулинов, крови, плазмы (когда организм получает уже готовые защитные антитела).
Каковы задачи современной вакцинации?
Главная задача современной вакцинации - добиться выработки специфических антител в количестве, достаточном для профилактики конкретной болезни. Однократного введения в организм иммуногена (как при вакцинации, например, от кори или краснухи) далеко не всегда бывает достаточно для того, чтобы обеспечить должный уровень иммунной защиты. Иногда таких введений требуется два, а то и три (если говорить про дифтерию, коклюш и столбняк).
Стартовый (защитный, созданный посредством вакцинации) уровень антител постепенно снижается, и необходимы повторные введения вакцинного препарата для поддержания их (антител) нужного количества. Вот эти повторные введения вакцины и есть ревакцинация. Тем не менее многие мамы и папы заблуждаются и ошибочно считают, что первое введение вакцины - это вакцинация, а все последующие - ревакцинация. Поэтому еще раз повторим:
- вакцинация - введение вакцины для создания иммунной защиты;
- ревакцинация - введение вакцины для поддержания иммунной защиты.
К сожалению, возможны ситуации, когда введение вакцины не позволяет решить описанную выше главную задачу вакцинации. Говоря другими словами, прививки делаются «как положено», но часть привитых не в состоянии выработать достаточное для профилактики конкретной болезни количество антител.
Какова эффективность вакцинации?
Эффективность вакцинации - это фактически процент привитых, отреагировавших на вакцинацию формированием специфического иммунитета. Таким образом, если эффективность определенной вакцины составляет 95%, то это означает, что из 100 привитых 95 надежно защищены, а 5 все-таки подвержены риску заболевания. Эффективность вакцинации определяется тремя группами факторов.
Факторы, зависящие от вакцинного препарата:
- свойства самой вакцины, определяющие ее иммуногенность (живая, инактивированная, корпускулярная, субъединичная, количество иммуногена и адъювантов и т.д.);
- качество вакцинного препарата, т. е. иммуногенность не утрачена в связи с истечением срока годности вакцины или в связи с тем, что ее неправильно хранили или транспортировали.
Факторы, зависящие от вакцинируемого:
- генетические факторы, определяющие принципиальную возможность (или невозможность) выработки специфического иммунитета;
- возраст, ибо иммунный ответ самым тесным образом определяется степенью зрелости системы иммунитета;
- состояние здоровья «вообще» (рост, развитие и пороки развития, питание, острые или хронические болезни и др.);
- фоновое состояние иммунной системы - прежде всего наличие врожденных или приобретенных иммунодефицитов.
Соблюдение правил и техники вакцинации
Для каждого вакцинного препарата определены правила применения, предусматривающие оптимальный возраст на момент вакцинации и ревакцинации, выбор дозы и интервал между дозами, кратность и способ введения вакцины в организм. Нарушение правил снижает эффективность вакцинации; в процессе вакцинации возможны технические ошибки, когда препарат неправильно дозируется, не туда, куда надо, вводится, не полностью растворяется, недостаточно размешивается, не тем разводится и т.д.
Понятие «эффективность вакцинации» мы рассмотрели довольно-таки узко, анализируя факторы, способные влиять на формирование специфического иммунитета у конкретного ребенка. В то же время эффективность вакцинации имеет и другой смысл, поскольку относится к иммунной защите всех детей, всего населения. Суть этой защиты - коллективный иммунитет.
Любая инфекционная болезнь как явление, как свершившийся факт предусматривает существование трех обязательных условий, трех звеньев инфекционного процесса:
- источника инфекции;
- путей передачи инфекции;
- людей, чувствительных к данной инфекции.
Если устранить хотя бы одно звено (а вакцинация именно этим и занимается, ликвидируя звено номер три), инфекционный процесс прекратится. Чем больше людей вакцинировано, тем менее интенсивно протекает инфекционный процесс. Если же количество вакцинированных превышает 90-95%, инфекционный процесс, как правило, прекращается.
В этом и состоит суть коллективного иммунитета: 90-95% вакцинированных обеспечивают 100% эффективность вакцинации, поскольку 5-10% не имеющих специфических антител надежно защищены коллективным иммунитетом. Коллективный иммунитет не возникает раз и навсегда. За ним надо следить, его надо поддерживать. Снижение числа вакцинированных неминуемо приводит к утрате коллективной защиты и, как следствие, к возникновению заболеваний.
Каждое государство формирует собственную политику вакцинации. Эта политика предусматривает перечень болезней, в отношении которых вакцинопрофилактика признана целесообразной или обязательной, а также свод правил, регламентирующих сам процесс вакцинации: выбор препаратов, показания, противопоказания, условия, дозы, способы, сроки и интервалы вакцинаций и ревакцинаций.
text_fields
text_fields
arrow_upward
В арсенале современной иммунопрофилактики насчитывается несколько десятков иммунопрофилактических средств.
В настоящее время выделяют два вида вакцин:
- традиционные (первого и второго поколения) и
- вакцины третьего поколения, сконструированные на основе методов биотехнологии.
Вакцины первого и второго поколения
text_fields
text_fields
arrow_upward
Среди вакцин первого и второго поколения различают:
- живые,
- инактивированные (убитые) и
- химические вакцины.
Живые вакцины
text_fields
text_fields
arrow_upward
Для создания живых вакцин используют микроорганизмы (бактерии, вирусы, риккетсии) с ослабленной вирулентностью, возникшей в естественных условиях или искусственно в процессе селекционирования штаммов. Эффективность живой вакцины впервые была показана английским ученым Э.Дженнером (1798), предложившим для иммунизации против натуральной оспы вакцину, содержащую маловирулентный для людей возбудитель коровьей оспы, от латинского слова vасса – корова и произошло название «вакцина». В 1885 г. Л.Пастер предложил против бешенства живую вакцину из ослабленного (аттенуированного) вакцинного штамма. Французские исследователи А.Кальметт и Ш.Герен для ослабления вирулентности длительно культивировали на неблагоприятной для микроба среде туберкулезные микобактерии бычьего типа, которые и применяются для получения живой вакцины БЦЖ.
В России используются как отечественные, так и зарубежные живые аттенуированные вакцины. К ним относятся вакцины против полиомиелита, кори, эпидемического паротита, краснухи, туберкулеза, вошедшие в календарь профилактических прививок.
Применяются также вакцины против туляремии, бруцеллеза, сибирской язвы, чумы, желтой лихорадки, гриппа. Живые вакцины создают напряженный и длительный иммунитет.
Инактивированные вакцины
text_fields
text_fields
arrow_upward
Инактивированные (убитые) вакцины представляют собой препараты, приготовленные с использованием производственных штаммов возбудителей соответствующих инфекций и сохранением корпускулярной структуры микроорганизма. (Штаммы обладают полноценными антигенными свойствами.) Существуют различные методы инактивации, основными требованиями к которым являются надежность инактивации и минимальное повреждающее действие на антигены бактерий и вирусов.
Исторически первым методом инактивации считают нагревание («гретые вакцины»).
Идея «гретых вакцин» принадлежит В.Колле и Р.Пфейфферу. Инактивация микроорганизмов также достигается под действием формалина, формальдегида, фенола, феноксиэтанола, спирта и др.
В календарь прививок России включена вакцинация убитой вакциной против коклюша. В настоящее время в стране применяют (наряду с живой) инактивированную вакцину против полиомиелита.
В практике здравоохранения наряду с живыми также используют убитые вакцины против гриппа, клещевого энцефалита, брюшного тифа, паратифов, бруцеллеза, бешенства, гепатита А, менингококковой инфекции, герпетической инфекции, Ку‑лихорадки, холеры и других инфекций.
Химические вакцины
text_fields
text_fields
arrow_upward
Химические вакцины содержат специфические антигенные компоненты, извлеченные из бактериальных клеток или токсинов различными способами (экстрагирование трихлоруксусной кислотой, гидролиз, ферментативное переваривание).
Наиболее высокий иммуногенный эффект наблюдается при введении антигенных комплексов, полученных из оболочечных структур бактерий, например Vi‑антигена возбудителей брюшного тифа и паратифов, капсульного антигена чумного микроорганизма, антигенов из оболочек возбудителей коклюша, туляремии и др.
Химические вакцины оказывают менее выраженное побочное действие, они ареактогенны, длительно сохраняют свою активность. Среди препаратов этой группы в медицинской практике используют холероген – анатоксин, высокоочищенные антигены менингококков и пневмококков.
Анатоксины
text_fields
text_fields
arrow_upward
Для создания искусственного активного иммунитета против инфекционных болезней, которые вызываются микроорганизмами, продуцирующими экзотоксин, применяют анатоксины.
Анатоксины представляют собой обезвреженные токсины, сохранившие антигенные и иммуногенные свойства. Обезвреживание токсина достигается путем воздействия формалина и длительного выдерживания в термостате при температуре 39–40 °С. Идея обезвреживания токсина формалином принадлежит Г.Рамону (1923), предложившему для иммунизации дифтерийный анатоксин. В настоящее время применяют дифтерийный, столбнячный, ботулинический и стафилококковый анатоксины.
В Японии создана и изучается бесклеточная преципитированная очищенная коклюшная вакцина. Она содержит лимфоцитозстимулирующий фактор и гемагглютинин в виде анатоксинов и обладает существенно более низкой реактогенностью и как минимум такой же эффективностью, как и корпускулярная убитая вакцина против коклюша (которая представляет собой наиболее реактогенную часть широко используемой АКДС‑вакцины).
Вакцины третьего поколения
text_fields
text_fields
arrow_upward
В настоящее время продолжается совершенствование традиционных технологий изготовления вакцин и успешно разрабатываются вакцины с учетом достижений молекулярной биологии и генной инженерии.
Стимулом к разработке и созданию вакцин третьего поколения послужили причины, обусловленные ограниченностью использования традиционных вакцин для профилактики ряда инфекционных заболеваний. Прежде всего это связано с возбудителями, которые плохо культивируются в системах in vitro и in vivo (вирусы гепатита,ВИЧ, возбудители малярии) или обладают выраженной антигенной изменчивостью (грипп).
К вакцинам третьего поколения относятся:
- синтетические вакцины ,
- генно‑инженерные и
- антиидиотипические вакцины .
Искусственные (синтетические) вакцины
text_fields
text_fields
arrow_upward
Искусственные (синтетические) вакцины представляют собой комплекс макромолекул, несущих несколько антигенных детерминант различных микроорганизмов и способных иммунизировать против нескольких инфекций, и полимерный носитель – иммуностимулятор.
Применение синтетических полиэлектролитов в качестве иммуностимулятора позволяет существенно повысить иммуногенный эффект вакцины, в том числе и у лиц, несущих Ir‑гены низкого ответа и Is‑гены сильной супрессии, т.е. в случаях, когда традиционные вакцины неэффективны.
Генно‑инженерные вакцины
text_fields
text_fields
arrow_upward
Генно‑инженерные вакцины разрабатываются на основе антигенов, синтезированных в рекомбинантных бактериальных системах (Е. соli), дрожжах (Саndida) или вирусах (вирус осповакцины). Такого типа вакцины могут оказаться эффективными при иммунопрофилактике вирусного гепатита В, гриппа, герпетической инфекции, малярии, холеры, менингококковой инфекции, оппортунистических инфекций.
Антиидиотипические вакцины
text_fields
text_fields
arrow_upward
Среди инфекций, для борьбы с которыми уже существуют вакцины или планируется применение вакцин нового поколения, прежде всего следует отметить гепатит В (вакцинация введена в соответствии с приказом МЗРФ № 226 от 08.06.96 г. в календарь прививок).
К перспективным вакцинам следует отнести вакцины против пневмококковой инфекции, малярии, ВИЧ‑инфекции, геморрагических лихорадок, острых респираторных вирусных инфекций (аденовирусная, респираторно‑синцитиальная вирусная инфекция), кишечных инфекций (ротавирусная, хеликобактериоз) и др.
Моновакцины и комбинированные вакцины
text_fields
text_fields
arrow_upward
Вакцины могут содержать антигены одного или нескольких возбудителей.
Вакцины, содержащие антигены возбудителя одной инфекции, называются моновакцинами
(холерная, коревая моновакцина).
Широкое применение получили ассоциированные вакцины, состоящие из нескольких антигенов и позволяющие вакцинировать одновременно против нескольких инфекций, ди‑ и тривакцины. К ним относятся адсорбированная коклюшно‑дифтерийно‑столбнячная (АКДС) вакцина, тифо‑паратифозно‑столбнячная вакцина. Используется адсорбированная дифтерийностолбнячная (АДС) дивакцина, которой прививают детей после 6 лет жизни и взрослых (вместо прививки АКДС).
К живым ассоциированным вакцинам относится вакцина против кори, краснухи и паротита (ТТК). Готовится к регистрации комбинированная вакцина ТТК и против ветряной оспы.
Идеология создания комбинированных вакцин заложена в программу Всемирной вакцинной инициативы, конечная цель которой – создание вакцины, которая могла бы защитить от 25–30 инфекций, вводилась бы однократно внутрь в самом раннем возрасте и не вызывала бы побочных явлений.
Открытие метода вакцинации дало старт новой эре борьбы с болезнями.
В состав прививочного материала входят убитые или сильно ослабленные микроорганизмы либо их компоненты (части). Они служат своеобразным муляжом, обучающим иммунную систему давать правильный ответ инфекционным атакам. Вещества, входящие в состав вакцины (прививки), не способны вызвать полноценное заболевание, но могут дать возможность иммунитету запомнить характерные признаки микробов и при встрече с настоящим возбудителем быстро его определить и уничтожить.
Производство вакцин получило массовые масштабы в начале ХХ века, после того как фармацевты научились обезвреживать токсины бактерий. Процесс ослабления потенциальных возбудителей инфекций получил название аттенуации.
Сегодня медицина располагает более, чем 100 видами вакцин от десятков инфекций.
Препараты для иммунизации по основным характеристикам делятся на три основных класса.
- Живые вакцины. Защищают от полиомиелита, кори, краснухи, гриппа, эпидемического паротита, ветряной оспы, туберкулеза, ротавирусной инфекции. Основу препарата составляют ослабленные микроорганизмы - возбудители болезней. Их сил недостаточно для развития значительного недомогания у пациента, но хватает, чтобы выработать адекватный иммунный ответ.
- Инактивированные вакцины. Прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А, менингококковой инфекции и др. В составе мертвые (убитые) бактерии или их фрагменты.
- Анатоксины (токсоиды). Особым образом обработанные токсины бактерий. На их основе делают прививочный материал от коклюша, столбняка, дифтерии.
В последние годы появился еще один вид вакцин - молекулярные. Материалом для них становятся рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии (рекомбининтная вакцина против вирусного гепатита В).
Схемы изготовления некоторых видов вакцин
Живые бактериальные
Схема подходит для вакцины БЦЖ, БЦЖ-М.
Живые противовирусные

Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы.
Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
- куриные эмбрионы;
- перепелиные эмбриональные фибробласты;
- первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков);
- перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293).
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
Инактивированные антибактериальные вакцины
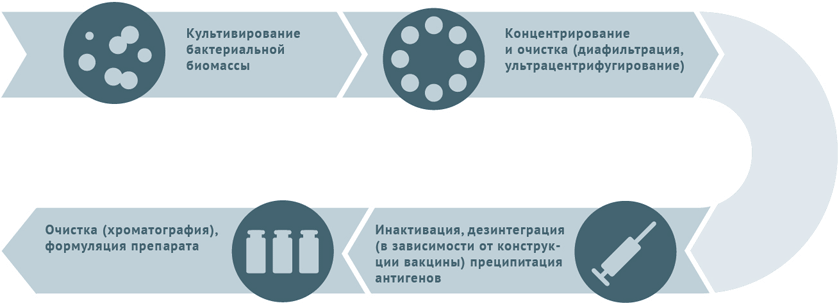
- Культивация и очистка штаммов бактерий.
- Инактивация биомассы.
- Для расщепленных вакцин клетки микробов дезинтегрируют и осаждают антигены с последующим их хроматографическим выделением.
- Для конъюгированных вакцин полученные при предыдущей обработке антигены (как правило, полисахаридные) сближают с белком-носителем (конъюгация).
Инактивированные противовирусные вакцины

- Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться куриные эмбрионы, перепелиные эмбриональные фибробласты, первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков), перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293). Первичная очистка для удаления клеточного дебриса проводится методами ультрацентрифугирования и диафильтрации.
- Для инактивации используются ультрафиолет, формалин, бета-пропиолактон.
- В случае приготовления расщепленных или субъединичных вакцин полупродукт подвергают действию детергента с целью разрушить вирусные частицы, а затем выделяют специфические антигены тонкой хроматографией.
- Человеческий сывороточный альбумин применяется для стабилизации полученного вещества.
- Криопротекторы (в лиофилизатах): сахароза, поливинилпирролидон, желатин.
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
Анатоксины

Для дезактивации вредного воздействия токсинов используют методы:
- химический (обработка спиртом, ацетоном или формальдегидом);
- физический (подогрев).
Схема подходит для производства вакцин против столбняка и дифтерии.
По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека.
Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза.
По материалам: «Наука и жизнь» № 3, 2006, «Вакцины: от Дженнера и Пастера до наших дней», академик РАМН В. В. Зверев, директор НИИ вакцин и сывороток им. И. И. Мечникова РАМН.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму!!! В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска!!!
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Почему на сайте не представлен состав вакцин? Почему до сих пор проводится ежегодная реакция Манту (зачастую не информативна), а не делается анализ по крови, например, квантифероновый тест? Как можно утверждать реакции иммунитета на введенную вакцину, если еще ни кому не известно в принципе, что такое иммунитет и как он работает, особенно если рассматривать каждого отдельно взятого человека?
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Реакция Манту. По Приказу № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерациии» и Санитарным правилам СП 3.1.2.3114-13 "Профилактика туберкулеза", несмотря на наличие новых тестов, детям необходимо ежегодно делать реакцию Манту, но так как этот тест может давать ложноположительные результаты, то при подозрении на тубинфицирование и активную туберкулезную инфекцию проводят Диаскин-тест. Диаскин-тест является высоко чувствительным (эффективным) для выявления активной туберкулезной инфекции (когда идет размножение микобактерий). Однако полностью перейти на Диаскин-тест и не делать реакцию Манту фтизиатры не рекомендуют, так как, он не "улавливает" раннее инфицирование, а это важно, особенно для детей, поскольку профилактика развития локальных форм туберкулеза эффективна именно в раннем периоде инфицирования. Кроме того, инфицирование микобактерией туберкулеза необходимо определять для решения вопроса о ревакцинации БЦЖ. К сожалению, нет ни одного теста, который бы со 100% точностью ответил на вопрос, есть инфицирование микобактерией или заболевание. Квантифероновый тест также выявляет только активные формы туберкулеза. Поэтому при подозрении на инфицирование или заболевание (положительная реакция Манту, контакт с больным, наличие жалоб и пр.) используются комплексные методы (диаскин-тест, квантифероновый тест, рентгенография и др.).
Что касается «иммунитета и как он работает», в настоящее время иммунология - это высокоразвитая наука и многое, в частности, что касается процессов на фоне вакцинации – открыто и хорошо изучено.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании - владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
Что качается фармаконадзора, то у нас в России система фармаконадзора только формируется, но демонстрирует очень высокие темпы развития. Только за 5 лет число зарегистрированных сообщений о нежелательных реакциях на лекарственные средства в подсистему «Фармаконадзор» АИС Росздравнадзора выросло в 159 раз. 17 033 жалобы в 2013 году против 107 в 2008. Для сравнения – в США в год обрабатываются данные около 1 млн случаев. Система фармаконадзора позволяет отслеживать безопасность препаратов, накапливаются статистические данные, на основании которых может измениться инструкция по медицинскому применению препарата, препарат может быть отозван с рынка и т.п. Таким образом, обеспечивается безопасность пациентов.
И по закону «Об обращении лекарственных средств» от 2010 года врачи обязаны сообщать федеральным органам контроля обо всех случаях побочного действия лекарственных средств.
Вакцины (определение, классификация которых рассмотрены в данной статье) представляют собой иммунологические средства, применяемые в качестве активной иммунопрофилактики (иначе - для формирования активной стойкой невосприимчивости организма к данному конкретному возбудителю). По заключению ВОЗ, вакцинация - оптимальный метод профилактики инфекционных патологий. Благодаря высокой эффективности, простоте метода, возможности широкого охвата вакцинируемого населения для массового предупреждения патологий, иммунопрофилактика во многих странах отнесена к разряду государственных приоритетов.
Вакцинация
Вакцинация - это специальные профилактические меры, направленные на защиту ребенка либо взрослого от некоторых патологий полностью либо значительно снижающие их появления при возникновении.
Подобный эффект достигается за счет "обучения" иммунитета. При введении препарата организм (точнее его иммунная система) борется с искусственно введенной инфекцией и "запоминает" ее. При повторной инфекции иммунитет активируется гораздо быстрее и полностью уничтожает чужеродные агенты.
Перечень проводимых мероприятий по вакцинации включает в себя:
- отбор подлежащих вакцинации лиц;
- выбор препарата;
- формирование схемы применения вакцины;
- контроль эффективности;
- терапия (при необходимости) вероятных осложнений и патологических реакций.
Способы вакцинации
- Внутрикожный. Примером может служить БЦЖ. Введение производят в плечо (наружную его треть). Подобный метод применяется также для профилактики туляремии, чумы, бруцеллеза, язвы сибирской, лихорадки Ку.
- Пероральный. Применяется для профилактики полиомиелита и бешенства. На стадиях разработки пероральные средства от гриппа, кори, тифа брюшного, менингококковой инфекции.
- Подкожный. При данном способе не сорбированный препарат вводится в подлопаточную либо плечевую (наружная поверхность на границе средней и верхней третей плеча) область. Преимущества: низкая аллергенность, простота введения, стойкость иммунитета (как местного, так и общего).
- Аэрозольный. Применяется в качестве экстренной иммунизации. Высокоэффективными являются аэрозольные средства против бруцеллеза, гриппа, туляремии, дифтерии, язвы сибирской, коклюша, чумы, краснухи, газовой гангрены, туберкулеза, столбняка, тифа брюшного, ботулизма, дизентерии, паротита В.
- Внутримышечный. Производится в мускулы бедра (в верхнюю передненаружную часть четырехглавой бедренной мышцы). Например, АКДС.

Современная классификация вакцин
Существует несколько подразделений вакцинных препаратов.
1. Классификация средств в соответствии с поколением:
- 1 поколение (корпускулярные вакцины). В свою очередь, делятся на аттенуированные (ослабленные живые) и инактивированные (убитые) средства;
- 2 поколение: субъединичные (химические) и обезвреженные экзотоксины (анатоксины);
- 3 поколение представлено рекомбинантными и рекомбинантными вакцинами от бешенства;
- 4 поколение (еще не включено в практику), представлено плазмидными ДНК, синтетическими пептидами, растительными вакцинами, вакцинами, что содержат продукты ГКГ и антиидиотипическими препаратами.

2. Классификация вакцин (микробиология также делит их на несколько классов) по происхождению. По происхождению вакцины делятся на:
- живые, что изготовлены из живых, но ослабленных микроорганизмов;
- убитые, созданные на основе инактивированных различными способами микроорганизмов;
- вакцины химического происхождения (на базе высокоочищенных антигенов);
- вакцины, что созданы с помощью биотехнологических методик, в свою очередь подразделяются на:
Вакцины синтетические на базе олигосахаридов и олигопептидов;
ДНК-вакцины;
Вакцины генно-инженерные, созданные на базе продуктов, образующихся в результате синтеза рекомбинантных систем.
3. В соответствии с входящими в состав препаратов Аг, существует следующая классификация вакцин (то есть в качестве Аг в вакцинах могут присутствовать):
- целые микробные клетки (инактивированные либо живые);
- отдельные компоненты микробных тел (чаще протективные Аг);
- микробные токсины;
- созданные синтетическим путем Аг микробов;
- Аг, что получены с помощью методик генной инженерии.
В зависимости от способностей вырабатывать нечувствительность к нескольким либо одному агенту:
- моновакцины;
- поливакцины.
Классификация вакцин в соответствие с набором Аг:
- компонентные;
- корпускулярные.
Живые вакцины
Для изготовления подобных вакцин используют ослабленные штаммы инфекционных агентов. Подобные вакцины имеют иммуногенные свойства, однако возникновения симптоматики болезни при иммунизации, как правило, не вызывают.
В результате проникновения живой вакцины в организм формируется стойкий клеточный, секреторный, гуморальный иммунитет.

Плюсы и минусы
Преимущества (классификация, применение рассмотрены в этой статье):
- необходима минимальная дозировка;
- возможность разнообразных способов вакцинации;
- быстрое вырабатывание иммунитета;
- высокая эффективность;
- низкая цена;
- иммуногенность максимально естественная;
- в составе отсутствуют консерванты;
- под воздействием таких вакцин активируются все типы иммунитета.
Отрицательные стороны:
- в случае наличия у пациента ослабленного иммунитета при введении живой вакцины возможно развитие болезни;
- вакцины такого типа крайне чувствительны к перепадам температур, а потому при введении "испорченной" живой вакцины развиваются негативные реакции либо вакцина полностью теряет свои свойства;
- невозможность комбинирования подобных вакцин с другими вакцинными препаратами, ввиду развития побочных реакций либо потери терапевтической эффективности.
Классификация живых вакцин
Выделяют следующие типы живых вакцин:
- Аттенуированные (ослабленные) вакцинные препараты. Их производят из штаммов, что имеют сниженную патогенность, но выраженную иммуногенность. При введении вакцинного штамма в организме развивается подобие инфекционного процесса: инфекционные агенты размножаются, тем самым вызывая формирование иммунных реакций. Среди подобных вакцин наиболее известны препараты для профилактики тифа брюшного, язвы сибирской, Ку-лихорадки и бруцеллеза. Но все же основная часть живых вакцин - противовирусные препараты от аденовирусных инфекций, желтой лихорадки, Сэйбина (против полиомиелита), краснухи, кори, гриппа;
- Вакцины дивергентные. Их изготавливают на базе родственных возбудителей инфекционных патологий штаммов. Их антигены провоцируют возникновение иммунного ответа, перекрестно направленного на антигены возбудителя. Примером подобных вакцин является вакцина-профилактика против оспы натуральной, что изготовлена на базе вируса оспы коровьей и БЦЖ, на базе микобактерий, вызывающих бычий туберкулез.

Вакцины от гриппа
В качестве наиболее эффективной профилактики гриппа применяются вакцины. Они представляют собой биологические препараты, что обеспечивают возникновение краткосрочной устойчивости к вирусам гриппа.
Показаниями для подобной вакцинации являются:
- возраст 60 лет и старше;
- бронхолегочные хронические либо сердечно-сосудистые патологии;
- беременность (2-3 триместры);
- персонал амбулаторий и стационаров;
- лица, постоянно пребывающие в закрытых коллективах (тюрьмы, общежития, дома престарелых и так далее);
- пациенты, находящиеся на стационарном либо амбулаторном лечении, что имеют гемоглабинопатии, иммуносупрессии, патологии печени, почек и метаболические расстройства.

Разновидности
Классификация вакцин от гриппа включает в себя следующие группы:
- Вакцины живые;
- Вакцины инактивированные:
- вакцины цельновирионные. Включают неразрушенные высокоочищенные инактивированные вирионы;
- ращепленные (сплит-вакцины). Например: "Флюарикс", "Бегривак", "Ваксигрип". Созданы на базе разрушенных гриппозных вирионов (всех белков вируса);

- вакцины субъединичные ("Агриппал", "Гриппол", "Инфлювак") имеют в составе два вирусных поверхностных белка, нейраминидазы и гемагглютинина, обеспечивающие индукцию иммунного ответа при гриппе. Иные белки вириона, а также куриного эмбриона отсутствуют, так как устраняются во время очистки.




