Підгострий інфекційний ендокардит аортального клапана. Фізичне обстеження хворого на інфекційний ендокардит. Типові збудники ІЕ
Інфекційний ендокардит (ІЕ) – це інфекційне поліпозно-виразкове запалення ендокарда, що супроводжується утворенням вегетацій на клапанах або підклапанних структурах, їх деструкцією, порушенням функції та формуванням недостатності клапана. Найчастіше патогенні мікроорганізми або гриби вражають раніше змінені клапани та підклапані структури, у тому числі у хворих з ревматичними вадами серця, дегенеративними змінами клапанів, ПМК, штучними клапанами тощо. Це так званий вторинний інфекційний ендокардит. В інших випадках інфекційне ураження ендокарда розвивається на тлі незмінених клапанів (первинний інфекційний ендокардит). В останні роки частота первинного інфекційного ендокардиту зросла до 41-54% від усіх випадків захворювання. Розрізняють також гострий і підгострий перебіг інфекційного ендокардиту. Досить поширена в минулому затяжна течія ендокардиту в даний час є великою рідкістю. Найчастіше уражаються мітральний та аортальний клапани, рідше – трикуспідальний та клапан легеневої артерії. Поразка ендокарда правих відділів серця найхарактерніше ін'єкційних наркоманів. Щорічна захворюваність на інфекційний ендокардит становить 38 випадків на 100 тисяч населення (М.А. Гуревич, 2001), причому частіше хворіють особи працездатного віку (20–50 років). В останні роки повсюдно відзначають зростання захворюваності на інфекційний ендокардит, що пов'язують із широким використанням інвазивної інструментальної техніки, більш частими оперативними втручаннями на серце, зростанням наркоманії та числа осіб з імунодефіцитними станами. Летальність при інфекційному ендокардиті досі залишається на рівні 24-30%, досягаючи в осіб похилого та старечого віку 34-44% (О.М. Буткевич, Т.Л. Виноградова, 1993). Ці дані наголошують на складності своєчасної діагностики та лікування даного захворювання.
Етіологія
Течія інфекційного ендокардиту характеризується надзвичайно широким спектром збудників, що викликають захворювання. Це бактерії, гриби, віруси, рикетсії, хламідії, мікоплазма та ін. Найчастіше причиною захворювання є стрептококи, на долю яких припадає до 60-80% всіх випадків інфекційного ендокардиту. Причому найбільш поширеним збудником з цієї мікробної групи (30-40%) є зелений стрептокок (Streptococcus viridans), який зазвичай асоціюється з підгострим перебігом захворювання. Важливо пам'ятати, що факторами, що сприяють його активації, є маніпуляції в ротовій порожнині, хірургічні втручання, тонзиліти, фарингіти, синусити і так званий «оральний сепсис», що виникає після екстракції зубів.
Збудники захворювання - Стрептококи: Streptococcus viridans (зеляний) Enterococcus, Стафілококи: St. aureus (золотистий), грамнегативна аеробна паличка, анаероби, гриби, полімікробна інфекція.
Ентерококові інфекційні ендокардити, частота яких за останні 20 років значно збільшилася, характеризуються злоякісним перебігом та стійкістю до більшості широко використовуваних антибіотиків. Ентерококові ендокардити зустрічаються у хворих, які перенесли порожнинні операції на черевній порожнині або гінекологічні операції. На другому місці за значимістю в етіології інфекційного ендокардиту (10-27%) стоїть золотистий стафілокок (St. aureus), інвазія якого настає на тлі хірургічних і кардіохірургічних втручань, у тому числі при проведенні інвазивних методів дослідження серцево-судинної системи. , абсцесів різної локалізації, наркоманії Інфекційний ендокардит, викликаний золотистим стафілококом, відрізняється гострим перебігом захворювання та частим ураженням інтактних клапанів. В останні роки зростає частота інфекційних ендокардитів, що викликаються грамнегативною мікрофлорою (кишкова, синьогнійна палички, мікроорганізми групи НАСЕК). Це пов'язано, перш за все, зі збільшенням числа ін'єкційних наркоманів, хворих, які страждають на хронічний алкоголізм і психічні захворювання. У цих випадках захворювання, як правило, протікає з важким ураженням ендокарда, що не піддається лікуванню антибіотиками, а також часті артеріальні тромбоемболії. У зв'язку із зростаючим вживанням наркотиків, частотою імунодепресивних станів, у тому числі спричинених тривалим вживанням цитостатиків, зростає значення полімікробної етіології інфекційного ендокардиту. У цих випадках захворювання відрізняється бурхливим початком, багатоклапанним ураженням серця, частим залученням до патологічного процесу міокарда та швидким розвитком серцевої недостатності. Певна етіологічна роль приділяється також грибам, рикетсіям, хламідіям, вірусам, мікоплазмі та іншим збудникам. На жаль, у реальній клінічній практиці далеко не завжди вдається виділити збудника інфекційного ендокардиту з крові, що пов'язано, перш за все, з призначенням антибіотиків до дослідження крові на стерильність та з використанням у лабораторіях малочутливих поживних середовищ (Є.Є. Гогін, В.П. .Тюрін). Тому приблизно у 20–40% хворих на етіологію захворювання залишається невідомою.
Патогенез
За сучасними уявленнями інфекційний ендокардит розвивається внаслідок складної взаємодії трьох основних факторів: бактеріємії; ушкодження ендотелію; ослаблення резистентності організму Бактеріємія – це циркуляція тих чи інших інфекційних агентів у кров'яному руслі. Джерелом бактеріємії можуть бути: різноманітні осередки хронічної інфекції в організмі (тонзиліти, гайморити, каріозні зуби, отит, остеомієліт, фурункульоз, проктит та ін.); будь-які оперативні втручання на органах черевної порожнини, сечостатевих органах, серці, судинах і навіть екстракція зубів; інвазивні дослідження внутрішніх органів, у тому числі катетеризація сечового міхура, бронхоскопія, гастродуоденоскопія, колоноскопія, будь-які маніпуляції в ротовій порожнині, іригоскопія та ін; недотримання стерильності при парентеральних ін'єкціях (наприклад, наркомани). Слід пам'ятати, що навіть звичайний щоденний туалет ротової порожнини може призвести до короткочасної бактеріємії. Таким чином, бактеріємія – це досить часте явище, яке зустрічається у житті кожної людини. Однак для того, щоб циркулюючі в крові інфекційні агенти призвели до виникнення інфекційного ендокардиту, необхідно дотримання двох інших обов'язкових умов.
Пошкодження ендотелію. При вторинному інфекційному ендокардиті, що розвивається на тлі вже сформованого набутого або вродженого пороку серця, пролапсу мітрального або трикуспідального клапана та інших захворювань клапанного апарату, практично завжди має місце більш-менш виражене ушкодження ендотелію. За наявності клапанної патології ризик трансформації бактеріємії в інфекційний ендокардит досягає 90% (М.А. Гуревич із співавт., 2001). За наявності вихідно незмінених клапанів (первинний інфекційний ендокардит) істотне значення в пошкодженні ендотелію набувають гемодинамічні порушення та метаболічні розлади, характерні, наприклад, для хворих на АГ, ІХС, ГКМП та осіб похилого та старечого віку. Має значення, наприклад, тривалий вплив на ендокард незмінених клапанів високошвидкісних та турбулентних потоків крові. Недарма найчастіше інфекційний ендокардит розвивається на стулках аортального клапана, які зазнають впливу високошвидкісних потоків крові. Будь-яка зміна поверхні ендокарда призводить до адгезії (прилипання) тромбоцитів, їх агрегації та запускає процес місцевої коагуляції та веде до утворення на поверхні пошкодженого ендотелію тромбоцитарних пристінкових мікротромбів. Розвивається так званий небактеріальний ендокардит. Якщо одночасно присутня бактеріємія, мікроорганізми з русла крові адгезують і колонізують мікротромби, що утворилися. Зверху їх прикриває нова порція тромбоцитів і фібрину, які захищають мікроорганізми від дії фагоцитів та інших факторів антиінфекційного захисту організму. В результаті на поверхні формуються великі утворення, схожі на поліпи, що складаються з тромбоцитів, мікробів та фібрину, які отримали назву вегетації. Мікроорганізми у таких вегетаціях отримують ідеальні умови для свого розмноження та життєдіяльності. Ослаблення резистентності організму є другою необхідною умовою розвитку інфекційного вогнища у серці на тлі бактеріємії. Зміни реактивності організму відбуваються під впливом перевтоми, переохолодження, тривалих поточних захворювань внутрішніх органів, інших несприятливих факторів навколишнього середовища. При цьому вирішальне значення мають зміни імунного статусу. Існування вогнищ інфекції в серці супроводжується кількома найважливішими наслідками:
1. Деструкція стулок клапана та підклапанних структур, відрив сухожильних ниток, прорив стулок клапана, що закономірно призводить до розвитку недостатності клапана.
2. Імунологічні зміни у вигляді порушень клітинного та гуморального імунітету та неспецифічної системи захисту (М.А. Гуревич із співавт.): · пригнічення Т-системи лімфоцитів та гіперактивація В-системи (високі титри IgМ та IgG); · Високі титри аутоантитіл (кріоглобулінів, ревматоїдного фактора, антиміокардіальних антитіл та ін); · Зниження змісту комплементу; · Утворення циркулюючих імунних комплексів (ЦВК).
3. Численні імунопатологічні реакції у внутрішніх органах, пов'язані, зокрема, з відкладенням імуноглобулінів та ЦВК на базальних мембранах та розвитком: · гломерулонефриту; · Міокардиту; · артриту; · васкуліту і т.п.
4. Виникнення тромбоемболій в артеріальному судинному руслі легень, головного мозку, кишківника, селезінки та інших органів. Поєднання цих патологічних змін визначає клінічну картину інфекційного ендокардиту.
Основними патологічними процесами, що визначають клінічну картину інфекційного ендокардиту, є:
1. Освіта на стулках клапанів та підклапанних структурах вегетацій, що ведуть до їх деструкції та виникнення недостатності клапана.
2. Імунопатологічні реакції, пов'язані з високими титрами аутоантитіл, циркулюючих імунних комплексів та іншими порушеннями, які можуть супроводжуватися розвитком міокардиту, гломерулонефриту, артритів, васкуліту тощо.
3. Порушення всіх ланок клітинного, гуморального імунітету та неспецифічного захисту організму, що різко знижує його резистентність.
4. Тромбоемболічні ускладнення.
клінічна картина
Сучасний клінічний перебіг інфекційного ендокардиту характеризується: значним переважанням підгострих форм ендокардиту; · Зростанням числа атипових варіантів перебігу захворювання зі стертою клінічною симптоматикою; · Переважанням імунопатологічних проявів (васкуліт, міокардит, гломерулонефрит), іноді виступають на перший план у клінічній картині захворювання. Більшість дослідників заперечують існування особливої хронічної (рецидивної) форми інфекційного ендокардиту, оскільки рецидиви захворювання – це, як правило, лише результат неадекватного лікування хворих на підгострий інфекційний ендокардит. Клінічна картина інфекційного ендокардиту відрізняється великою різноманітністю симптомів. Окрім типових клінічних проявів, ендокардит може протікати атипово, під маскою інших захворювань, зумовлених імунопатологічним ураженням органів або тромбоемболічними ускладненнями: гломерулонефриту, інфаркту нирки, геморагічного васкуліту, стенокардії або ІМ, інфаркту легені, остр. буд.
Скарги
Гарячка та інтоксикація – це найбільш ранні та постійні симптоми інфекційного ендокардиту, які спостерігається майже у всіх хворих. Характер підвищення температури тіла може бути найрізноманітнішим. При підгострому ендокардиті хвороба частіше починається як би поволі, з субфебрильної температури, нездужання, головного болю, загальної слабкості, швидкої стомлюваності, зниження апетиту, схуднення. Субфебрильна температура супроводжується позначенням та пітливістю. У цей період кардіальні скарги, як правило, відсутні, за винятком стійкої синусової тахікардії, яку часто неправильно пов'язують із підвищеною температурою тіла. Сама лихоманка та супутні їй симптоми інтоксикації нерідко розцінюються як прояв туберкульозної інтоксикації, хронічного тонзиліту, хронічного бронхіту, вірусної інфекції тощо. Через кілька тижнів (до 4-8 тижнів) формується більш менш типова клінічна картина. Встановлюється неправильна лихоманка типу, що ремітує (рідше гектична або постійна). Температура тіла підвищується зазвичай до 38-39 ° С і супроводжується вираженими ознобами. Іноді підвищення температури змінюються короткими періодами її зниження до субфебрильних або нормальних цифр. При цьому виділяється рясний липкий піт із неприємним запахом. Кардіальні симптоми зазвичай з'являються пізніше, при формуванні аортального або мітрального пороку серця або розвитку міокардиту. На тлі наростаючої інтоксикації та підвищення температури тіла можуть з'являтися та поступово прогресувати наступні симптоми: задишка при невеликому фізичному навантаженні або у спокої; · Болі в ділянці серця, частіше тривалі, помірної інтенсивності; у більш поодиноких випадках болі набувають гострого характеру і нагадують напад стенокардії; · стійка синусова тахікардія, яка залежить від ступеня підвищення температури тіла. Пізніше може з'являтися розгорнута клінічна картина лівошлуночкової недостатності.
Інші скарги. Слід пам'ятати, що інфекційний ендокардит, який є поліорганним захворюванням, може маніфестувати симптомами, зумовленими поразкою як серця, а й інших органів прокуратури та систем. У зв'язку з цим на перший план можуть виступати такі симптоми: набряки під очима, кров у сечі, головні болі, болі в ділянці нирок, порушення сечовипускання (симптоми гломерулонефриту або інфаркту нирки); · Інтенсивні головні болі, запаморочення, нудота, блювання, загальномозкові та осередкові неврологічні симптоми (цереброваскуліт або тромбоемболія мозкових судин з розвитком ішемічного інсульту); · різкі болі в лівому підребер'ї (інфаркт селезінки); · Висипання на шкірі за типом геморагічного васкуліту; · Клінічні прояви інфарктної пневмонії; · Раптова втрата зору; · Болі в суглобах та ін.
Фізичне дослідження
Огляд
При типовому класичному перебігу інфекційного ендокардиту загальний огляд дозволяє виявити численні неспецифічні симптоми:
1. Блідість шкірних покривів із сірувато-жовтим відтінком (колір «кава з молоком»). Блідість шкіри пояснюється, в основному, характерною для інфекційного ендокардиту анемією, а жовтяничний відтінок шкіри – залученням до патологічного процесу печінки та гемолізу еритроцитів.
2. Схуднення дуже характерне для хворих на інфекційний ендокардит. Іноді воно розвивається дуже швидко протягом кількох тижнів.
3. Зміни кінцевих фаланг пальців у вигляді «барабанних паличок» і нігтів на кшталт «годинного скла», що виявляються іноді при порівняно тривалому перебігу захворювання (близько 2–3 міс.).
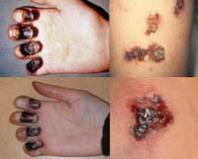
4. Периферичні симптоми, зумовлені васкулітом або емболією: · На шкірі можуть з'являтися петехіальні геморагічні висипи. Вони мають невеликі розміри, не бліднуть при натисканні, безболісні при пальпації. Нерідко петехії локалізуються на передній верхній поверхні грудної клітки, ногах. З часом петехії набувають коричневого відтінку і зникають. · Іноді петехіальні геморагії локалізуються на перехідній складці кон'юнктиви нижньої повіки – плями Лукіна або на слизових оболонках порожнини рота. У центрі дрібних крововиливів у кон'юнктиву та слизові оболонки є характерна зона збліднення. · Плями Рота – аналогічні плямам Лукіна дрібні крововиливи в сітківку ока, в центрі також мають зону збліднення, які виявляються при спеціальному дослідженні очного дна. Лінійні геморагії під нігтями. · Вузлики Ослера - хворобливі червоні напружені утворення розміром з горошину, що розташовуються в шкірі та підшкірній клітковині на долонях, пальцях, підошвах. Вузлики Ослера є невеликі запальні інфільтрати, обумовлені тромбоваскулітом або емболією в дрібні судини. З'явившись у шкірі чи підшкірній клітковині, вони досить швидко зникають. · Позитивна проба Румпеля-Лееде-Кончаловського, яка свідчить про підвищену ламкість мікросудин, що нерідко може бути пов'язане з вторинним пошкодженням судинної стінки при васкулітах та/або тромбоцитопатії (зниження функції кров'яних пластинок). Проба проводиться так: манжета для вимірювання АТ накладається на плече, в ній створюється постійний тиск, що дорівнює 100 мм рт. ст. За 5 хвилин оцінюють результати проби. За відсутності порушень судинно-тромбоцитарного гемостазу нижче манжети з'являється лише невелика кількість петехіальних (дрібноточкових) крововиливів (менше 10 петехій у зоні, обмеженою колом діаметром 5 см). При підвищенні проникності судин або тромбоцитопенії кількість петель в цій зоні перевищує 10 (позитивна проба). Слід пам'ятати, що ці периферичні симптоми інфекційного ендокардиту в останні роки виявляються досить рідко.
5. Ознаки серцевої недостатності, що розвивається внаслідок формування аортальної, мітральної або трикуспідальної недостатності та міокардиту (див. глави 2, 8 та 11): положення ортопное, ціаноз, вологі застійні хрипи в легенях, набряки на ногах, набухання шийних вен, гепат 6. Інші зовнішні прояви хвороби, зумовлені імунною поразкою внутрішніх органів, тромбоемболіями, а також розвитком септичних вогнищ у внутрішніх органах, наприклад: · Порушення свідомості, паралічі, парези та інші загальномозкові та вогнищеві неврологічні симптоми, що є ознаками церебральних ускладнень ( що розвивається внаслідок тромбоемболії мозкових судин, внутрішньомозкових гематом, абсцесу мозку, менінгіту тощо); · ознаки тромбоемболії легеневої артерії (ТЕЛА), що нерідко виявляються при ураженні трикуспідального клапана (особливо часто у наркоманів) - задишка, ядуха, біль за грудиною, ціаноз та ін; · ознаки тромбоемболії та септичного ураження селезінки – спленомегалія, болючість у лівому підребер'ї; · Об'єктивні ознаки гострого асиметричного артриту дрібних суглобів кистей рук, стоп.
Пальпація та перкусія серця
Провідними в клінічній картині інфекційного ендокардиту, поряд з лихоманкою та симптомами інтоксикації, є серцеві прояви захворювання, зумовлені формуванням вади серця, міокардитом та (іноді) ураженням коронарних судин (емболії, васкуліт). При гострому перебігу інфекційного ендокардиту, раптовому розриві сухожильних ниток мітрального або трикуспідального клапанів розвивається гостра лівошлуночкова або правошлуночкова недостатність, ознаки яких докладно описані в розділах 6 і 13. Найчастіше спостерігається ураження аортального клапана 5 (у 15-40% хворих). Комбіноване ураження аортального та мітрального клапанів виявляється у 13% випадків (М.А. Гуревич із співавт., 2001). Ізольована недостатність тристулкового клапана в цілому зустрічається не так часто (в 1-5% випадків), хоча у наркоманів переважає саме ця локалізація ураження (у 45-50% хворих). Дані пальпації та перкусії серця визначаються локалізацією інфекційного ураження (аортальний, мітральний, трикуспідальний клапани), а також наявністю супутньої патології, на тлі якої розвинувся інфекційний ендокардит. У більшості випадків спостерігаються ознаки розширення ЛШ та його гіпертрофії: зміщення вліво верхівкового поштовху та лівої межі відносної тупості серця, розлитої та посиленої верхівковий поштовх.
Аускультація серця
Аускультативні ознаки пороку серця, що формується, зазвичай починають проявлятися через 2-3 місяці гарячкового періоду. При ураженні аортального клапана поступово починають слабшати І та ІІ тони серця. У II міжребер'ї праворуч від грудини, а також у точці Боткіна з'являється тихий діастолічний шум, що починається відразу за II тоном. Шум має характер decrescendo і проводиться на верхівку серця. При ураженні мітрального клапана відбувається поступове ослаблення I тону серця і з'являється грубий шум систоли на верхівці, що проводиться в ліву пахву. Поразка тристулкового клапана характеризується появою систолічного шуму трикуспідальної недостатності, максимум якого локалізується в V міжребер'ї зліва від грудини. Нерідко виявляють симптом Ріверо-Корвалло (див. Розділ 8). Артеріальний пульс та АТ Важливо завжди зіставляти аускультативні дані з дослідженням властивостей артеріального пульсу та змінами АТ. При формуванні аортальної недостатності поява діастолічного шуму зазвичай асоціюється зі змінами пульсу типу pulsus celer, altus et magnus, а також зі зниженням діастолічного АТ і тенденцією до збільшення систолічного АТ. При мітральній недостатності є слабко виражена тенденція до зменшення систолічного та пульсового артеріального тиску. Органи черевної порожнини Спленомегалія - одна з частих ознак інфекційного ендокардиту, який виявляється у всіх випадках захворювання. Спленомегалія асоціюється з генералізованою інфекцією, наявністю абсцесів та інфарктів селезінки.
Лабораторні та інструментальні дослідження
Загальний та біохімічний аналіз крові
У типових випадках захворювання в аналізах крові виявляють характерну тріаду симптомів: анемію, лейкоцитоз та збільшення ШОЕ. · Анемія, частіше нормохромного типу, виявляється приблизно у хворих, особливо при первинному інфекційному ендокардиті. Анемія обумовлена головним чином пригніченням кісткового мозку. · Збільшення ШОЕ, що у ряді випадків досягає 50-70 мм/год, виявляють майже у всіх хворих на інфекційний ендокардит. · Лейкоцитоз зі зсувом лейкоцитарної формули крові вліво також дуже характерний для інфекційного ендокардиту. Виражений гіперлейкоцитоз зазвичай свідчить про приєднання гнійно-септичних ускладнень. У той самий час в деяких хворих число лейкоцитів може бути нормальним, а окремих випадках можлива лейкопенія.
У біохімічному аналізі крові, як правило, визначається виражена диспротеїнемія, обумовлена зниженням альбумінів та збільшенням вмісту g-глобулінів та частково a2-глобулінів. Характерною є також поява С-реактивного протеїну, підвищення вмісту фібриногену, серомукоїду, позитивні осадові проби (формолова, сулемова). У половини хворих на підгострий інфекційний ендокардит виявляють ревматоїдний фактор, у 70–75% хворих – підвищені титри ЦВК, високий рівень С3 та С4 компонентів комплементу.
Посіви крові на стерильність
Результати мікробіологічного дослідження крові є вирішальними у підтвердженні діагнозу інфекційного ендокардиту та виборі адекватної антибактеріальної терапії. Для отримання достовірних результатів, насамперед, необхідний правильний забір крові, який передбачає дотримання наступних принципів: · Забір крові повинен проводитися до початку антибактеріальної терапії або (якщо дозволяє стан хворого) після короткочасного скасування антибіотиків; · Забір крові здійснюють з дотриманням правил асептики та антисептики тільки шляхом пункції вени або артерії та з використанням спеціальних систем; · Отриманий зразок крові повинен бути негайно доставлений до лабораторії. Техніка забору крові. При проведенні забору крові для мікробіологічного дослідження слід передусім уникати контамінації звичайною шкірною флорою. З цією метою: · В області пункції судини проводиться дворазова обробка поля антисептиком (2%) розчином йоду, 70% спиртом або іншим антисептиком); обробка шкіри проводиться круговими рухами від центру до периферії; · пальпувати вену у місці пункції слід лише у стерильних рукавичках; необхідно уникати повторного торкання голки шкіри; · для забору крові використовують стерильні шприци об'ємом 10-20 мл або спеціальні пристрої (вакуумні флакони); · З вени беруть 5-10 мл венозної крові в 2 флакони з живильними середовищами і негайно відправляють їх до лабораторії. При гострому інфекційному ендокардиті, коли слід негайно розпочинати антибактеріальну терапію, кров беруть три рази з інтервалом 30 хв. При підгострому інфекційному ендокардиті також проводиться триразовий забір крові протягом 24 годин. Якщо протягом 48-72 годин не отримано зростання флори, рекомендується провести посів ще 2-3 рази.
Електрокардіографія
Зміни ЕКГ при інфекційному ендокардиті неспецифічні. У разі виникнення міокардиту (дифузного або осередкового) можуть виявлятися ознаки АВ-блокади, згладженість або інверсія зубця Т, депресія сегмента RS–Т. Тромбоемболія в коронарні артерії супроводжується характерними ЕКГ-ознаками ІМ (патологічний зубець Q, зміни сегмента RS-Т та ін.)
Ехокардіографія
Ехокардіографічне дослідження клапанного апарату при інфекційному ендокардиті має важливе практичне значення, оскільки у багатьох випадках воно дозволяє виявити прямі ознаки цього захворювання – вегетації на клапанах, якщо їх розміри перевищують 2–3 мм. Найбільшою інформативністю (близько 70-80%) в даному випадку має М-модальне дослідження. Відрізняючись вищою роздільною здатністю, воно дозволяє виявити низькоамплітудні високочастотні систолічні вібрації, пов'язані з пошкодженням стулок клапанів. Вегетації виявляються у вигляді безлічі додаткових ехосигналів, що хіба що «розмивають» зображення рухомих стулок клапана («кудлаті» стулки) Рухливі вегетації мають зазвичай дещо витягнуту форму. Одним своїм кінцем вони прикріплюються до стулок, а інший кінець вільно переміщається зі струмом крові, як би незалежно від руху самих стулок. Наприклад, при ураженні тристулкового клапана вегетації то спливають у порожнини ПП (у систолу), то з'являються у порожнині ПЗ (у діастолу). Нерухливі вегетації є невеликими потовщеннями на стулках клапана, які відносно міцно пов'язані з ними і повністю повторюють рухи стулок. Одним із важких ускладнень інфекційного ендокардиту є розрив сухожильних ниток мітрального клапана, що спричиняє патологічний рух відповідної стулки. Розрив хорд задньої чи передньої стулки супроводжується хаотичними великоамплітудними коливаннями стулок та систолічним пролабуванням їх у порожнину ЛП. При двомірній ехокардіографії іноді можна візуалізувати безпосередньо розірвані хорди, що вільно переміщаються в порожнині ЛШ.
Критерії діагностики інфекційного ендокардиту
Діагноз інфекційного ендокардиту ґрунтується на виявленні кількох провідних ознак: лихоманка вище 38°C; · Відносно швидке формування недостатності аортального, мітрального або трикуспідального клапанів; · Наявність супутніх імунних уражень (гломерулонефрит, міокардит, вузлики Ослера, геморагії, плями Лукіна та ін); · ехокардіографічне виявлення вегетацій на стулках клапанів або ознаки «нової» вади серця; · Позитивні результати посіву крові на стерильність; · анемія, лейкоцитоз з нейтрофілозом, збільшення ШОЕ; · Збільшення селезінки та ін. Діагностичне значення кожного з перелічених ознак неоднаково. Тому для правильної та своєчасної діагностики інфекційного ендокардиту необхідний аналіз усієї клінічної картини захворювання, анамнестичних даних, результатів лабораторних та інструментальних методів дослідження. У минулому класичними ознаками інфекційного ендокардиту вважалася тріада симптомів: пропасниця, анемія, шум. В даний час найбільшого поширення в клінічній практиці набули так звані Duke-критерії діагностики інфекційного ендокардиту, що відображають сучасні можливості діагностики цього захворювання.
Duke-критерії діагностики інфекційного ендокардиту (у модифікації)
Великі критерії
1. Позитивні результати посіву крові А. Наявність у двох окремих пробах крові одного з типових збудників інфекційного ендокардиту: · S. viridans · S. bovis · Групи HACEK · S. aureus · Ентерококи Б. Стійка бактеріємія (незалежно від виявленого збудника), що визначається : · або у двох і більше пробах крові, взятих з інтервалом 12 год, · або у трьох і більше пробах крові, взятих з інтервалом не менше 1 год між першою та останньою пробами
2. Ехокардіографічні ознаки ураження ендокарда А. ЕхоКГ-зміни, характерні для інфекційного ендокардиту: · рухливі вегетації · абсцес фіброзного кільця · нове пошкодження штучного клапана Б. Розвиток недостатності клапана (за даними ЕхоКГ)
Малі критерії
1. Наявність захворювання серця, що привертає до розвитку інфекційного ендокардиту, або внутрішньовенне введення наркотиків
2. Гарячка вище 38 ° С
3. Судинні ускладнення (емболії великих артерій, септичний інфаркт легені, мікотичні аневризми, внутрішньочерепний крововилив, крововилив у кон'юнктиву)
4. Імунні прояви (гломерулонефрит, вузлики Ослера, плями Рота, ревматоїдний фактор)
5. Мікробіологічні дані (позитивні результати посіву крові, що не відповідають основному критерію, або серологічні ознаки активної інфекції мікроорганізмом, здатним викликати інфекційний ендокардит)
6. Ехокардіографічні дані (що відповідають діагнозу інфекційного ендокардиту, але не відповідають основному критерію) Діагноз інфекційного ендокардиту вважається встановленим, якщо присутні: · 2 великі критерії або · 1 великий та 3 малих критерії або · 5 малих критеріїв.
Лікування
Лікування хворих на інфекційний ендокардит проводиться в стаціонарі з дотриманням наступних основних принципів (М.А. Гуревич зі співавт.):
1. Лікування має бути етіотропним, тобто. спрямованим на конкретного збудника.
2. Для лікування слід застосовувати тільки такі антибактеріальні препарати, які мають бактерицидну дію.
3. Терапія інфекційного ендокардиту повинна бути безперервною та тривалою: · при стрептококовій інфекції – не менше 4-х тижнів; · При стафілококовій інфекції - не менше 6 тижнів; · При грамнегативної флори - не менше 8 тижнів.
4. Лікування має передбачати створення високої концентрації антибіотиків у судинному руслі та вегетаціях (переважно внутрішньовенне краплинне введення антибіотиків).
5. Критеріями припинення лікування антибіотиками слід вважати поєднання кількох ефектів: повна нормалізація температури тіла; · Нормалізація лабораторних показників (зникнення лейкоцитозу, нейтрофілозу, анемії, чітка тенденція до зниження ШОЕ); · Негативні результати бактеріального дослідження крові; · Зникнення клінічних проявів активності захворювання.
6. При наростанні ознак імунопатологічних реакцій (гломерулонефрит, артрити, міокардит, васкуліт) доцільно застосування: · глюкокортикоїдів (преднізолон не більше 15-20 мг на добу); · Антиагрегантів; · Гіперімунної плазми; · імуноглобуліну людини; · Плазмаферезу та ін.
7. При неефективності консервативного лікування протягом 4 тижнів та/або наявності інших показань (див. нижче) показано хірургічне лікування.
Антибактеріальна терапія
Незважаючи на створення в останні роки великої кількості високоефективних антибіотиків та хіміопрепаратів, лікування інфекційного ендокардиту залишається надзвичайно складним завданням. Це обумовлено збільшенням частоти висіву високовірулентних штамів збудників (стафілокок, синьогнійна паличка, грамнегативні мікроорганізми групи НАСЕК), резистентних до антибактеріальної терапії, зниженням імунологічної резистентності більшості хворих, збільшенням числа хворих похилого та старечого віку та іншими. Крім того, ефект антибактеріальної терапії багато в чому визначається тим, наскільки концентрація антибіотиків, що створюється в крові, достатня для того, щоб впливати на збудника, що локалізується в глибині вогнища запалення (вегетацій) і оточеного тромбін-фібриновим «захисним» згустком. До найчастіше використовуваних для лікування інфекційного ендокардиту антибіотиків з бактерицидною дією відносяться: · Інгібітори синтезу клітинної стінки бактерій – b-лактами (пеніциліни, цефалоспорини, карбопенеми); · Інгібітори синтезу білка (аміноглікозиди, рифампіцин); · Інгібітори синтезу нуклеїнових кислот (фторхінолони).
Схеми антибактеріальної терапії хворих на інфекційний ендокардит
(Антибіотики, Дози та кратність введення, Тривалість лікування)
Пеніцилінчутливі стрептококи (S. viridans, S. bovis, S. pneumoniae, S. pyogenes та ін.) 1. Бензилпеніцилін 2-4 млн ОД кожні 4 год 4 тижні 2. Цефтріаксон 2 г внутрішньовенно 1 раз на добу 4 тижні 3. + + Гентаміцин 2–4 млн ОД кожні 4 год 1 мг/кг кожні 12 год 2 тижні 4. Цефтріаксон + + Гентаміцин 2 г внутрішньовенно 1 раз на добу 1 мг/кг кожні 12 год 2 тижні 5. Ванкоміцин 15 мг/к 12 год 4 тижні
Відносно пеніцилінстійкі стрептококи 1. Бензилпеніцилін + + Гентаміцин 4 млн ОД кожні 4 год 1 мг/кг кожні 12 год 4-6 тижнів 2. Цефтріаксон + + Гентаміцин 2 г внутрішньовенно 1 раз на добу 1 мг/к 3. Ванкоміцин 15 мг/кг кожні 12 год 4-6 тижнів
Ентерококи (E. fecalis, E. faecium та ін.) та пеніцилінстійкі стрептококи 1. Бензилпеніцилін+ + Гентаміцин 2–4 млн ОД кожні 4 год 1 мг/кг кожні 8 год 4–6 тижнів 2. Ампіцилін +2 4 год 1 мг/кг кожні 8 год 4–6 тижнів 3. Ванкоміцин + + Гентаміцин 15 мг/кг кожні 12 год 1 мг/кг кожні 8 год 4–6 тижнів
Стафілококи (S. aureus, S. epidermidis та ін.) 1. Оксацилін + + Гентаміцин 2 г кожні 4 год 1 мг/кг кожні 8 год 4-6 тижнів 10-14 днів 2. Цефазолін + + Гентаміцин 2 г кожні 8 год 1 мг/кг кожні 8 год 4–6 тижнів 10–14 днів 3. Ванкоміцин 15 мг/кг кожні 12 год 4–6 тижнів
Грамнегативні бактерії (E. coli, Proteus spp., Pseudomonas spp., Klebsiella spp., Enterobacter spp., Serratia spp.) 1. Цефепім + Гентаміцин 2 г кожні 12 год 1 мг/кг кожні 8 год 4 тижні днів 2. Цефепім + + Амікацій 2 г кожні 12 год 1 мг/кг кожні 8 год 4 тиж. 10–14 днів 3. Іміпенем 0,5 г кожні 6 год 4 тижні
Гриби Candida spp., Aspergillus spp. Амфотерицин В++ Флуконазол 1 мг/кг 1 раз на добу 400 мг 1 раз на добу 4–6 тижнів 4–6 тижнів
Хірургічне лікування
Сутність оперативного втручання при інфекційному ендокардиті полягає у санації камер серця та радикальної корекції внутрішньосерцевої гемодинаміки (Ю.Л. Шевченко, 1995). З цією метою проводиться механічне видалення інфікованих тканин із наступною раціональною антибіотикотерапією. За потреби здійснюють протезування ураженого клапана. Найкращі результати відзначаються у пацієнтів, оперованих у ранні терміни інфекційного ендокардиту, за збереженого міокардіального резерву (М.А. Гуревич). Основними показаннями до хірургічного лікування є:
1. Перфорація чи відрив стулок клапана з недостатнім розвитком гострої серцевої недостатності.
2. Артеріальні тромбоемболії. Оперативне втручання показано після першого епізоду тромбоемболії, оскільки ризик повторних тромбоемболій досить високий (близько 54%).
3. Абсцеси міокарда, клапанного фіброзного кільця, оскільки подальше консервативне лікування безперспективне і неминучий летальний кінець.
4. Грибковий ендокардит, який у 100% випадків призводить до смертельного наслідку, якщо не здійснюється своєчасне оперативне втручання.
5. Інфекційний ендокардит клапанного протеза, обумовлений особливо вірулентною флорою. Летальність при продовженні консервативної терапії сягає 35-55%.
6. Неефективність етіотропної терапії протягом 3-4 тижнів (збереження лихоманки, прогресуюча деструкція клапана тощо).
Профілактика
Профілактику інфекційного ендокардиту насамперед слід проводити в осіб із підвищеним ризиком виникнення захворювання. Ризик захворювання підвищений при екстракції зуба, знятті зубного каміння, тонзилектомії, бронхоскопії, цистоскопії, аденомектомії, операції на жовчовивідних шляхах і кишечнику. Захворювання, при яких підвищений ризик розвитку ендокардиту - Аортальна вада серця, асиметрична ГКМП (субаортальний стеноз), коарктація аорти, аортальний склероз з звапнінням, мітральна недостатність, пролапс мітрального клапана з регургітацією, відкрита артеріальна протока, інфекційна аненда тристулкового клапана, дефект МЖП, вади клапана легеневої артерії, синдром Марфана, внутрішньосерцеві неклапанні протези, мітральний стеноз, тромбоендокардит, постінфарктна аневризма, імплантовані електрокардіостимулятори.
Бактеріємія, що виникає у пацієнтів із перерахованими патологічними станами, особливо часто супроводжується розвитком інфекційного запалення ендокарда. Як профілактика ендокардиту використовують короткі курси антибактеріальної терапії:
Порожнина рота, стравохід, дихальні шляхи Стандартна схема Амоксицилін (2 г всередину) за 1 годину до процедури Неможливість перорального прийому Ампіцилін (2 г внутрішньовенно або внутрішньом'язово) за 30 хв до процедури Алергія до пеніцилінів Кліндоміцин (600 мг) або цефалексин /цефадроксил (2 г), або азотроміцин/кларитроміцин (500 мг) внутрішньо за 1 годину до процедури Шлунково-кишковий або урогенітальний тракт Група високого ризику Ампіцилін (2 г внутрішньовенно або внутрішньом'язово) у поєднанні з гентаміцином (1,5 мг/кг, але не більше 120 мг, внутрішньовенно або внутрішньом'язово) за 30 хв до процедури. Через 6 годин - ампіцилін (1 г внутрішньовенно або внутрішньом'язово) або амоксицилін (1 г внутрішньо) Група високого ризику з алергією до пеніцилінів Ванкоміцин (1 г внутрішньовенно протягом 1-2 годин) у поєднанні з гентаміцином (1 ,5 мг/кг, але не більше 120 мг, внутрішньовенно або внутрішньом'язово); введення закінчити за 30 хв до процедури Група помірного ризику Амоксицилін (2 г всередину) за 1 год до процедури або ампіцилін (2 г внутрішньовенно або внутрішньом'язово) за 30 хв до процедури Група помірного ризику з алергією до пеніцилінів Ванкоміцин (1 г внутрішньовенно протягом 1-2 годин); Профілактичне застосування антибіотиків за вказаними схемами, мабуть, дозволяє запобігти деякій кількості випадків захворювання на інфекційний ендокардит. Однак слід пам'ятати, що ендокардит нерідко виникає у осіб, які не належать до груп підвищеного ризику, а також при бактеріємії, не пов'язані з перерахованими медичними маніпуляціями.
Інфекційний ендокардит – одне з найважчих захворювань серцево-судинної системи. Без лікування гостра форма інфекційного ендокардиту закінчується летальним кінцем за 4-6 тижнів, підгостра - протягом 4-6 місяців. На тлі адекватної антибактеріальної терапії летальність досягає в середньому 30%, а у хворих з інфікованими протезами клапанів – 50%.
Ендокардит – захворювання, що вражає внутрішню оболонку серця, а також аортальні та серцеві клапани. Це серйозна, загрозлива для життя патологія, що характеризується стрімким розвитком, небезпекою емболії кровоносних судин, внутрішніх життєво важливих органів та розвитком імунопатологічних процесів.
Ендокардити поділяються на інфекційні (бактеріальні) та неінфекційні. Хоча у переважній більшості випадків ендокардити мають інфекційний характер, зустрічаються патології, що розвиваються, як реакція на метаболічні зміни в рамках імунопатологічного процесу або при механічному пошкодженні серця.
До неінфекційних ендокардитів належать:
- Атиповий бородавчастий ендокардит при;
- Ревматичний ендокардит;
- Ендокардити при ревматоїдному, реактивному артриті;
- Фібропластичний ендокардит Леффера;
- Небактеріальний тромботичний ендокардит.
Практично завжди перелічені вище захворювання є показником, що ризик розвитку інфекційного ендокардиту (ІЕ) у цих випадках надзвичайно високий, а саме він становить найбільшу небезпеку для життя хворого.
Причини розвитку інфекційного ендокардиту
 Захворювання зустрічається нечасто, але останнім часом спостерігається стала тенденція до збільшення випадків розвитку ІЕ, що пов'язано зі зростанням стійкості (резистентності) бактеріальної мікрофлори до антибіотиків в результаті мутацій. Інша причина зростання числа септичного ендокардиту – збільшення кількості людей, які приймають внутрішньовенно наркотичні речовини.
Захворювання зустрічається нечасто, але останнім часом спостерігається стала тенденція до збільшення випадків розвитку ІЕ, що пов'язано зі зростанням стійкості (резистентності) бактеріальної мікрофлори до антибіотиків в результаті мутацій. Інша причина зростання числа септичного ендокардиту – збільшення кількості людей, які приймають внутрішньовенно наркотичні речовини.
Найчастіше збудниками цього захворювання виявляються патогенні грампозитивні мікроорганізми: у більшості випадків це стафілококова, стрептококова, ентерококова інфекції. Значно рідше його розвиток провокують інші мікроорганізми, серед яких можуть виявитися грамнегативні бактерії, рідкісні атипові збудники та грибкові інфекції.
Поразка серцевої оболонки при ІЕ виникає при бактеріємії. Синонімом поняття «інфекційний ендокардит» є такі визначення, як септичний або бактеріальний ендокардит. Бактеріємія (наявність бактерій у крові) здатна розвинутися за сприятливих умов навіть після нешкідливих процедур.
Процедурами з високим ризиком розвитку бактеріємії є:
- Стоматологічні операції з ушкодженням слизових оболонок порожнини рота та ясен;
- Виконання бронхоскопії під час використання жорсткого інструментарію;
- Цистоскопія, маніпуляції та оперативні втручання на органах сечовидільної системи, якщо є інфекційна складова;
- Біопсія сечовивідного каналу або передміхурової залози;
- Операція на передміхуровій залозі;
- Аденоїдектемія, тонзилектомія (видалення мигдалин та аденоїдів);
- Операції, що проводяться на жовчовивідних шляхах;
- Раніше проведена літотрипсія (руйнування каменів у нирках, сечовому, жовчному міхурі);
- Гінекологічні операції.
Кардіологи виділяють групи ризику, що мають передумови запалення ендокарда, для яких потрібна антимікробна терапія для профілактики ендокардиту.
До групи високого ризику входять:
- Хворі, які раніше перенесли бактеріальний ендокардит;
- Прооперовані щодо протезування серцевого клапана, якщо використовувалися механічні або біологічні матеріали;
- Ті, хто має вроджені та набуті складні з порушеннями, що стосуються аорти, серцевих шлуночків – так звані «сині» вади;
Помірному ризику наражаються такі категорії хворих:
- Хворі з;
- З гіпертрофічною;
- Ті, що мають усі інші вади серця (вроджені та набуті), що не потрапляють до першої групи ризику, без ціанозу.
Найменше небезпеки розвитку цього захворювання наражається пацієнти з наступними діагнозами:
- та судин;
- Дефект міжпередсердної та міжшлуночкової перегородки, у тому числі і прооперований, у період до шести місяців після оперативного втручання;
- Імплантовані кардіостимулятори та дефібрилятори;
- без ураження клапанів.
Відео: Ендокардит. Чому так важливо лікувати зуби вчасно?
Як відбувається розвиток ІЕ?
Період від проникнення інфекції до розвитку клініки ІЕ буває різним – від кількох днів до кількох місяців. Це залежить від вірулентності збудника, стану імунної системи хворого та серця.
Усередині порожнини серця збудник осідає на стулках клапана і починає розростатися, утворюються при цьому колонії мікроорганізмів (вегетації). Крім мікроорганізмів, у них присутні еритроцити, лейкоцити, тромбоцити, фібрин. З розвитком інфекції поверхню клапанів деформується, утворюючи бугристу поверхню чи виразки з тромботичним накладенням.

Коли деформація досягає значних розмірів, клапани серця втрачають здатність щільно стулятися, що веде до розвитку гемодинамічних порушень та виникнення гострої серцевої недостатності. Цей стан стрімко розвивається і несе небезпеку для життя хворого. Від зруйнованого клапана можуть відриватися зруйновані шматочки стулок, уламки колоній мікроорганізмів. Зі струмом крові вони розносяться по малому і великому колу кровообігу, можуть викликати ішемію важливих органів і, що супроводжується різними неврологічними порушеннями, парезами та паралічами та іншими серйозними ускладненнями.
Класифікація ендокардиту
При постановці діагнозу лікар повинен сформулювати уточнений діагноз, що характеризує основні риси, властиві цьому типу захворювання, що дозволяє скласти більш точне та детальне уявлення про перебіг хвороби.
- За активністю патологічного процесу виділяють активний, вилікуваний, рецидивуючий ендокардит;
- За ймовірністю та визначеністю діагнозу (імовірний чи певний);
- За типом інфекційного збудника (визначено або не встановлено);
- За характером ураженого клапана, якщо має місце протезування.

Також виділяється кілька типів перебігу та вираженості запального процесу, з урахуванням початкових характеристик пошкоджених клапанів.
- Гострий септичний ендокардит здатний розвинутися протягом лічені години або днів, для нього характерна виражена гетична лихоманка, швидкий розвиток ускладнень у серцево-судинній системі. Відрізняється гострий ІЕ та вираженою здатністю проникнення в навколишні тканини, що обумовлено типом збудника з високим рівнем вірулентності;
- Підгострий інфекційний ендокардит розвивається повільніше, від проникнення збудника в порожнину серця до клінічних проявів проходить від кількох тижнів до кількох місяців. Його перебіг більш сприятливий, оскільки його збудник менш агресивний і здатний до проникнення в навколишні тканини.
Крім цього, захворювання класифікується на такі типи:
- Первинний ІЕ – уражається спочатку непошкоджений ендокард;
- Вторинний ІЕ – здатний розвинутися і натомість наявної патології серця.
- Так званий «протезний» ІЕ розвивається при інфікуванні штучного клапана серця.
ІЕ у дітей, симптоми
Діти молодшого віку, від періоду новонародженості до 2-х років, можливий розвиток вродженого ІЕ. Як причину цього захворювання служать інфекційні захворювання матері або внутрішньоутробна інфекція плода. Можливий розвиток у дітей набутого ендокардиту, як ускладнення менінгококової інфекції, сальмонельозу, бруцельозу, скарлатини, ВІЛ. Найчастіше у дітей уражається аортальний клапан, запалення призводить до деструктивних змін, перфорації, розриву стулок. Перебіг цього захворювання діти переносять важко, великий ризик розвитку ускладнень та летального результату.
Ознаки та методики діагностики ІЕ
Септичний ендокардит починається гостро. Раптом до 39-40 С піднімається температура тіла, виникає сильне озноб, біль у м'язах та суглобах.Слизові оболонки та шкіра бліднуть, на ній з'являються дрібні висипання (геморагічний висип), присутні вузликові висипання на підошвах стоп та долонях малинового відтінку (вузлики Оспера), що зникають через кілька днів після початку захворювання. Якщо приєднується інфекція, то висипання нагноюються, а надалі відбувається їхнє рубцювання. До нігтьових фалангів товщають пальці верхніх і нижніх кінцівок, вони набувають характерного вигляду, відомого, як «барабанні палички», а нігті – «вартові скла». Можуть бути крововиливи під нігтями у формі смужок червонувато-коричневого кольору.
При вислуховуванні серцевих тонів чітко визначаються сторонні шуми, що мають різні тони та гучність, залежно від ступеня ураження клапанів, що часто одночасно діагностується, серцева недостатність.
Якщо уражені праві відділи серця та розвинувся інфаркт легені, може спостерігатися розвиток плевриту, кровохаркання та набряк легені. Майже завжди у хворих відбувається поразка нирок у формі нефритів, виникає небезпека розвитку ниркової недостатності. Не менш часто розвивається ураження селезінки, печінки з розвитком гепатиту, абсцесу чи інфаркту печінки. У деяких випадках відбувається ураження очей, здатне призвести до сліпоти. Часто зустрічаються прояви артралгії, при розвитку періоститу, крововиливу та емболії судин окістя хворі пред'являють скарги на біль у кістках.
Це класичні ознаки ендокардиту, але іноді вони видозмінюються чи частково відсутні. Для уточнення діагнозу необхідно виявити наявність у крові патогенного мікроорганізму, навіщо лабораторними методами досліджують артеріальну кров. Вегетацію мікроорганізмів на серцевому клапані можна виявити за допомогою . Нерідко на початковій стадії хвороби ендокардит не вдається розпізнати, оскільки такі або аналогічні симптоми можуть супроводжувати інші гострі інфекційні хвороби.

малюнок: ознаки та ускладнення ендокардиту
При підозрі на ІЕ лікар має оцінювати всі ознаки хвороби в сукупності. Якщо перший посів крові не дав позитивного результату, його здійснюють повторно, неодноразово. Також при підозрі на це захворювання необхідне призначення ЕхоКГ, оскільки це є найбільш інформативним методом, що дозволяє виявити та візуалізувати патології серцевого клапана та розростання мікроорганізмів. У процесі проведення лікування за допомогою ЕхоКГ проводять контроль ефективності терапії, що проводиться. В окремих випадках за показаннями проводять діагностичну біопсію ендокарда для того, щоб підтвердити діагноз.
- Біохімічний і загальний аналіз крові підтверджують запальний процес, що протікає в організмі;
- Рентгенографія грудної клітини визначає зміни в легенях при ;
- УЗД серця дозволяє візуально визначити наявність ІЕ та детально його описати.
Відео: інфекційний ендокардит на ЕхоКГ
У ролику: інфекційний ендокардит трикуспідального клапана, вегетація. Ехокардіографія, верхівковий доступ.
Лікування при інфекційному та неспецифічному ендокардиті
Після підтвердження діагнозу ІЕ лікар призначає масивну антибактеріальну терапію: хворому вводяться антибіотики у великих дозах внутрішньовенно Після визначення збудника необхідно вибрати найбільш ефективний препарат, здатний придушити патогенні мікроорганізми, для цього в лабораторії проводять посів збудника ендокардиту у стерильному середовищі та впливають на нього кількома препаратами. Лікування при ендокардиті проводиться тривало протягом 1,5-2 місяців до повного знищення інфекції, що повинно бути підтверджено неодноразовим мікробіологічним аналізом крові, контролем над станом пацієнта, даними ЕхоКГ, УЗД та іншими діагностичними методами.
 Найважче піддаються лікуванню ендокардити грибкового походження. Найчастіше вони виявляються у ослаблених пацієнтів з пригніченим імунітетом, які раніше отримували тривале безрезультатне антибактеріальне лікування; у хворих з хронічними системними захворюваннями: злоякісними пухлинами, ВІЛ-інфекцією; При сильно вираженій серцевій недостатності може бути ухвалено рішення про проведення хірургічного втручання на серце та висічення мікробних розростань.
Найважче піддаються лікуванню ендокардити грибкового походження. Найчастіше вони виявляються у ослаблених пацієнтів з пригніченим імунітетом, які раніше отримували тривале безрезультатне антибактеріальне лікування; у хворих з хронічними системними захворюваннями: злоякісними пухлинами, ВІЛ-інфекцією; При сильно вираженій серцевій недостатності може бути ухвалено рішення про проведення хірургічного втручання на серце та висічення мікробних розростань.
При призначенні антибактеріального лікування гострі прояви хвороби можуть стихати, проте, якщо мікроорганізми виявляються стійкими до дії антибіотиків, вони здатні покриватися захисною плівкою, під якою інфекція зберігається. Цей період може тривати тривалий час, при виникненні відповідних умов плівка руйнується, мікроорганізми знову активізуються, що спричиняє рецидив захворювання протягом 2-3 тижнів після закінчення лікування.
Одночасно проводиться симптоматична терапія підтримки серцевої діяльності в хворого, зняття явищ інтоксикації, профілактики утворення тромбів. Усі заходи повинні проводитися за постійного контролю складу крові, щоб вчасно побачити динаміку захворювання.
При виникненні в процесі ІЕ пороку клапанів, що загрожує життю серцевої недостатності, емболії судин, виникненню вогнищ інфекції за межами клапанного кільця, лікарі можуть ухвалити рішення щодо необхідності проведення хірургічної операції при активній фазі хвороби, щоб врятувати хворому життя. Під час оперативного втручання хірурги виправляють дефект клапанів, вшивають розірвані стулки. При повному руйнуванні клапанів може бути проведено їх.

Фото: протезування мітрального клапана
При лікуванні неінфекційного ендокардиту велику увагу слід приділяти лікуванню основного захворювання.. Для усунення вегетацій призначаються антикоагулянтні препарати, що сприяють їх зникненню.
Який прогноз при ендокардиті?
До недавнього часу, поки в практику не було введено терапію антибіотиками та хіміопрепаратами, прогноз при цьому захворюванні був вкрай несприятливим, відзначався високий відсоток смертності серед хворих, а випадки одужання були поодинокими. В даний час прогноз залежить від багатьох супутніх факторів.
За сприятливого збігу обставин виліковується від 55 до 85% всіх хворихіз цим діагнозом. Більшою мірою перебіг хвороби та прогноз залежать від агресивності та патогенності інфекційного агента та сприйнятливості до інфекції самого хворого.
Незалежно від тяжкості перенесеного захворювання, ендокардит у більшості випадків впливає на все подальше життя людини, оскільки надалі постійно матиме ризик розвитку вади серцевого клапана і супутніх ускладнень. До них відноситься розвиток міокардиту – запалення середнього шару серцевого м'яза, яке несе ще більш тяжкі наслідки, оскільки може вести до розвитку кардіоміопатії, швидкого розвитку серцевої недостатності та порушення ритму серця. Цей стан може вимагати додаткової симптоматичної терапії. Велику небезпеку становить ниркова недостатність і інтоксикація організму, що виникає при цьому.
Профілактика захворювання
Щоб звести до мінімуму ризик розвитку цього грізного захворювання, слід дотримуватися нескладних правил і стежити за своїм здоров'ям:
- Необхідно своєчасно санувати осередки інфекцій в організмі, лікувати карієс, захворювання носоглотки. Потрібно уважно ставитися навіть до звичайнісіньких хронічних захворювань – тонзиліту, синуситу, риніту; особливого ставлення та уваги вимагають гострі та хронічні захворювання нирок.
- Після проведених оперативних втручань в осіб, які перебувають у групах ризику, необхідне проведення антибактеріальної терапії з профілактичною метою. До операцій належать і всі стоматологічні процедури, що включають маніпуляції на яснах з порушенням слизової оболонки ротової порожнини.
- Слід уникати стресових ситуацій, надмірних фізичних та психологічних навантажень, гострих вірусних інфекцій;
- Після перенесеного інфекційного ендокардиту хворі повинні перебувати на постійному диспансерному обліку у лікаря-кардіолога, своєчасно проходити курси відновлювальної терапії у санаторіях;
- Потрібно цілеспрямовано зміцнювати свій імунітет, для цього необхідно повноцінно харчуватися, вести здоровий спосіб життя та регулярно приймати полівітаміни;
- Велику користь у профілактиці розвитку ускладнень приносить своєчасна імунізація проти вірусів паротиту, кору, краснухи;
Хворі з перенесеним інфекційним ендокардитом повинні протягом усього життя ретельно стежити за своїм здоров'ям, тоді вони матимуть можливість вести повноцінний, активний спосіб життя без побоювання розвитку рецидиву захворювання.
Відео: лекція про інфекційний ендокардит
ОСНОВНІ КЛІНІЧНІ ПРОЯВИ ІЕ (2)
"Периферичні" симптоми: |
§ зміна кольору шкіри (блідість, кольори |
«кава з молоком», із землистим відтінком) |
§ остеоартропатія(«барабанні пальці», |
«годинне скло») |
§ геморагії: |
плями Лукіна-Лібмана – на кон'юнктиві |
плями Дженуея - геморагічні плями в |
підшкірній клітковині |
плями Рота - на очному дні |
вузлики Ослера – болючі щільні |
червонувато-багряні вузлики на долонях, |
симтоми «щипка», «джгута» |

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ОСНОВНІ КЛІНІЧНІ ПРОЯВИ ІЕ (3)
Поразка ендокарда:
§ поява шуму регургітації
(діастоліченський – при ураженні аортального клапана, систолічний – при ураженні мітрального або трикуспідального клапана) при первинному ІЕ ознаки формування вади з'являються через 2-2,5 місяці
§ зміна «звукової» картини при вже існуючій вазі серця
§ ВІДЛУННЯ-КГ ознаки регургітації, виявлення вегетацій на клапані,
пристінковий ендокард |

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ВЕГЕТАЦІЇ НА АОРТАЛЬНОМУ КЛАПАНІ

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ВЕГЕТАЦІЇ НА МІТРАЛЬНОМУ КЛАПАНІ

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ОСНОВНІ КЛІНІЧНІ ПРОЯВИ ІЕ (4)
Тромбоемболії: 
§ у нирки
(гострі болі, гематурія, протеїнурія)
§ у головний мозок
(геміплегія, осередкова симптоматика)
§ у селезінку (гострі болі)
§ у мезентеріальні судини
(Біль, аж до картини «гострого живота»)
§ у коронарні артерії (дуже рідко)

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ОСНОВНІ КЛІНІЧНІ ПРОЯВИ ІЕ (5)
Поразка інших органів та систем:
§ нирки (часто) – різні форми гломерулонефриту
§ збільшення селезінки(часто)
§ міокардит, при тяжкому перебігу – швидкий розвиток серцевої недостатності
§ васкуліти (шкірні поразки, мікотичні аневризми у внутрішніх органах, головному мозку)
§ перикардит (рідко) сухий, з невеликим випотом (гнійний – за наявності абсцесів міокарда та клапанів)
§ гепатит (рідко) – токсичного (інфекційного, лікарського) та/або імунного генезу
§ "септичні" пневмонії(рідко)
§ артрит (рідко)

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ОСНОВНІ КЛІНІЧНІ ПРОЯВИ ІЕ (6)
Лабораторні показники:
§ острофазові: лейкоцитоз (помірний) зі зсувом вліво,
збільшення ШОЕ (значне),
поява СРБ,
збільшення a 2-глобуліну, фібриногену
§ виділення флори при посівах крові (багаторазових, на фоні лихоманки)
§ гістіоцитоз у мазку крові з мочки вуха
§ гіпохромна анемія
§ цитопенічний синдром(особливо за наявності спленомегалії)
§ імунологічні:гіпер-g-глобулінемія, IgM (також IgA, IgG)

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
КЛІНІЧНІ КРИТЕРІЇ ІНФЕКЦІЙНОГО ЕНДОКАРДИТУ (1)
(За D.Durack et al., 1994)
ВЕЛИКІ КРИТЕРІЇ
1. Позитивна гемокультура(типові для ІЕ збудники, виділені не менше, ніж із двох
проб крові).
2. Докази ураження ендокарда(позитивні даніВІДЛУННЯ-КГ: свіжі вегетації, або абсцес, або знову сформована клапанна регургітація, або дисфункція протеза, що виникла).

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
КЛІНІЧНІ КРИТЕРІЇ ІНФЕКЦІЙНОГО ЕНДОКАРДИТУ (2)
(За D.Durack et al., 1994)
МАЛІ КРИТЕРІЇ
1. Схильність(кардіогенні фактори або часті внутрішньовенні
ін'єкції ліків, у тому числі під час наркоманії).
2. Температура тіла 38 0 С та вище.
3. Судинні феномени(емболії великих артерій, інфаркт легені,
мікотичні аневризми, внутрішньочерепні крововиливи, плями Дженуея).
4. Імунологічні феномени(гломерулонефрит, вузлики Ослера, плями Рота,
ревматоїдний фактор + серозит, міокардит, гепатит, васкуліт).
5. Мікробіологічні дані(позитивна гемокультура, не
що задовольняє великому критерію, тобто. Одноразова позитивна культура нетипових для ІЕ збудників, або серологічне підтвердження активної інфекції, що зумовлена потенційним збудником ІЕ).
6. ВІДЛУННЯ-КГ дані, що узгоджуються з ІЕ, але не відповідають великому критерію(Потовщення клапанних стулок, «стерті» вегетації і т.д.).
7. Зміни лабораторних показників(анемія, зсув ліворуч лейкоцитарної

Кафедра факультетської терапії №1 ММА ім. І.М.Сєченова
ВИКОРИСТАННЯ ДІАГНОСТИЧНИХ КРИТЕРІЇВ ІНФЕКЦІЙНОГО ЕНДОКАРДИТУ
Певний ІЕ
Патологічні критерії:мікроорганізми, виділені з вегетацій, емболів чи міокардіальних абсцесів, чи патоморфологічні зміни – вегетації чи абсцеси міокарда, підтверджені гістологічно.
Клінічні критерії:два великі критерії або один великий і три малих критеріїв або п'ять малих критеріїв.
Можливий ІЕ
Результати досліджень узгоджуються з ІЕ, але для певного ІЕ недостатньо критеріїв, а у відкинутий ІЕ дані не укладаються.
Ендокардит

Загальні відомості
Ендокардит- Запалення сполучнотканинної (внутрішньої) оболонки серця, що вистилає його порожнини і клапани, частіше інфекційного характеру. Виявляється високою температурою тіла, слабкістю, ознобом, задишкою, кашлем, болем у грудній клітці, потовщенням нігтьових фаланг на кшталт «барабанних паличок». Нерідко призводить до ураження клапанів серця (частіше аортального або мітрального), розвитку вад серця та серцевої недостатності. Можливі рецидиви, летальність при ендокардитах сягає 30%.
Інфекційний ендокардит виникає за наявності наступних умов: транзиторної бактеріємії, пошкодження ендокарда та ендотелію судин, зміни гемостазу та гемодинаміки, порушення імунітету. Бактеріємія може розвиватися при наявних осередках хронічної інфекції або проведенні інвазивних медичних маніпуляцій.
Провідна роль у розвитку підгострого інфекційного ендокардиту належить зеленючому стрептококу, у гострих випадках (наприклад, після операцій на відкритому серці) – золотистому стафілококу, рідше ентерококу, пневмококу, кишковій паличці. За останні роки змінився склад інфекційних збудників ендокардиту: зросла кількість первинних ендокардитів гострої течії, що мають стафілококову природу. При бактеріємії золотистим стафілококом інфекційний ендокардит розвивається майже 100% випадків.
Ендокардити, спричинені грамнегативними та анаеробними мікроорганізмами та грибковою інфекцією, мають тяжкий перебіг та погано піддаються антибактеріальній терапії. Грибкові ендокардити виникають частіше при тривалому лікуванні антибіотиками в післяопераційному періоді, при венозних катетерах, що довго стоять.
Адгезії (прилипання) мікроорганізмів до ендокарда сприяють певні загальні та місцеві фактори. До загальних факторів входять виражені порушення імунітету, що спостерігаються у пацієнтів при імуносупресивному лікуванні, у алкоголіків, наркоманів, людей похилого віку. До місцевих відносяться вроджені та набуті анатомічні ушкодження клапанів серця, внутрішньосерцеві гемодинамічні порушення, що виникають при пороках серця.
Більшість підгострих інфекційних ендокардитів розвивається при вроджених вадах серця або при ревматичних ураженнях серцевих клапанів. Гемодинамічні порушення, спричинені вадами серця, сприяють мікротравмі клапанів (переважно мітрального та аортального), зміні ендокарда. На клапанах серця розвиваються характерні виразково-бородавчасті зміни, що мають вигляд цвітної капусти (поліпозні накладення тромботичних мас на поверхні виразок). Мікробні колонії сприяють швидкому руйнуванню клапанів, може відбуватися їх склерозування, деформація та розрив. Пошкоджений клапан не може функціонувати нормально – розвивається серцева недостатність, яка дуже швидко прогресує. Відзначається імунне ураження ендотелію дрібних судин шкіри та слизових оболонок, що призводить до розвитку васкулітів (тромбоваскулітів, геморагічного капіляротоксикозу). Характерно порушення проникності стінок кровоносних судин та поява дрібних крововиливів. Нерідко відзначаються ураження більших артерій: коронарних та ниркових. Часто інфекція розвивається на протезованому клапані, у цьому випадку збудником найчастіше буває стрептокок.
Розвитку інфекційного ендокардиту сприяють фактори, що послаблюють імунологічну реактивність організму. Захворюваність на інфекційний ендокардит постійно зростає у всьому світі. До групи ризику належать люди, які мають атеросклеротичні, травматичні та ревматичні ушкодження серцевих клапанів. Високий ризик захворювання на інфекційний ендокардит мають пацієнти з дефектом міжшлуночкової перегородки, коарктацією аорти. Нині збільшилася кількість хворих із протезами клапанів (механічними чи біологічними), штучними водіями ритму (електрокардіостимуляторами). Кількість випадків інфекційного ендокардиту збільшується через застосування тривалих та частих внутрішньовенних вливань. Часто на інфекційний ендокардит хворіють наркомани.

Класифікація інфекційних ендокардитів
За походженням розрізняють первинний та вторинний інфекційний ендокардит. Первинний зазвичай виникає при септичних станах різної етіології і натомість незмінених клапанів серця. Вторинний - розвивається на тлі вже наявної патології судин або клапанів при вроджених вадах, захворюванні на ревматизм, сифіліс, після операції з протезування клапанів або комісуротомії.
За клінічним перебігом виділяють такі форми інфекційного ендокардиту:
- гостра – тривалість до 2 місяців, розвивається як ускладнення гострого септичного стану, тяжких травм або медичних маніпуляцій на судинах, порожнинах серця: нозокоміальний (внутрішньолікарняний) ангіогенний (катетерний) сепсис. Характеризується високопатогенним збудником, вираженим септичними симптомами.
- підгостра – тривалість більше 2 місяців, розвивається при недостатньому лікуванні гострого інфекційного ендокардиту чи основного захворювання.
- затяжна.
У наркоманів клінічними особливостями інфекційного ендокардиту є молодий вік, стрімке прогресування правошлуночкової недостатності та загальної інтоксикації, інфільтративне та деструктивне ураження легень.
У пацієнтів похилого віку інфекційний ендокардит обумовлений хронічними захворюваннями органів травлення, наявністю хронічних інфекційних вогнищ, ураженням серцевих клапанів. Розрізняють активний та неактивний (загоюваний) інфекційний ендокардит. За ступенем ураження ендокардит протікає з обмеженим ураженням стулок серцевих клапанів або ураженням, що виходить за межі клапана.
Виділяють такі форми перебігу інфекційного ендокардиту:
- інфекційно-токсична – характерна транзиторна бактеріємія, адгезія збудника на змінений ендокард, утворення мікробних вегетацій;
- інфекційно-алергічна або імунно-запальна - характерні клінічні ознаки ураження внутрішніх органів: міокардиту, гепатиту, нефриту, спленомегалії;
- дистрофічна – розвивається при прогресуванні септичного процесу та серцевої недостатності. Характерно розвиток тяжких та незворотних уражень внутрішніх органів, зокрема – токсична дегенерація міокарда з численними некрозами. Поразка міокарда виникає у 92 % випадків затяжного інфекційного ендокардиту.
Симптоми інфекційного ендокардиту
Перебіг інфекційного ендокардиту може залежати від терміну давності захворювання, віку пацієнта, типу збудника, а також від антибактеріальної терапії, що раніше проводилася. У випадках високопатогенного збудника (золотистий стафілокок, грамнегативна мікрофлора) зазвичай спостерігається гостра форма інфекційного ендокардиту та ранній розвиток поліорганної недостатності, у зв'язку з чим клінічна картина характеризується поліморфізмом.
Клінічні прояви інфекційного ендокардиту переважно зумовлені бактеріємією та токсинемією. У хворих з'являються скарги на загальну слабкість, задишку, стомлюваність, відсутність апетиту, втрату маси тіла. Характерним для інфекційного ендокардиту симптомом є лихоманка – підйом температури від субфебрильної до гектичної (виснажливої), з ознобами та рясним потовиділенням (іноді, проливними потами). Розвивається анемія, що виявляється блідістю шкіри і слизових оболонок, що іноді набувають «землистого», жовтувато – сірого кольору. Спостерігаються невеликі крововиливи (петехії) на шкірі, слизовій оболонці порожнини рота, піднебіння, на кон'юнктиві очей і складках повік, в основі нігтьового ложа, в ділянці ключиць, що виникають через крихкість кровоносних судин. Поразка капілярів виявляється при м'якій травмі шкіри (симптом щипка). Пальці набувають форми барабанних паличок, а нігті - вартового скла.
У більшості пацієнтів з інфекційним ендокардитом виявляється ураження серцевого м'яза (міокардит), функціональні шуми, пов'язані з анемією та пошкодженням клапанів. При ураженні стулок мітрального та аортального клапанів розвиваються ознаки їхньої недостатності. Іноді спостерігається стенокардія, зрідка відзначається шум тертя перикарда. Придбані вади клапанів та ураження міокарда призводять до серцевої недостатності.
При підгострій формі інфекційного ендокардиту з'являються емболії судин мозку, нирок, селезінки тромботичними накладаннями, що відірвалися зі стулок серцевих клапанів, що супроводжуються утворенням інфарктів у уражених органах. Виявляються гепато-і спленомегалія, з боку нирок – розвиток дифузного та екстракапілярного гломерулонефриту, рідше – осередкового нефриту, можливі артралгії та поліартрит.
Ускладнення інфекційного ендокардиту
Ускладненнями інфекційного ендокардиту з летальним кінцем є септичний шок, емболії в головний мозок, серце, респіраторний дистрес-синдром, гостра серцева недостатність, поліорганна недостатність.
При інфекційному ендокардиті часто спостерігаються ускладнення з боку внутрішніх органів: нирок (нефротичний синдром, інфаркт, ниркова недостатність, дифузний гломерулонефрит), серця (пороки клапанів серця, міокардит, перикардит), легенів (інфаркт, пневмонія, легенева гіпертензія) абсцес, гепатит, цироз); селезінки (інфаркт, абсцес, спленомегалія, розрив), нервової системи (інсульт, геміплегія, менінгоенцефаліт, абсцес головного мозку), судин (аневризми, геморагічний васкуліт, тромбози, тромбоемболії, тромбофлебіт).
Діагностика інфекційного ендокардиту
При збиранні анамнезу у пацієнта з'ясовують наявність хронічних інфекцій та перенесених медичних втручань. Остаточний діагноз інфекційного ендокардиту підтверджується даними інструментальних та лабораторних досліджень. У клінічному аналізі крові виявляється великий лейкоцитоз та різке підвищення ШОЕ. Важливу діагностичну цінність має багаторазовий бакпосів крові для виявлення збудника інфекції. Забір крові для бактеріологічного посіву рекомендується проводити на висоті лихоманки.
Дані біохімічного аналізу крові можуть варіювати в широких межах за тієї чи іншої органної патології. При інфекційному ендокардиті відзначаються зміни в білковому спектрі крові: (наростають α-1 та α-2-глобуліни, пізніше – γ-глобуліни), в імунному статусі (збільшується ЦВК, імуноглобулін М, знижується загальна гемолітична активність комплементу, наростає рівень .
Цінним інструментальним дослідженням при інфекційному ендокардит є ЕхоКГ, що дозволяє виявити вегетації (розміром більше 5 мм) на клапанах серця, що є прямою ознакою інфекційного ендокардиту. Більш точну діагностику проводять за допомогою МРТ та МСКТ серця.
Лікування інфекційного ендокардиту
При інфекційному ендокардиті лікування обов'язково стаціонарне, до покращення загального стану пацієнта призначається постільний режим, дієта. Головна роль лікування інфекційних ендокардитів відводиться медикаментозної терапії, головним чином, антибактеріальної, яку починають відразу після бакпосева крові. Вибір антибіотика визначається чутливістю до нього збудника, краще призначення антибіотиків широкого спектра дії.
У терапії інфекційного ендокардиту хороший ефект мають антибіотики пеніцилінового ряду в комбінації з аміноглікозидами. Важко піддається лікуванню грибковий ендокардит, тому призначається препарат амфотерицин протягом тривалого часу (кілька тижнів або місяців). Також використовують інші засоби з антимікробними властивостями (діоксидин, антистафілококовий глобулін та ін.) та немедикаментозні методи лікування – аутотрансфузію ультрафіолетом опроміненої крові.
При супутніх захворюваннях (міокардит, поліартрит, нефрит) до лікування додаються негормональні протизапальні засоби: диклофенак, індометацин. За відсутності ефекту від медикаментозного лікування показано хірургічне втручання. Проводиться протезування клапанів серця з висіченням пошкоджених ділянок (після стихання гостроти процесу). Оперативні втручання повинні проводитися кардіохірургом виключно за показаннями та супроводжуватись прийомом антибіотиків.
Прогноз при інфекційному ендокардиті
Інфекційний ендокардит – одне з найважчих серцево-судинних захворювань. Прогноз при інфекційному ендокардиті залежить від багатьох факторів: наявних уражень клапанів, своєчасності та адекватності терапії та ін. Гостра форма інфекційного ендокардиту без лікування закінчується смертельним наслідком через 1 – 1,5 місяці, підгостра форма – через 4–6 місяців. При адекватній антибактеріальній терапії летальність становить 30%, при інфікуванні протезованих клапанів – 50%. У пацієнтів похилого віку інфекційний ендокардит протікає більш мляво, часто відразу не діагностується і має гірший прогноз. У 10-15% хворих відзначається перехід хвороби до хронічної форми з рецидивами загострення.
Профілактика інфекційного ендокардиту
За особами з підвищеним ризиком розвитку інфекційного ендокардиту встановлюється необхідне спостереження та контроль. Це стосується, перш за все, пацієнтів з протезованими клапанами серця, вродженими або набутими вадами серця, патологією судин, з інфекційним ендокардитом в анамнезі, які мають осередки хронічної інфекції (карієс, хронічний тонзиліт, хронічний пієлонефрит).
Розвиток бактеріємії може супроводжувати різні медичні маніпуляції: оперативні втручання, урологічні та гінекологічні інструментальні обстеження, ендоскопічні процедури, видалення зубів та ін. З профілактичною метою при цих втручаннях призначають курс антибіотикотерапії. Необхідно також уникати переохолодження, вірусних та бактеріальних інфекцій (грипу, ангіни). Необхідно проведення санації вогнищ хронічної інфекції не рідше 1 разу на 3 – 6 місяців.
Інфекційний ендокардит (ІЕ) – внутрішньосудинна мікробна інфекція на ендокарді серцево-судинних структур та внутрішньосерцевих сторонніх матеріалах на шляху струму крові, залишається важким, прогностично мало передбачуваним захворюванням. Зростає кількість нозокоміальних ендокардитів, ендокардитів оперованого серця, частіше стали спостерігатися ІЕ наркоманів та первинний ІЕ у людей старшого віку.
Основними збудниками ІЕ є зелений стрептокок, золотистий і коагулазанегативні стафілококи, ентерококи.
Діагноз ІЕ базується на клінічних проявах хвороби (лихоманка, шум у серці, спленомегалія, периферичний васкуліт), підтверджується позитивною гемокультурою з визначенням збудника та даними ЕхоКГ (ознаки деструкції клапана, вегетації на клапанах та підклапанних структурах). Результатом клапанної інфекції є формування вади серця при первинному ІЕ (ендокардит на інтактному серці) та зміна форми вади у хворих з фоновими захворюваннями серця (вторинний ІЕ). За клінічним перебігом традиційно виділяють гострий та підгострий ендокардит. Основними ускладненнями ІЕ є прогресуюча серцева недостатність та тромбоемболії. У частини хворих розвиваються системні імунокомплексні синдроми (гломерулонефрит, васкуліт, міокардит, серозит). У лікуванні ІЕ головну роль відіграє застосування бактерицидних антибіотиків тривалими курсами (4-6 тижнів), зазвичай у комбінації з 2 або 3 препаратів, та хірургічне лікування (протезування клапанів).
Ключові слова: інфекційний ендокардит, збудники хвороб, ультразвукова діагностика, антибактеріальна терапія, хірургічне лікування.
ВСТУП
У вітчизняній літературі перші описи та дослідження ІЕ належать В.І. Іллінському та М.Шах-Пароніанцю (1864), А.П. Ланговому (1884), у зарубіжній - В. Ослеру (1885), Є. Лібману та Г. Шотмюллеру (1910). У 1941 р. Б.А. Чорногубов висунув концепцію самостійності так званого «затяжного» септичного ендокардиту по відношенню до ревматичних вад серця, як його попередникам.
ІЕ щодо рідкісне захворювання, захворюваність становить від 16 до 116 випадків на 1 млн населення на рік у різних регіонах. Захворювання можливе у будь-якому віці, нині суттєво зросла частка пацієнтів похилого та старечого віку (близько 50%), частіше хворіють чоловіки.
Діагностика та лікування ІЕ є однією із найскладніших проблем сучасної кардіології. Рефрактерність мікрофлори, що зростає, деструктивний процес на клапанному апараті, прогресуюча серцева недостатність на тлі руйнування клапанів серця, тромбоемболії з клапанних вегетацій визначають серйозний прогноз захворювання (внутрішньолікарняна летальність становить 16-27%).
Особливу складність у веденні хворих на ІЕ складають групи пацієнтів з імунодефіцитними синдромами: ВІЛ-інфіковані, хворі на СНІД. Мають значення інші причини порушення імунітету, соціальна дезадаптація, наркоманія, алкоголізм, прийом імуносупресорів.
ВИЗНАЧЕННЯ І КЛАСИФІКАЦІЯ ІЕ
ІЕ - внутрішньосудинна мікробна інфекція, що локалізується на ендокарді серцево-судинних структур та внутрішньосерцевих сторонніх матеріалах, що розташовуються на шляху струму крові.
Захворювання зазвичай характеризується локалізацією інфекції на клапанному, рідше – пристіночному ендокарді чи ендотелії великих судин; супроводжується формуванням вад серця (клапанної регургітації) та прогресуючої серцевої недостатністю. У значної частини хворих спостерігаються тромбоемболії та імунокомплексні ураження: васкуліти, гломерулонефрит, серозити.
ІЕ призводить до руйнування клапана та формування вади серця.
Робоча класифікація ІЕ виділяє:
За течією - гострий ІЕ та підгострий ІЕ.
Підгостра течіяІЕ є найпоширенішим (близько 90% всіх випадків ІЕ). Порок серця зазвичай розвивається протягом 1 місяця, тривалість захворювання від 1,5 до 3-4 місяців. У клінічній практиці лікар-кардіолог найчастіше зустрічається з підгострою течією, тому цей варіант буде докладно викладено у розділі «Клінічна картина хвороби». У вітчизняній та європейській літературі виділяють також затяжну течію ІЕ (маломаніфестна форма підгострого ІЕ). Ця форма захворювання може викликатися маловірулентними мікроорганізмами (стрептокок, пневмокок), відрізняється відносно доброякісним перебігом і часто становить значні труднощі при диференціальному діагнозі з іншими запальними захворюваннями серця. Затяжний ІЕ без яскравих ознак захворювання, з субфеб-
рильної температури може спостерігатися у ослаблених хворих з вираженою серцевою недостатністю, тяжким гепатитом або нефритом з нирковою недостатністю, у хворих похилого віку.
Гострий ІЕмає тривалість перебігу до 1,5 місяців. Це сепсис із клапанною локалізацією інфекції. Деструкція клапана може розвиватися дуже швидко – за 7-10 днів від появи перших ознак хвороби, що потребує негайного хірургічного лікування – протезування ураженого клапана. Захворювання викликається зазвичай високовірулентною флорою (золотистий стафілокок, мікроорганізми НАСЕК, синьогнійна паличка, патогенні гриби та ін), протікає важко, швидко розвивається серцева недостатність. Прогноз дуже серйозний, далеко не завжди допомагають максимальні дози сучасних антибактеріальних антибіотиків, а також хірургічне лікування, часто спостерігаються абсцеси міокарди, генералізація процесу та розвиток сепсису. Подібна форма ІЕ трапляється рідко (менше 10%).
При ранньому призначенні антибактеріальної терапії відмінності протягом гострогоі підгострогоІЕ найчастіше розмиті, тому експерти Європейського товариства кардіологів (2004) не рекомендують диференціювати гострі та підгострі форми у діагнозі ІЕ.
ІЕ з підгострою течією є найпоширенішим.
За попереднім станом уражених структур серця виділяється ІЕ на природних клапанах, у тому числі первинний (на інтактних клапанах) та вторинний (на раніше пошкоджених клапанах серця), та ІЕ протеза клапанів, який ділять на ранній (до 1 року після операції на серці) та пізній. В даний час переважає первинний ІЕ (близько 60-80% всіх випадків захворювання). Первинний ІЕ зазвичай викликається більш вірулентними мікроорганізмами (золотистий стафілокок, мікроорганізми НАСЕК, ентерокок та ін) і протікає важче, ніж вторинний. Вторинний ІЕ розвивається на тлі вже наявного захворювання серця: вад серця (ревматичних, дегенеративних кальцинирующих у літніх, травматичних, вроджених), кардіоміопатії. Побічні ІЕ частіше викликаються стрептококовою інфекцією і протікають легше, ніж первинні.
Переважна форма ІЕ є процес на раніше не зміненому клапані (первинний ІЕ).
Вирізняють спеціальні варіанти ІЕ:
ІЕ наркоманів;
Пристінковий ІЕ;
ІЕ при хронічному гемодіалізі;
ІЕ при кардіоміопатіях (гіпертрофічній, застійній, рестриктивній);
Нозокоміальний ІЕ (який виник пізніше 72 годин після госпіталізації або безпосередньо пов'язаний з інвазивними процедурами в стаціонарі, перенесеними протягом попередніх 6 місяців);
Наявність чи відсутність ІЕ у минулому
ІЕ вперше виник,
Повторний ІЕ або рецидив ІЕ (новий епізод ІЕ після лікування інфекції при попередньому епізоді ІЕ);
Активність процесу
Активний ІЕ характеризується лихоманкою у поєднанні з виявленням мікроорганізмів у крові або матеріалі, отриманому під час операції,
Перенесений (вилікуваний) ІЕ;
Діагностичний статус
Достовірний ІЕ (відповідно до модифікованих діагностичних критеріїв ІЕ Duke, 2000),
Можливий ІЕ (є серйозні клінічні підстави підозрювати ІЕ, але ураження ендокарда ще не доведено або потенційний діагноз ІЕ розглядається при диференціальній діагностиці у лихоманного хворого, не виключений ІЕ);
Локалізацію ІЕ
ІЕ з ураженням мітрального клапана,
ІЕ з ураженням аортального клапана,
ІЕ з ураженням трикуспідального клапана,
ІЕ з ураженням клапана легеневої артерії,
Пристінковий ІЕ,
Мікробіологічну характеристику ІЕ
Вид збудника (стрептококовий ІЕ, стафілококовий ІЕ і т.д.).
ІЕ із негативною гемокультурою.
Серологічно негативний ІЕ.
ПЛР-негативний ІЕ.
Група зеленого стрептокока (S.sanguis, S.oralis, S.salivaris, S.mutans, S.milleri, Gemella morbillorum)була виділена Г. Шотмюллером як основний збудник ІЕ ще на початку ХХ століття. Збудник зберігає значення і в даний час і часто викликає ІЕ після різних маніпуляцій в ротовій порожнині - з приводу пародонтозу, екстракції зуба, тонзилектомії та ін. Такий ІЕ зазвичай добре піддається лікуванню пеніцилінами, цефалоспоринами, однак, в останні роки виявляються і стійкі форми.
Стафілококи, золотистий та коагулаза-негативні (S.epidermidisта інші), нині переважають серед збудників ІЕ. Як правило це важкі форми захворювання, підбір необхідних антибіотиків важкий, так як спостерігається зростання стафілококів, що зростає, резистентних до оксациліну/метициліну, часто необхідно хірургічне лікування - протезування клапана. Стафілококи – звичайні збудники ІЕ наркоманів.
Збільшилося значення в етіології захворювання грамнегативних мікроорганізмів: кишкової палички, синьогнійної палички, ентеробактерій, сальмонели та ін. Мікроорганізми НАСЕК (Haemophilus aprophilus, Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eikenella corrodens, Kingella kingae),Звичайні мешканці верхніх дихальних шляхів людини, в даний час також досить часто бувають збудниками ІЕ. Зрідка, як правило, при ІЕ наркоманів спостерігається полімікробна асоціація.
Найбільш частими збудниками ІЕ є стафілококи (золотистий та коагулаза-негативні) та стрептококи.
Мікробіологічні дослідження при ІЕ
Різноманітність збудників сучасного ІЕ робить завдання виділення їх із крові досить складною, якісне визначення збудника вимагає наявності спеціальних навичок у медичного персоналу, оснащеної мікробіологічної лабораторії з накопичувальними поживними середовищами, набору середовищ для різних мікроорганізмів. При підозрі на інфекційний ендокардит очевидна необхідність проведення посівів крові якнайшвидше до призначення антибіотиків - протягом перших 24-48 годин відповідно до сучасних рекомендацій (Американська
Таблиця 5.2
Найбільш ймовірні збудники у групах хворих на ІЕ залежно від епідеміологічних ситуацій
(Американська кардіологічна асоціація, 2005)
Епідеміологічна ознака | Типові збудники ІЕ |
Хворі, що перенесли операцію протезування клапанів серця менше року тому (ранній ІЕ протеза клапанів) | Коагулаза-негативні стафілококи, S.aureus,аеробні грам-негативні палички, гриби, Corynebacterium |
Хворі, які перенесли операцію протезування клапанів серця більше року тому (пізній ІЕ протеза клапанів) | S.aureus,стрептококи зеленої групи, ентерококи, гриби, НАСЕК-група |
Наркомани (внутрішньовенне введення наркотиків), госпіталізовані пацієнти з внутрішньовенними катетерами та іншими внутрішньосудинними пристроями | S.aureus, включаючи оксацилін-резистентні штами; коагулаза-негативні стафілококи, Я-гемолітичні стрептококи, гриби, аеробні грамнегативні бактерії, включаючи Pseudomonas aeruginosa,полімікробна асоціація |
Хворі з постійними внутрішньосерцевими пристроями | S.aureus, коагулаза-негативні стафілококи, гриби, аеробні грам-негативні бактерії, Corynebacterium |
Пацієнти із захворюваннями та інфекціями сечостатевої системи, після втручань на сечостатевих шляхах, пологів, аборту | Enterococcus,стрептококи групи В (S.agalactiae), Listeria monocytogenes,аеробні грам-негативні бактерії, Neisseria gonorrhoeae |
Хворі на хронічні захворювання шкіри, включаючи інфекції | S.aureus,Я-гемолітичні стрептококи |
Пацієнти з поганим станом зубів після стоматологічних лікувальних процедур | Стрептококи зеленої групи, Abiotrophia defective, Granulicatella, Gemella,НАСЕК-група |
Закінчення табл. 5.2
Пацієнти із захворюваннями кишечника | S.bovis, Enterococcus, Closnridium septicum |
Хворі на алкоголізм, цироз печінки | Bartonella, Aeromonas, Listeria, S. pneumonia,Я-гемолітичні стрептококи |
Хворі з опіками | S.aureus,гриби, аеробні грам-негативні бактерії, включаючи P.aeruginosa |
Хворі на цукровий діабет | S.aureus,Я-гемолітичний стрептокок, S.pneumonia |
Після укусів собак та кішок | Bartonella, Pasteurella, Capnocytophaga |
Контакт із зараженим молоком та інфікованими тваринами на фермах | Brucella, Coxiella burnetii, Erysipelothrix |
Хворі на імуносупресивні стани (ВІЛ-інфекція, солідні пухлини, трансплантація органів, тривалий прийом глюкокортикоїдів, цитостатиків) | S. aureus, Salmonella, S. pneumonia, Aspergillus, Candida, Enterococcus |
Хворі на пневмонію, менінгіт | S.pneumonia |
кардіологічна асоціація, 2006). Відсутність росту часто пов'язана з посівом крові хворого, який отримував антибіотики. Якщо раніше хворий вже отримував антибіотики, посіви слід брати через три дні після припинення короткочасного прийому антибіотиків або через 6-7 днів після відміни тривалого лікування антибіотиками, якщо дозволяє стан хворого.
Посів крові.Для виявлення бактеріємії рекомендовано щонайменше тричі проводити роздільний забір венозної крові в кількості 5-10 мл з інтервалом 1 год незалежно від температури тіла. При виявленні збудника необхідно визначити його чутливість до антибіотиків. Так як не кожен висіяний мікроорганізм може бути визнаний збудником ІЕ, вважається, що протягом 3 днів хворому повинно бути проведено 10-12 посівів, і якщо в 2-3 з них виділено той самий мікроб, то його можна визнати істинним збудником. Поодинокі ж висіви можуть бути пов'язані із забрудненням середовища, рук персоналу, помилками бактеріологічної техніки тощо.
Серологічні методики та ПЛР-дослідженняефективні при діагностиці ІЕ, викликаного важко культивованими Bartonella, Legionella, Chlamydia, Coxiella burnettiі Tropheryma.
Виконання рекомендованих правил посіву крові та застосування за негативних результатів посіву сучасних серологічних або молекулярних методів виявлення мікроорганізмів дозволяє визначити етіологію інфекційного ендокардиту у 80-90% хворих.
Проте у 5-20% хворих на гемокультуру не виділяється. До рідкісних збудників ІЕ, які не ростуть на звичайних середовищах або потребують серологічної діагностики, відносяться: Bartonella, Chlamydia, Coxiella burnetii, Brucella, Legionella, Tropheryma whippleii, Nocardia,не- Candidaгриби (Aspergillus).При негативній гемокультурі захворювання може протікати важче, і прогноз його значно гірший, ніж у хворих із відомою культурою.
ПАТОГЕНЕЗ
ІЕ слід розглядати як самостійне захворювання, а не як окремий прояв сепсису. У світлі теорії «септичного каскаду» (Х.С. Уоррен, 1999) захворювання починається як клапанна
інфекція з наступним включенням системного запалення та з генералізацією в сепсис при гострих формах. Основною причиною гострої течії ІЕ є велика кількість та вірулентність бактерій. У той же час при гострому та підгострому ІЕ імунокомпромітація може служити тлом, на якому легше розвивається інфекційне захворювання (хворі на хронічний алкоголізм, наркомани, ВІЛ-інфіковані, хворі на цироз печінки та інші).
Початкове інфікування ендокардапоходить із струму крові при бактеріємії. Надходженню мікроорганізмів у кровотік сприяють: поганий стан зубів, травми та інфекції шкіри, нагноєльні процеси, опіки, осередкові інфекції, хронічні запальні захворювання або пухлини кишечника, органів сечостатевої системи, наркоманія (внутрішньовенне введення наркотиків). Ятрогенна бактеріємія спостерігається при стоматологічних та інших інвазивних медичних процедурах, особливо таких як відкриті операції на серці, внутрішньовенні катетери та внутрішньосерцеві пристрої, гемодіаліз. Нерідко ІЕ, особливо підгострий, викликаний грам-позитивною флорою, розвивається внаслідок транзиторної бактеріємії без видимих «воріт» інфекції.
Початкової колонізації ендокарда при бактеріємії імовірно сприяють дві умови: 1) механічні мікроушкодження ендотелію, що призводять до прямого контакту крові з субендотеліальними структурами і викликають відкладення у місцях ушкодження дрібних згустків крові, до яких прикріплюються бактерії, зокрема стрептококи; бактерії, фіксовані до фібрину, залучають моноцити та індукують продукцію ними тканинного фактора і цитокінів, ці медіатори активують тромбоцити, каскад коагуляції і продукцію прилеглими ендотеліальними клітинами цитокінів, інтегрину та тканинного фактора. 2) місцеве запалення, що сприяє експресії ендотеліальними клітинами І-інтегринів, які пов'язують фібронектин плазми та полегшують фіксацію на ендотелії патогенів, що мають на поверхні фібронектин-зв'язуючі білки, як золотистий стафілокок. У відповідь на бактеріальну інвазію ендотеліальні клітини продукують тканинний фактор та цитокіни, включають згортання крові, поширення запалення та формування інфікованих вегетацій; бактерії, секретуючи мембраноактивні білки, лізи-
ють ендотеліальні клітини. Неінфекційний тромбоендокардит – мікротромби на ендокарді – частіше утворюються у місцях гемодинамічної мікротравматизації, пов'язаної з певними порушеннями гемодинаміки при пороках серця. ІЕ може виникнути за відсутності будь-якої попередньої патології серця, але ризик приєднання ІЕ значно вищий серед хворих з вадами серця, перенесеним ІЕ, клапанними протезами та перенесеними реконструктивними операціями на серці, пролапсом мітрального клапана, гіпертрофічною кардіоміопатією.
У випадках первинного ІЕ розглядаються такі можливості розвитку неінфекційного тромбоендокардиту. У хворих похилого та старечого віку важливу роль відіграють дегенеративні кальцинуючі зміни мітрального та аортального клапанів та вікові порушення реологічного гомеостазу. Для молодих хворих розглядаються експериментально відтворені умови, в яких через гіперкоагуляцію можливе тромбоутворення у різних ділянках серцево-судинної системи та, зокрема, на клапанному ендокарді; такими умовами є стреси (фізичні зусилля, холодові, психо-емоційні), соціальна дезадаптація, що включає поряд із порушеннями норм харчування, гігієни та вищезгадані стресові стани).
Властивості мікроорганізмів, що визначають їхню здатність прилипати до мікротромбів, а також їх резистентність до бактерицидної активності сироватки – одна з причин переважання окремих мікроорганізмів в етіологічній структурі ІЕ.
Поразка серця при ІЕхарактеризується:
Освіта на поверхні ендокарда вегетації,містять тромбоцити, фібрин, еритроцити, запальні клітини та колонії мікроорганізмів. Розмноження мікроорганізмів у вегетаціях, що викликає подальше розростання вегетацій, через неуточнені причини виходить з-під контролю протиінфекційних захисних механізмів організму, і без лікування антибіотиками або хірургічного лікування ендокардит прогресує, призводячи до смерті хворого.
При прогресуванні ІЕ спостерігаються виразки,розриви, руйнування клапанів, а також поширення інфекції на інші структури серця: абсцеси прилеглих ділянок міокарда та фіброзного клапанного кільця, аневризму синуса Вальсальви, утворення внутрішньосерцевих фістул.
Ці патологічні зміни призводять до клапанної регургітації(гострої або підгострої), розвитку серцевої недостатності у більшості хворих у різні періоди захворювання та появі нових порушень провідності при залученні провідних шляхів.
Швидкість розвитку та ступінь деструктивних процесів при ІЕ не мають аналогів. При гострому ІЕ структури клапана руйнуються за кілька днів, причому настільки, що потрібне негайне хірургічне лікування, інакше хворий загине від тяжкої серцевої недостатності. При підгострому ІЕ процес формування клапанної недостатності (з високим ступенем регургітації) повільніше – місяць і більше. Морфологічно ІЕ описується як поліпозно-виразковий (рис. 5.1, див. на вклейці). У міру стихання запально-деструктивного процесу мікробні вегетації піддаються фіброзу та кальцинозу, але і на цій стадії можливі тромбоемболічні ускладнення або емболії фрагментами кальцинованих вегетацій.
Позасерцеві прояви ІЕ
Перебіг хвороби характеризується системним запаленнямта септичною інтоксикацією, нерідко супроводжується позасерцевими мультиорганними ураженнями, які мають вторинний характер та пов'язані з розвитком імунокомплексної патологіїабо тромбоемболічними ускладненнями,а також метастатичною інфекцією та септицемією.
Повертаючись до теорії «септичного каскаду», необхідно уточнити, що його тригерами вважаються ендотоксини грамнегативних мікроорганізмів та клітинні ліпополісахариди грампозитивних бактерій та грибів. Вони стимулюють виділення медіаторів запалення, таких як фактор некрозу пухлини, інтерлейкіни, кініни. Ці медіатори ушкоджують ендотелій, сприяють стазу крові на рівні капілярів, діють як вазоконстриктори чи вазодилататори, сприяючи формуванню синдрому системного запалення.
Широкий спектр екстракардіальних уражень при ІЕ обумовлений імунопатогенетичних механізмів. Масивне надходження бактеріальних антигенів у кров при ІЕ призводить до поліклінальної активації (стимуляції) В-лімфоцитів. У гіперплазованій селезінці відбувається активне формування зародкових центрів, що відповідає процесам проліферації та
диференціювання В-лімфоцитів у ході розвитку тимузалежної гуморальної відповіді. Про активацію В-ланки свідчить і підвищення кількості плазматичних клітин у крові та кістковому мозку. Активований і синтез імуноглобулінів, особливо М. Антитіла до збудника становлять близько 15% антитіл, що утворюються (Міллер Н., 1978). Серед інших виявляється ревматоїдний фактор, кріоглобулемія змішаного типу спостерігається у 90% хворих на ІЕ. Важливим наслідком активної продукції антитіл є утворення циркулюючих імунних комплексів (ЦВК), які виявляються за різними даними у 50-100% хворих на ІЕ. Такі екстракардіальні прояви ІЕ, як серозити, шкірні васкуліти, гломерулонефрит складають класичну тріаду імунокомплексної патології. При ІЕ існують також передумови виникнення як системної гіперкоагуляції (активація системи згортання бактеріальними ендотоксинами, ЦВК і при пошкодженні клапанних структур), так і геморагічних проявів.
Бактеріємія + зміни ендотелію (серця та судин) – обов'язкові умови для виникнення ІЕ.
КЛІНІЧНА КАРТИНА
Кардіологи частіше зустрічаються з підгострим первинним ІЕ, клініка якого буде викладена докладніше.
Підгострий ІЕ – поліморфне захворювання, що вкрай ускладнює діагностику. Клінічні прояви ІЕ становлять різні поєднання симптомів:
Бактеріємії та системного запалення;
ознак ендокардиту;
Периферичні емболії;
Імунокомплексних судинних та органних поразок. Захворювання може розвинутися на тлі бактеріємії після або під
час екстрації зуба, ангіни, респіраторного захворювання, фурункульозу, панариція, тонзилектомії, цистоскопії, гінекологічних втручань або без видимих причин серед здоров'я.
Характерна лихоманка неправильного типу, що триває тижнями, навіть на фоні лікування помірними дозами антибіотиків, що супроводжується ознобами від приголомшливих до простого відчуття.
холоду, мурашок на спині. При підозрі на ІЕ рекомендується термометр кожні 3 години протягом дня, оскільки можуть спостерігатися короткочасні «свічки» температури. У деяких хворих на ІЕ температура може бути субфебрильною і навіть нормальною (хворі з вираженою недостатністю кровообігу, хронічним гломерулонефритом, з нирковою недостатністю, у пацієнтів похилого та старечого віку).
Під час огляду:блідість шкіри, петехіальні геморагічні висипання на шкірі, піднігтьові крововиливи. У довгостроково не лікованих хворих спостерігається симптом «барабанних пальців», значно частіше – так звані «годинні стекла» – опуклість нігтьових пластинок на руках. Дуже характери для ІЕ крововиливу на передній складці кон'юнктиви – плями Лукіна – майже патогномонічний для ІЕ або генералізованого сепсису синдром. Рідко виявляються великі крововиливи в підшкірній жировій клітковині - плями Жанев'є, при офтальмоскопії на очному дні - плями Рота. Під шкірою, особливо часто на долонній поверхні кистей рук, щільні багряні та болючі на дотик вузлики Ослера. Поразка суглобів частіше зустрічається у вигляді артралгій або рідко - артритів, що швидко проходять середніх і дрібних суглобів кінцівок.
При активному перебігу ІЕ відзначають швидке схуднення хворих, іноді на 4-6 кг на тиждень (за відсутності адекватного лікування).
Перелічені «периферичні» симптоми ІЕ в останні роки зустрічаються досить рідко, що пов'язано з раннім початком лікування антибіотиками при різних гарячкових станах, у тому числі при ІЕ. Однак їх слід наполегливо шукати, оскільки більшість із них мають велике діагностичне значення при «лихоманках неясного генезу».
Поразка ендокарда є провідним у клінічній картині ІЕ. При первинному підгострому перебігу захворювання ознаки вади серця, найчастіше аортальної недостатності, виявляються вже на 3-му тижні захворювання. Починає вислуховуватись протодіастолічний шум над аортою і в точці Боткіна, який за короткий проміжок часу стає грубішим. Шум посилюється при нахилі хворого вперед, при піднятих догори руках. Зазвичай з'являється також систолічний шум, який пов'язують з наявністю великих вегетацій на клапанах. При формуванні аортального пороку шуми можуть виникати раптово при перфорації клапанів.
Поява «аортального» АТ (високий систолічний і низький діастолічний) може збігатися з лівошлуночковою недостатністю, що швидко розвивається (серцева астма, набряк легень) при ураженні ІЕ аортального клапана. Значно раніше, ніж при ревматичних вадах з'являються інші судинні ознаки аортальної недостатності: «танець каротид», подвійний тон Траубе, шум Виноградова-Дюрозьє, шум Флінта. Всі ці симптоми зазвичай супроводжують вираженого руйнування клапана аорти.
При ураженні мітрального клапана виникає новий шум мітральної регургітації. При відносно великих вегетаціях на мітральному клапані може спостерігатися звуження отвору мітрального, особливо при вторинних ендокардитах, де вже мало місце ревматичне стенозування. Шум регургітації може стати особливо грубим при відриві стулки або розриві хорд на будь-якому ураженому клапані серця.
Формування вади з «новим» шумом клапанної регургітації є провідним у клініці ІЕ.
При вторинному ІЕ і натомість наявного ревматичного вади серця звертають увагу до швидке прогресування вади серця і натомість високої лихоманки.
Особливо важка діагностика пристінкового ІЕ, абсцесів клапанів, гнійних фістул міокарда. Найчастіше пристінковий ендокардит зустрічається на тлі марантичного у людей похилого віку, при злоякісних новоутвореннях з метастазами, на тлі генералізованого сепсису. Діагностика пристінкового ендокардиту та абсцесів клапанів значно покращилася із введенням у клінічну практику черезстравохідну ЕхоКГ.
Поразка міокарда тією чи іншою мірою виявляється морфологічно у всіх випадках ІЕ, але розгорнута клінічна картина міокардиту спостерігається не часто, зазвичай при так званому «імунологічному» варіанті хвороби. При ранньому розвитку міокардиту відбувається швидке розширення порожнин серця. Ознаки недостатності кровообігу (серцебиття, задишка, набряки ніг, напади ядухи) при відносно збереженому клапанному апараті можуть бути пов'язані з міокардитом. Спостерігається глухість тонів серця, подовження PQаж до повної A-V блокади, екстрасистоли,
рідко – миготлива аритмія. У крові виявляється високий рівень ЛДГ-1, КФК, МБ-КФК, міоглобіну.
Ураження перикарда з вираженою клінічною картиною при ІЕ зустрічаються рідко, хоча при ЕхоКГ-дослідженні невеликі ексудативні перикардити (300-400 мл рідини) виявляються у багатьох хворих і швидко зникають на тлі антибактеріальної терапії. Іноді над грудиною вдається вислуховувати шум тертя перикардиту. При абсцесах міокарда можливий розвиток гнійного ексудативного перикардиту, що різко збільшує перебіг хвороби і може вимагати термінового хірургічного лікування.
Частою ознакою ІЕ, навіть у дебюті хвороби, є тромбоемболії (нирки, селезінка, судини кінцівок та мезентеріальні), що супроводжуються важкими, іноді фатальними ускладненнями. Тромбоемболії коронарних артерій рідкісні, що пов'язано з особливостями заповнення коронарних артерій діастолу, але емболічні інфаркти міокарда при ІЕ зустрічаються.
Тромбоемболії є найчастішою ознакою ІЕ навіть на початку хвороби.
Судинні поразки дуже характерні для ІЕ. Це шкірні васкуліти, а також вузлики Ослера (васкуліт з аневризмою судини, мікробною вегетацією в ньому, подальшим розвитком судинної мікроаневризми, її розрив). Вузлики Ослера частіше локалізуються на долонній поверхні кистей рук, гомілок. Особливо небезпечні мікотичні аневризми артерій у судинах мозку з можливим розривом аневризми та розвитком інсульту з клінікою раптових паралічів та мозкової коми зі смертельним результатом до прохідних порізів, паралічів, короткочасних порушень мови тощо.
Неврологічні ускладнення (емболічні інсульти, субарахноїдальні крововиливи, абсцес мозку та ін) спостерігаються у 5-19% випадків ІЕ. Рідко зустрічаються гнійні менінгіти, енцефаліти, тромбоемболії центральної артерії сітківки із раптовою сліпотою.
При ІЕ на тристулковому клапані (частіше «ендокардит наркоманів») спостерігаються емболії легеневої артерії, інфарктні пневмонії з кровохарканням, множинні абсцеси легені, «септичні» пневмонії (рис. 5.2 див. на вклейці).
Нерідко уражається печінка при підгострому ІЕ: інфаркти печінки з вираженим больовим синдромом та жовтяницею або без виражених
клінічних проявів, гепатит токсичного чи імунологічного генезу. Печінка при цьому зазвичай збільшена, густа, болюча. Підвищено фракції білірубіну, трансамінази, лужну фосфатазу, змінено білкові фракції. Поразка печінки може залежати від терапії антибіотиками (цефалоспорини, ванкоміцин). У цьому випадку скасування антибіотиків призводить до швидкої нормалізації функції печінки, але рішення про відміну на фоні поточного ендокардиту завжди представляє терапевтичну проблему.
Збільшення селезінки - один із найважливіших симптомів ІЕ, але зустрічаються хворі без збільшення селезінки. У тканині селезінки часто виявляються емболічні інфаркти і тоді хворі скаржаться на різкий біль у лівому підребер'ї, іноді при інфаркті селезінки розвивається лівосторонній плеврит, можливий спонтанний розрив селезінки.
Поразка селезінки та печінки – часті прояви ІЕ.
Імунокомплексний гломерулонефрит вважався класичним для ІЕ. В даний час він зустрічається рідше і протікає доброякісно. Як правило з лікуванням ІЕ спостерігається лікування або багаторічна ремісія гломерулонефриту. Несприятливе прогностичне значення має зрідка спостерігається при ІЕ (за нашими даними, у 2,3% хворих) підгострий (екстракапілярний проліферативний) гломерулонефрит з незворотною нирковою недостатністю, що швидко прогресує. Аміноїдоз нирок також розвивається рідко.
Майже у половини хворих на ІЕ розвиваються системні імунокомплексні синдроми (серозити, гломерулонефрит, артрит, міокардит)
За відсутності ранньої адекватної терапії ІЕ зазвичай настає генералізація процесу з поразкою багатьох органів прокуратури та систем.
ОСОБЛИВІ ФОРМИ ІЕ
В останнє десятиліття набули поширення «нові» форми ІЕ. Це «ендокардит наркоманів», викликаний стафілококами чи грамнегативною мікрофлорою. Протікає важко, вражає найчастіше тристулковий клапан (хоча можливо
ураження та інших клапанів), ускладнюється легеневими тромбоемболіями, абсцесами легень, часто має рецидивуючий перебіг.
Таблиця 5.3
Клінічні ситуації, що дозволяють запідозрити інфекційний ендокардит
Основні ситуації, що дозволяють запідозрити ІЕ: |
Незрозуміла лихоманка більше 1 тижня + шум регургітації (особливо знову з'явився). Незрозуміла лихоманка більше 1 тижня + симптоми серцевої недостатності, що вперше розвинулися. Незрозуміла лихоманка більше 1 тижня + типові прояви на шкірі (вузлики Ослера, плями Жанев'є) та кон'юнктиві (плями Лукіна). Нез'ясовна лихоманка + позитивна гемокультура (з характерним для ІЕ збудником). Нез'ясовна лихоманка більше 1 тижня у хворих, які належать до групи ризику ІЕ (пороки серця, протези клапанів або інших внутрішньосерцевих структур, ін'єкційні наркомани). Незрозуміла лихоманка більше 1 тижня, пов'язана з нещодавно виконаними процедурами, здатними викликати бактеріємію (інтервал між процедурою та появою лихоманки становить менше 2 тижнів). Сепсис неясного походження |
Особливі ситуації, що викликають підозру на ІЕ: |
Тромбоемболії із невстановленого джерела. Нез'ясовні інсульти або субарахноїдальний крововилив у молодих. Численні абсцеси легень у наркоманів. Периферичні абсцеси не ясної етіології (абсцеси нирок, селезінки, тіл хребців, ендогенний ендофтальміт). Незрозуміла лихоманка більше 1 тижня + порушення атріовентрикулярної і шлуночкової провідності, що вперше розвинулися. Протез клапана + нова дисфункція протеза |
Ситуації, що вимагають розгляду ІЕ у диференціальному діагнозі |
Гострий чи швидко прогресуючий гломерулонефрит. Незрозуміла лихоманка більше 1 тижня + біль у нижній частині спини. Гематурія + біль у спині, підозра на інфаркт нирки. Геморагічний васкуліт |
Виявилася велика група «нозокоміальних» ендокардитів, пов'язаних з медичною діяльністю: ендокардити протезів клапанів, при поганому догляді за внутрішньовенними канюлями при краплинних вливаннях, при хронічному гемодіалізі, при постановці штучного водія ритму, після аорто-коронарного шуетування та ін. правило викликається нестрептококовою флорою, протікає важко, погано піддається лікуванню антибіотиками. З розвитком ЕхоКГ частіше став виявлятися ендокардит при гіпертрофічній кардіоміопатії та пристінковий ІЕ.
Значно збільшилася кількість хворих на ІЕ у літньому та старечому віці. ІЕ у цій віковій групі може частково носити нозокоміальний характер.
Клініка ІЕ похилого та старечого віку має низку особливостей. Дуже рано, іноді у перші тижні хвороби прогресує серцева недостатність, частіше спостерігається кардіотоксичний ефект антибіотиків. Діагностика ІЕ скрутна, тому що в даному віці зустрічається ряд захворювань, що протікають з високою лихоманкою та інтоксикацією. Нерідкі поєднання ІЕ та цих захворювань (ендокардит та пухлини товстої кишки, підшлункової залози, ендокардит та пієлонефрит, ендокардит та поліпозноязковий коліт, ІЕ та міеломна хвороба, ІЕ та лімфопроліферативні захворювання). У цій групі хворих найчастіше спостерігаються тромбоемболічні ускладнення (судин головного мозку), розриви мікотичних аневризм, психотичні стани.
Особливі форми ІЕ: у наркоманів (трьохстулковий клапан), на клапанах-протезах, при хронічному гемодіалізі, у старечому віці.
ЛАБОРАТОРНА ДІАГНОСТИКА
Бактеріологічна діагностика докладно викладена у розділі «Етіологія ІЕ». Слід наголосити, що не виявлена гемокультура не виключає діагноз ІЕ.
У крові кількість лейкоцитів частіше підвищена, але може бути нормальною. У лейкоцитарній формулі спостерігається паличкоядерний зсув до мієлоцитів. Характерно і має прогностичне значення зниження вмісту гемоглобіну та еритроцитів.
ШОЕ зазвичай збільшена до 50-70 мм/год, хоча у хворих з вродженими вадами серця «синього» типу при тяжкій застійній серцевій недостатності іноді при гломерулонефриті з вираженою нирковою недостатністю ШОЕ може бути нормальною або низькою. Можливі тромбоцитопенії або тромбоцитоз. Позитивний С-реактивний білок, рівень якого відбиває активність ІЕ. Підвищено рівень α2 та γ-глобулінів. Може бути хибнопозитивною реакція Вассермана, і це створює певні діагностичні труднощі.
Визначається високий рівень IgM та IgG, знижено фракції комплементу С3 та С4. Зазвичай підвищений рівень ЦВК, але за сприятливих результатів лікування спостерігається його зниження.
В аналізах сечі при високій лихоманці – альбумінурія, при інфарктах нирок – гематурія. При розвитку дифузного гломерулонефриту – стійка альбумінурія, циліндри гіалінові та зернисті, еритроцитурія свіжими та зміненими еритроцитами. Можливе зниження клубочкової фільтрації, підвищення вмісту сечовини та креатиніну у крові.
Негативна гемокультура не виключає діагноз ІЕ.
ЕХОКАРДІОГРАФІЧНА ДІАГНОСТИКА
Основним інструментальним методом діагностики ІЕ є транторакальне або чресхарчоводне ехокардіографічне дослідження. Роль ехокардіографії полягає в пошуку вегетацій, які зазвичай є додатковими ехопозитивними утвореннями різної форми, розмірів і щільності, що прикріплюються до клапанів, хордів або інших ділянок ендокарда, які зазвичай флотують по ходу струму і характеризуються високою швидкістю і хаотичність руху (рис. 5.3 (див. .на вклейці), рис.5.4), оцінці клапанної дисфункції, виявленні поширення інфекції за межі клапанного апарату.
Трансторакальна ЕхоКГ (ТТЕ)рекомендована всім пацієнтам із підозрою на ІЕ. Діагностичне значення має виявлення вегетацій, пов'язаних з клапанним або пристіночним ендокардом, особливо при локалізації в типових місцях (по траєкторії потоку регургітації) або пов'язаних з імплантованим протезним матеріалом без іншого анатомічного.
Мал. 5.4.Трансторакальна ЕхоКГ у хворого, який переніс ІЕ. Численні кальциновані вегетації (вказані стрілками) на всіх стулках аортального клапана
пояснення; внутрішньосерцевих абсцесів або фістул; нової клапанної регургітації; нового дефекту клапанного протеза При ІЕ частіше уражаються мітральний та аортальний клапани, проте у наркоманів – тристулковий, і зрідка клапан легеневої артерії.
Чресхарчове ЕхоКГ-дослідження (ЧПЕ)має велику чутливість для виявлення вегетацій та абсцесів і показано при ІЕ протезованих клапанів, при негативному результаті ТТЕ у хворих з високою клінічною ймовірністю ІЕ та ускладнення ІЕ.
ТТЕ і ЧПЭ можуть давати хибнонегативні результати, якщо вегетації маленькі або відрив вегетації з емболією. Можливості ЕхоКГ для передбачення тромбоемболії обмежені. Найбільший ризик виникає при великих (понад 10 мм) рухомих вегетаціях на передній мітральній стулці.
Показання до повторних ЕхоКГ досліджень:
ППЕ після позитивної ТТЕ у хворих з високим ризиком ускладнень;
ППЕ через 7-10 днів після першої ППЕ, якщо залишається підозра на ІЕ, або при тривожному клінічному перебігу під час раннього лікування ІЕ. У деяких випадках вегетації на той час збільшуються і стають видимими, або абсцеси або фістули можуть стати очевидними. Збільшення розмірів вегетацій при повторній реєстрації, незважаючи на відповідну антибактеріальну терапію, асоційовано з підвищенням ризику ускладнень та необхідністю хірургії;
Нез'ясовне погіршення симптомів серцевої недостатності, зміна шумів у серці, новий атріовентрикулярний блок або аритмія;
Динамічне ехокардіографічне дослідження (з періодичністю 10-14 днів) дозволяє відстежувати розміри та акустичну щільність вегетації, діагностувати ускладнення. На фоні лікування розмір вегетації може зменшитися аж до зникнення вегетації, а акустична щільність може збільшуватися в міру їх організації.
Ехокардіографія є основним методом виявлення вегетації на клапанах серця та руйнівних наслідків ІЕ (перфорації стулок, розриви хорд, фістули та абсцеси).
КРИТЕРІЇ ДІАГНОЗУ
Діагностика гострого ІЕ ґрунтується на виявленні симптомів сепсису та ознак ураження клапана серця. Клініка сепсису є яскравою та демонстративною, темпи клапанної деструкції при гострому ІЕ високі – 7-10 днів, тому великих діагностичних проблем зазвичай не виникає. Тим більше, що «ворота» інфекції в більшості випадків при гострому ІЕ відомі.
Основні симптоми та ознаки сепсису: гектична або постійна лихоманка (39-40 ° С) і вище, що супроводжується ознобами та профузними потами; тяжкий загальний стан хворого, зумовлений інтоксикацією; часте розвиток ДВС-синдрому; спленомегалія; септикопіємія; позитивна гемокультура, нерідко вже на тлі розпочатої антибактеріальної терапії; судинна недостатність; наявність «воріт» інфекції. В аналізах крові: анемія, різко збільшена ШОЕ, лейкоцитоз із різким зрушенням вліво (до мієлоцитів), токсогенна зернистість, тромбоцитопенія. Також може визна-
ділитися імунодефіцитний стан, вторинне у більшості випадків, зі зниженням імуноглобулінів, депресією Т-системи, порушенням фагоцитозу. При ЕхоКГ-дослідженні виявляється швидко прогресуюча деструкція ураженого клапана, високий ступінь регургітації при доплер-ехоКГ. Процес може не обмежуватися клапанами, можливий розвиток гнійного перикардиту, абсцесів та гнійних фістул у міокарді. Течія хвороби яскрава, маніфестна, і навіть за відсутності периферичних імунокомплексних синдромів (вони рідше спостерігаються при гострих формах ІЕ) діагноз ставиться досить швидко. Звернення до діагностичних критеріїв у випадках гострого ІЕ досвідченому лікареві необов'язкове.
Діагностика гострого ІЕ будується на виявленні симптомів сепсису та ураження клапанів серця.
Навпаки, діагностика підгострого ІЕ – надзвичайно складне завдання. Захворювання в цьому варіанті поліморфно клінічно, ЕхоКГ-ознаки (мікробні вегетації, регургітація, клапанна деструкція та ін) можуть бути відсутні в перші 4-6 тижнів хвороби. Джерело інфекції не завжди очевидне, або його важко асоціювати з клінічною картиною. Різні синдроми підгострого ІЕ можуть виходити першому плані і впливати негативним чином напрям діагностичного пошуку. Наприклад, симптоми гломерулонефриту можуть бути нирковою «маскою» ІЕ.
Нижче наводяться критерії ІЕ DUKE (Duke Endocarditic Service, USA, 1994), прийняті в англомовних країнах, їх модифікація, запропонована В.П.Тюріним у 2001 р., а також критерії діагнозу підгострого ІЕ, розроблені на кафедрі факультетської терапії1.
Діагноз підгострого ІЕ пропонується вважати: "достовірним- при поєднанні 2 основних клінічних критеріїв з 1 додатковим і не менше ніж з 2 параклінічними; "імовірним- при поєднанні 2 основних критеріїв, один з яких – шум регургітації, з 1 додатковим навіть за відсутності параклінічного підтвердження; "можливим- при поєднанні основних та додаткових клінічних та параклінічних критеріїв, але без шуму регургітації та наявності ехокардіографічних критеріїв, при цьому не виключаються інші напрямки діагностичного пошуку.
Таблиця 5.4
Діагностичні критерії ІЕ Duke (у модифікації J. Li, схвалені Американською асоціацією кардіологічної в 2005 р.)
Патологічні зміни: вегетації або внутрішньосерцеві абсцеси, підтверджені гістологічним дослідженням, що виявило активний ендокардит.
Б. Клінічні критерії:
ВЕЛИКІ КРИТЕРІЇ
або НАСЕКгрупа або Staphylococcus aureus,
Достовірний інфекційний ендокардит |
А. Патоморфологічні ознаки: Мікроорганізми виявлені при бактеріологічному або гістологічному дослідженні вегетацій, емболів або зразків із внутрішньосерцевих абсцесів, Патологічні зміни: вегетації або внутрішньосерцеві абсцеси, підтверджені гістологічним дослідженням, що виявило активний ендокардит. Для діагнозу достатньо виявлення одного з наведених вище критеріїв. Б. Клінічні критерії: два великих критерії або один великий і три малих критерії, або п'ять малих критеріїв |
Можливий інфекційний ендокардит |
Один великий і один малий критерій або три малі критерії |
Виключений інфекційний ендокардит |
Безперечний альтернативний діагноз, що пояснює симптоми хвороби, Зникнення симптомів інфекційного ендокардиту на фоні лікування антибіотиками, менш ніж за 4 дні, Відсутність патологічних підтверджень інфекційного ендокардиту при операції або аутопсії при терапії антибіотиками менше ніж 4 дні, Недостатня кількість критеріїв ймовірного інфекційного ендокардиту, перерахованих вище |
Клінічні критерії інфекційного ендокардиту |
ВЕЛИКІ КРИТЕРІЇ |
1. Позитивна гемокультура: Типові для ІЕ збудники, виділені з двох роздільно взятих проб крові: Viridans streptococci, Streptococcus bovis,або НАСЕКгрупа (Haemophilus spp., Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eirenella spp., Kingella kingae),або Staphylococcus aureus,або позалікарняні ентерококи за відсутності первинного вогнища, |
Закінчення табл. 5.4
збудники, що узгоджуються з ІЕ, виділені з гемокультури при дотриманні наступних умов: як мінімум два позитивні результати дослідження проб крові, взятих з інтервалом не менше 12 год, або три позитивні результати з трьох, або більшість позитивних результатів з чотирьох проб крові і більше (інтервал між взяттям першої та останньої проби має становити як мінімум 1 год), Одноразове виявлення Coxiella burnetiiабо титру IgG до цього мікроорганізму >1:800. 2. Докази ураження ендокарда: Позитивні дані трансторакальної ехокардіографії (трансезофагеальної за наявності протезованих клапанів у пацієнтів з можливим ІЕ за клінічними критеріями або виявлення ускладнень у вигляді навколоклапанного абцесу): свіжі вегетації на клапані або структури, що підтримують його, або імплантованому матеріалі, або абсцес, або нова дисфункція Знову сформована клапанна регургітація (наростання або зміна серцевого шуму не враховується) |
МАЛІ КРИТЕРІЇ |
Схильність: серцеві стани або часті внутрішньовенні ін'єкції (у тому числі наркоманія і токсикоманія). Температура тіла 38 ° С і від. Судинні феномени: емболії великих артерій, септичні інфаркти легені, мікотичні аневризми, внутрішньомозкові крововиливи, геморагії на перехідній складці кон'юнктиви та ушкодження Жанев'є. Імунологічні феномени: гломерулонефрит, вузлики Ослера, плями Рота та ревматоїдний фактор. Мікробіологічні дані: позитивна гемокультура, яка не відповідає великому критерію (за винятком одноразових позитивних культур коагулазанегативних стафілококів, зазвичай епідермального стафілокока та мікроорганізмів, що не є причиною ІЕ) або серологічне підтвердження активної інфекції, зумовленої потенційним збудником ІЕ (Coxiella burnetii,бруцели, хламідії, легіонели) |
Таблиця 5.5
Критерії діагнозу підгострого ІЕ, розроблені на кафедрі факультетської терапії РДМУ (1992)
Таблиця 5.6
Діагностичні критерії Duke у модифікації В.П. Тюріна, 2001 р.
Великі критерії |
1. Позитивна гемокультура з щонайменше 2 окремих проб крові незалежно від виду збудника. 2. ЕхоКГ-ознаки ІЕ: вегетації на клапанах серця або підклапанних структурах, абсцес або дисфункція протезованого клапана, вперше виявлена клапанна недостатність |
Малі критерії |
1. Попереднє ураження клапанів чи внутрішньовенна наркоманія. 2. Гарячка вище 38 °С. 3. Судинні симптоми: артеріальні емболії, інфаркти легень, мікотичні аневризми, інтракраніальні крововиливи, симптом Лукіна. 4. Імунні прояви: гломерулонефрит, вузлики Ослера, плями Рота, ревматоїдний фактор. 5. Збільшення селезінки. 6. Анемія. |
ІЕ вважається достовірним, якщо представлені: 2 великі критерії або 1 великий і 3 малих критерії або 5 малих критеріїв.
Підгострий ІЕ відрізняється клінічним різноманіттям, що суттєво ускладнює діагноз. Використання діагностичних критеріїв систематизує діагностичний пошук.
На наш погляд, так званий «імовірний» ІЕ дозволяє починати антибактеріальну терапію. При цьому треба пам'ятати, що поєднання таких симптомів, як лихоманка, васкуліт, спленомогалія характерно і для ВКВ, системних васкулітів, лімфопроліферативних захворювань, і до тих пір, поки не виявляється власне клапанне ураження (ендокардит) з шумом регургітації, діагностичний пошук повинен продовжуватися.
ДИФЕРЕНЦІЙНИЙ ДІАГНОЗ
Диференціальна діагностика гострого ІЕ не становить великої складності через чіткі ознаки захворювання.
1. У клінічній картині домінує власне сепсис – гектична чи монотонно-висока лихоманка, тяжка інтоксикація, септико-піемія, ДВС-синдром, симптоматика токсичного шоку.
2. На цьому фоні проявляється клініка прогресуючої клапанної деструкції з розвитком регургітації великого об'єму та тяжкої серцевої недостатності.
3. Як правило, є очевидні «ворота інфекції», повторно висівається позитивна гемокультура, навіть при початку антибактеріальної терапії.
4. Характерні зміни крові – тяжка анемія, різке збільшення ШОЕ, лейкоцитоз зі зсувом вліво, токсогенна зернистість нейтрофілів, тромбоцитопенія. Також може визначатись імунодефіцитний стан: зниження імуноглобулінів, депресія Т-системи, фагоцитозу.
У поєднанні з ЕхоКГ-ознаками ІЕ, які з'являються протягом 1-2 тижнів хвороби, діагноз гострого ІЕ стає цілком достовірним на ранніх етапах хвороби, що не виключає його тяжкого прогнозу.
Гострий ІЕ – це сепсис («ворота інфекції», гемокультура) зі швидким руйнуванням клапана та розвитком серцевої недостатності.
Підгострий ІЕ, як захворювання з поліморфною клінічною картиною, навпаки, дуже складний для ранньої діагностики. Основні захворювання, що вимагають диференціації з підгострим ІЕ, наведені нижче.
1. У зв'язку з високою поширеністю лімфопроліферативних захворювань диференціація їх з підгострим ІЕ виходить на перше місце.
2. У хворих з ревматичними вадами серця поява невмотивованої лихоманки нерідко є приводом до гіпердіагностики ІЕ. З іншого боку, прогресуюча серцева недостатність, підвищення температури після ГРЗ, поява позитивних т.зв. «ревмопроб», багато років сприяли гіпердіагностиці ревматичної лихоманки у хворих з зовсім іншою причиною симптомів, що розвиваються - вторинного ІЕ, у тому числі маломаніфестного (затяжного), тромбоемболії дрібних гілок легеневої артерії та ін.
3. Найбільш складний диференціальний діагноз ІЕ з імунними феноменами (нефрит, серозит, васкуліт, міокардит) та ВКВ підгострої або хронічної течії з розвитком вальвуліту – ендокардиту Лібмана-Сакса. Параклінічні симптоми, за винятком переконливих ЕхоКГ ознак ІЕ, можуть бути неінформативними. Найбільш переконливими і вирішальними в діагностиці є ознаки пороку серця, що швидко формується, з великим обсягом регургітації і деструкцією клапанних і підклапанних структур при ІЕ, що зовсім не властиво ендокардиту при ВКВ та інших захворюваннях, що позначаються як дифузні хвороби сполучної тканини.
4. У людей похилого віку нерідко виникає необхідність диференціації гарячкових та інших (серозит, васкуліт) паранеопластичних симптомів і підгострого ІЕ. У даного контингенту хворих можуть бути виявлені ознаки клапанної патології, найчастіше – ідіопатичного кальцинозу фіброзних та клапанних структур. Астенізація, анемія, прискорення ШОЕ, втрата маси тіла супроводжують різноманітні захворювання. Гарячка характерна для онкозахворювань кишечника, нирок, підшлункової залози. Алгоритм диф-
ференціального обстеження знаходиться у площині поглибленої діагностики онкологічних процесів зазначеної локалізації.
5. ІЕ підгострої течії може розвиватися на тлі імунопатології – лімфоми, парапротеїнемії. Ми спостерігали приєднання ІЕ на фоні мієломної хвороби, хвороби Крона, лімфом. Можливий розвиток марантичного ендокардиту при онкологічних процесах різної локалізації з подальшим інфікуванням.
Виходячи з вищевказаного, рекомендований алгоритм діагностичного пошуку при гарячковому стані непоясненого походження у хворих з ознаками (або без них) клапанної патології повинен орієнтуватися на клінічні та ультразвукові ознаки ІЕ: вегетації, деструкція, шум регургітації, наростання серцевої недостатності. Велике значення має наявність тромбоемболічного синдрому відповідно до локалізації ендокардиту. Не можна виключити призначення антибіотиків широкого спектра в діагностичних цілях при діагнозі «ймовірного» ІЕ.
Підгострий ІЕ слід відрізняти від інших лихоманкових захворювань (лімфом, пухлин, дифузних хвороб сполучної тканини).
ЛІКУВАННЯ
Лікування ІЕ є важким, і кожен конкретного хворого доводиться вирішувати завдання з багатьма невідомими. Зупинимося на загальних засадах лікування ІЕ.
1. При лікуванні ІЕ застосовувати антибіотики бактерицидної дії і, наскільки можна, внутрішньовенно, т.к. викликаючі мікроорганізми щільно замуровані у фібрині вегетації, васкуляризація клапанів виражена слабко і ефект, що пригнічує інфекцію, досягається тільки бактерицидними антибіотиками.
2. Необхідно раннє призначення антибіотиків, поки процес локалізується тільки на клапані, а генералізація його не настала. На жаль, це положення потребує ранньої діагностики ІЕ, яка вдається далеко не завжди.
3. Антибіотики слід призначати до первинного взяття бактеріологічних посівів крові.
4. Вибір схеми лікування визначається виділеним збудником ІЕ. Якщо збудник при сівбі крові не виявлений або необхідний невідкладний початок терапії, то застосовуються режими емпіричної терапії.
5. Дози антибіотиків, що застосовуються, повинні бути максимально переносимими. Неприпустиме зменшення дозу після отримання початкового ефекту в процесі лікування. Найчастіше така тактика призводить до резистентності до терапії та ранніх рецидивів.
6. Лікування ІЕ має бути тривалим, середній термін застосування антибіотиків 4-6 тижнів з моменту отримання початкового ефекту. Підрахунок днів тривалості курсу лікування антибіотиками, що рекомендується, повинен починатися з першого дня, коли культура крові стане негативною. При розвитку резистентності до терапії може знадобитися заміна препарату, подовження курсу лікування, переведення хворого на кардіохірургічний заклад.
7. Лікування антибіотиками хворих на ІЕ природних клапанів після операції з імплантацією штучного клапана повинно відповідати режимам лікування ІЕ протезу клапанів. Якщо отримано зростання мікроорганізмів із віддалених тканин, після операції рекомендується повний курс антимікробної терапії; за відсутності зростання тривалість лікування може бути зменшена на кількість днів лікування ІЕ до операції.
Принципи підбору антибіотиків
Найбільш просто підібрати антибіотик для лікування ІЕ, якщо відомий збудник та його чутливість до антибіотиків. У реальних умовах швидко виділити справжню гемокультуру часто не вдається, і не кожен виділений мікроорганізм може бути визнаний справжнім збудником.
При стрептококових збудниках краще застосовувати пеніцилін до 20 млн од. і більше натрієвої солі на добу або ампіцилін 8-12 г, зазвичай у поєднанні з будь-яким аміноглікозидом (гентаміцин - 240 мг на добу, нетилміцин до 200 мг). При неефективності такої комбінації можуть застосовуватися цефалоспорини: цефт-
ріаксон – 2 г на добу, фортум – 4-5 г на добу, препаратами резерву є тієнам – 4 г на добу, ванкоміцин до 2 г на добу. При ІЕ, викликаному резистентними до згаданих антибіотиків ентерококами (актуальна терапевтична проблема!) може застосовуватися тейкопланін.
При ІЕ, викликаному стафілококами, золотистим та білим, найчастіше застосовуються аугментин (амоксиклав) до 4-8 г на добу, уназин, різні цефалоспорини, особливо цефтріаксон та фортум; рифампіцин до 0,9-1,2 г на добу, тієнам та ванкоміцин.
Мікроорганізми НАСЕК: найбільш ефективними є цефтріаксон і фортум, може застосовуватися ванкоміцин.
Бруцельозні та хламідійні ендокардити чутливі до лікування доксацикліном, еритроміцином, аміноглікозидами, клотримазолом.
ІЕ, що викликається патогенними грибами, протікає дуже важко. Для лікування застосовують амфотерицин Б, 5-флюроцітозін, потім зазвичай проводиться протезування клапана. Прогноз грибкового ендокардиту зазвичай дуже серйозний.
При невстановленій етіології ендокардиту зазвичай починають лікування з комбінації ампіциліну (8-12 г на добу) з аміноглікозидами. Замість ампіциліну можуть бути використані уреїдопеніциліни (азлоцилін, піперацилін до 20 г на добу).
При неефективності групи пеніциліну застосовують цефалоспорин (кефзол, фортум, цефтріаксон), тієнам, ціпрофлоксацин, ванкоміцин, тейкоплаксин.
Підбір терапії у хворих на ІЕ з негативною гемокультурою значно важче, а прогноз захворювання гірший, ніж при ІЕ з відомим збудником.
При виборі антибіотика враховується відома гемокультура, при невстановленій етіології ІЕ лікування починають із комбінації ампіциліну та аміноглікозидів.
У комплексній терапії ІЕ значну роль відіграє імунозамісна терапія - комплекси імуноглобулінів, що застосовуються у вигляді болюса або в невеликій крапельниці (100 мл) - октогам, ендобуліну, дозволяють подолати стійкість мікроорганізмів до антибіотиків. Застосовується також плазмофарез як додатковий чинник боротьби із бактеріальними антигенами, токсинами тощо.
Глюкокортикоїди рідко застосовуються для лікування ІЕ, оскільки після гарного безпосереднього ефекту значно частіше спостерігаються рецидиви ендокардиту. Крім того, глюкокортикоїди, знижуючи будь-яку лихоманку, не дозволяють об'єктивно оцінити ефект антибіотика. Однак при ІЕ можуть виникати ситуації, що вимагають застосування преднізолону: невідкладні стани – бактеріальний шок, коли преднізолон або дексаметазон вводиться внутрішньовенно крапельно, при алергічній непереносимості антибіотиків, а також при імунологічних синдромах (міокардит, нефрит, васкуліт, артрит). У цьому випадку преднізолон призначають після отримання початкового ефекту антибактеріальної терапії та скасовують також за 1-1,5 тижні до закінчення лікування антибіотиками.
Хірургічні методи лікування
Показання до хірургічного лікування наведені нижче.
1. Протезування інфікованого клапана при гострому та підгострому ІЕ, що викликається високовірулентною інфекцією, яка стійка до антибактеріальної терапії (персистуюча бактеріємія з позитивною гемокультурою через тиждень після початку лікування антибіотиками). Це єдина нагода зберегти життя таким хворим.
2. Прогресуюча серцева недостатність, обумовлена клапанною деструкцією, що швидко розвивається.
3. ІЕ, викликаний збудниками, спочатку стійкими до антимікробної терапії (патогенні гриби, синьогнійна паличка та ін).
4. Ендокардит протезу. У ряду хворих ендокардит протеза може бути вилікуваний антибіотиками без хірургічної операції (О.М. Буткевич, В.П. Тюрін, Д. Кайс та ін.).
5. Абсцеси міокарда, абсцеси клапанного кільця, гнійні фістули міокарда.
6. Великі (понад 10 мм), пухкі, рухливі вегетації на хордах, відриви стулок, що загрожують тромбоемболії в життєво важливі органи.
З погляду прогнозу хірургічного лікування рекомендується перевести хворого з допомогою антибактеріальної терапії в нестійку ремісію, та був оперувати. Не слід також забувати про післяопераційний ендокардит клапанного протезу.
ПРОФІЛАКТИКА
Доцільним є обов'язкове профілактичне використання антибіотиків короткими курсами в осіб з підвищеним ризиком розвитку ІЕ при лікувальних або діагностичних втручаннях, які можуть викликати бактеріємію (див. нижче). За 30 хв-1 годину до маніпуляцій вводиться 1.000.000 од. пеніциліну або 2 г оксациліну (мапіциліну) протягом 1-3 діб або використовуються інші схеми (табл. 5.3).
Ризик розвитку ІЕ при кардинальній патології представлений в такий спосіб.
Захворювання з високим ризикомприєднання ІЕ:
Протезовані клапани серця (у тому числі біологічні трансплантати);
Складні вроджені вади серця «ціанотичного» типу (зокрема після хірургічної корекції);
Раніше перенесений інфекційний ендокардит;
Сформовані хірургічно-системні або легеневі судини. Захворювання зі середнім ризикомприєднання ІЕ:
Придбані клапанні вади серця;
Вроджені вади серця «неціанотичного» типу, включаючи бікуспідальний аортальний клапан (виключається вторинний дефект міжпередсердної перегородки);
Пролапс мітрального клапана з вираженою регургітацією або значним потовщенням клапана (міксоматозна дегенерація);
Гіпертрофічна кардіоміопатія. Захворювання з низьким ризикомприєднання ІЕ:
Вторинний дефект міжпередсердної перегородки;
Після хірургічних операцій з приводу перев'язки відкритої артеріальної протоки та пластики дефекту міжпередсердної перегородки;
Пролапс мітрального клапана без регургітації;
Після операції аортокоронарного шунтування;
Після імплантації електрокардіостимулятора;
При функціональних шумах серця.
Профілактику рекомендують проводити у хворих з високим та помірним ризиком розвитку ІЕ, при стоматологічних втручаннях на періодонті, профілактичному очищенні зубів або імплантантів, при тонзилілі аденоїдектомії, бронхоскопії з жорстким бронхоскопом, операціях на жовчовивідних шляхах або кишківнику.
У осіб з підвищеним ризиком розвитку ІЕ (пороки серця, клапани-протези, перенесений ІЕ) рекомендується профілактичне застосування антибіотиків при діагностичних та лікувальних маніпуляціях, що супроводжуються бактеріємією (хірургічні операції, цистоскопія та ін.)
При медичних процедурах у порожнині рота, дихальних шляхах, стравоході (антибактеріальна профілактика спрямована проти, в першу чергу, стрептококів зеленої групи та НАСЕК-групи): За відсутності алергії на пеніцилін: амоксицилін 2 г (дітям 50 мг/кг) внутрішньо за 1 годину до процедури; амоксицилін або ампіцилін 2 г (дітям 50 мг/кг) внутрішньовенно за 30-60 хв. до процедури при неможливості прийому препарату внутрішньо; При алергії на пеніцилін: кліндаміцин 600 мг (дітям 20 мг/кг) або азитроміцин, або кларитроміцин 500 мг (діти 15 мг/кг) за 1 годину до процедури, або цефалексин 2 г (діти 50 мг/кг) внутрішньо за 1 год. до процедури |
При медичних процедурах на сечостатевих органах або шлунково-кишковому тракті антибактеріальна профілактика спрямована на ентерококи, Streptococcus bovis, Enterobacteriaceae:За відсутності алергії на пеніцилін: Хворим на групу високого ризику: амоксицилін або ампіцилін 2 г внутрішньовенно + гентаміцин 1,5 мг/кг внутрішньовенно за 30-60 хв. до процедури, через 6 годин амоксицилін або ампіцилін 1 г всередину або ампіцилін 1 г внутрішньовенно або внутрішньом'язово; Хворим групи середнього ризику: амоксицилін або ампіцилін 2 г (дітям 50 мг/кг) внутрішньом'язово або внутрішньовенно за 30-60 хв. до процедури або амоксицилін 2 г (дітям 50 мг/кг) внутрішньо за 1 годину до процедури. При алергії на пеніцилін: Хворим на групу високого ризику: ванкоміцин 1 г (дітям 20 мг/кг) внутрішньовенно за 1-2 години до процедури + гентаміцин 1,5 мг/кг внутрішньовенно або внутрішньом'язово; Хворим на групу середнього ризику: ванкоміцин 1 г (дітям 20 мг/кг) внутрішньовенно за 1-2 години до процедури |