Симптоми та лікування васкуліту у дітей. Геморагічний васкуліт – причини, симптоми та лікування Токсико геморагічний васкуліт у дітей
Це особливий вид ураження судин, що вражає дрібні судини організму дітей: капіляри, дрібні артерії та вени. Захворювання проявляється через 1 – 4 тижні після перенесеної бактеріальної чи вірусної інфекції: скарлатина, ангіна. У цій статті ми розглянемо геморагічний васкуліт у дітей – лікування, фото, симптоми, причини, клініка, патогенез захворювання.
Причини
Поширене системне захворювання з переважним ураженням мікроциркуляторного русла – це геморагічний васкуліт. Зазвичай його симптоми виникають у віці 7 – 12 років. Частота становить 13,5: 100 000 дітей.
Велику роль розвитку захворювання грають інфекції. Найчастіше симптоми розвиваються у малюків із хронічним тонзилітом, карієсом зубів, туберкульозною інфекцією. Нерідко починається через 1 – 4 тижні після ангіни, ГРВІ, скарлатини чи іншого дитячого інфекційного захворювання. Поряд з інфекційним фактором можливими причинами геморагічного васкуліту у дітей можуть бути:
- вакцинація,
- лікарська непереносимість,
- харчова алергія,
- травма,
- охолодження.
Певне значення має стан макроорганізму: реактивність дитини, спадкова схильність до алергічних хвороб.
Мікробний або інший причинний агент призводить до сенсибілізації організму, на тлі чого при дії вирішального фактора розвивається гіперергічна реакція, в патогенезі якої провідну роль відіграють зміну імунних механізмів та порушення системи зсідання крові. Зміни стосуються як гуморального, і клітинного імунітету з недостатнім розвитком гіперчутливості на кшталт реакції Артюса і Санарелли - Шварцмана.
Патогенез. У дитини, яка хворіє на геморагічний васкуліт, виражені також аутоімунні процеси з утворенням імунних комплексів і фіксацією їх переважно на рівні vasa vasorum, що має особливе значення у формуванні гломерулонефриту. Запальні зміни і порушення проникності судинної стінки посилюють викид вазоактивних амінів - гістаміну, серотоніну, кінінів, що збільшується у хворих. Порушення системи згортання крові проявляються у вигляді внутрішньосудинної гіперкоагуляції - підвищення тромбопластиноутворення, наростання концентрації фібриногену, активації фібринолітичної системи. Підсумком ураження судинної стінки при лікуванні геморагічного васкуліту, порушення її проникності та зміни системи згортання крові є виражені мікроциркуляторні розлади з утворенням крововтрат, у важких випадках – аж до вогнищ некрозу.
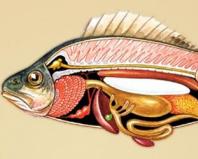
Наявне системне ураження мікроциркуляторного русла, іноді в патологічний процес залучаються також дрібні артерії. Макроскопічні зміни проявляються у вигляді шкірних крововтрат (рідко - набряку тканин суглобових сумок), точкових або великих крововиливів і дрібних некрозів на слизовій оболонці травного тракту (частіше в тонкій і товстій кишках, червоподібному відростку). Запальний та деструктивний процеси можуть переходити на м'язову та серозну оболонки кишечника, що призводить до того, що виникають симптоми перитоніту. Нирки можуть бути зовні не змінені або мають макроскопічні ознаки, властиві дифузному гломерулонефриту.
Мікроскопічне дослідження виявляє деструктивні, деструктивно-продуктивні та продуктивні артеріоліти, капілярити, венуліти з послідовним розвитком мукоїдного набухання, фібриноїдної та проліферативної зміни стінки судин з наслідком склерозу уражених ділянок.
Симптоми появи геморагічного васкуліту
Перебіг захворювання може бути гострим, рецидивуючим та хронічним. У дитячому віці частіше спостерігається гостра течія з бурхливим хвилеподібним розвитком висипів, суглобових та абдомінальних болів, а в ряді випадків – швидким приєднанням ниркового синдрому. Проте трапляються і легкі гострі форми васкуліту, які у вигляді моносиндрому (зазвичай шкірного) чи поєднання двох станів. Одужання настає до кінця місяця.
Клініка. В даний час він нерідко приймає рецидивуючий (до 3 міс.) або хронічний перебіг. При хронічному перебігу лікування загострення спостерігається нерідко протягом кількох років. Хронічний перебіг найбільш властивий варіантам з ураженням нирок, але може бути і у хворих без ниркового синдрому.
Геморагічний васкуліт у дітей характеризується підвищенням температури та різними поєднаннями типових синдромів - шкірного, суглобового, абдомінального та ниркового. Протікає гостро з можливим одужанням чи рецидивами. Зустрічається як самостійна хвороба при інфекційних, ревматичних та гематологічних захворюваннях. Частота однакова, хворіють переважно діти молодшого та старшого шкільного віку.
Ускладнення: При розвитку абдомінального стану можливі хірургічні ускладнення (інвагінація, кишкова непрохідність, перфорація кишки з розвитком перитоніту). Хвороба Шенлейна-Геноха може ускладнитися ГНН або ХНН.
Діагностика
Діагноз встановлюють за наявністю симетрично розташованої дрібноплямистої висипки на ногах. Труднощі виникають, якщо перші симптоми геморагічного васкуліту – це біль у суглобах, животі чи зміни в аналізах сечі. У цих випадках діагноз можна поставити лише при наступній появі типового висипу.
Діагноз ставлять на підставі:
- симетричних висипань на кінцівках, рідко – на обличчі та тулубі;
- поліартриту з інтенсивними болями у великих суглобах, що не залишає суглобових деформацій;
- виражених нападоподібних болів у животі у поєднанні з блюванням, рідше – шлунково-кишковими кровотечами;
- помірної протеїнурії та мікрогематурії або гломерулонефриту з нирковою недостатністю, що виникли через 2 – 4 тижні після прояву інших симптомів.
Основний діагностичний критерій геморагічного васкуліту, що зустрічається у всіх хворих – шкірний синдром.
Диференціальний діагноз
У типових випадках діагностика геморагічного васкуліту не становить труднощів. Однак при швидкому зникненні шкірного синдрому або появі типових висипів у пізні терміни перед лікуванням може виникнути необхідність проведення диференціального діагнозу з ревматизмом, захворюваннями шлунково-кишкового тракту, гломерулонефритом.
При лікуванні та діагностуванні ревматизму, його початкові симптоми це: лихоманка, поліартрит, помірний лейкоцитоз, збільшення ШОЕ, проте на відміну від ГВ швидко приєднуються кардит, іноді мала хорея. Абдомінальний синдром спостерігається під час лікування багатьох соматичних, інфекційних та хірургічних захворювань. Слід враховувати, що біль у животі при геморагічному васкуліті немає певної локалізації, відрізняються інтенсивністю, але періодично зникають; проте остаточний діагноз та призначення лікування можливі лише при появі висипів на шкірі. На відміну від гломерулонефриту іншої етіології появі змін у сечі завжди передують шкірні зміни, біль у суглобах чи животі.
Клинка геморагічного васкуліту у дітей така, що синдром висипань, болі та набряклість суглобів на фоні підвищення температури спостерігаються іноді як початкові симптоми системного червоного вовчаку, при якій є нехарактерні для ГВ гематологічні та імунологічні зрушення: панцитопенія, феномен вовчакових клітин, високі крові. Шкірний синдром, біль у суглобах зустрічаються і під час лікування септичних станів, але у таких хворих відзначаються тривале підвищення температури, високий лейкоцитоз зі зрушенням вліво, великий висип без чіткої симетричної локалізації. Іноді він зустрічається при лікуванні лейкозів, для якого характерні зміни периферичної крові та стернального пунктату.

Лікування
Лікування геморагічного васкуліту у дітей має бути комплексним.
При призначенні лікування враховують локалізацію ураження, вираженість клінічних симптомів геморагічного васкуліту та можливі причини розвитку. Велике значення у лікуванні васкуліту має дотримання суворого постільного режиму, особливо при шкірному синдромі. Зазначено, що порушення постільного режиму призводить до появи нових висипів. Тільки через 2 тижні після зникнення висипання, дитина, яка перебуває на строгому постільному режимі, переводиться на напівліжковий, а потім - на загальний.
Дієта при геморагічному васкуліті
Необхідність призначення "ниркового" столу виникає лише у хворих із вираженим гломерулонефритом; при сильних болях у животі протягом 2 - 3 днів дитина отримує дієту, що щадить, в інших випадках призначають загальний стіл. Широко застосовуються вітаміни (аскорбінова кислота, рутин, вітаміни групи В) та антигістамінні препарати (димедрол, діазолін або тавегіл).

Препарати лікування
Якщо виникли такі симптоми, як біль у суглобах або животі, то призначають знеболювальні засоби, анальгін, літичну суміш з амідопірину, новокаїну та димедролу. За наявності осередкової інфекції на лікування геморагічного васкуліту призначають антибіотики. Медикаментозне лікування має позитивний ефект, що при протіканні з обмеженими висипаннями та помірно вираженим суглобовим та абдомінальним синдромами. У гостро поточних випадках хвороби з бурхливим поширенням шкірних крововтрат, вираженим суглобовим, абдомінальним синдромами для лікування застосовують засоби з протизапальною та імунодепресивною дією (індометацин, преднізолон).
- Щоб вилікувати геморагічний васкуліт у дітей, Індометацин призначають у вікових дозах при сильних хвилеподібних болях у суглобах.
- Преднізолон застосовують коротким курсом, максимальна добова доза становить 1 мг/кг. Максимальну дозу дають протягом 1 - 2 тижні, потім її знижують і повністю скасовують через місяць.
- При тяжкому перебігу з яскравими проявами та зміною системи згортання крові вводять підшкірно гепарин по 200 – 300 ОД/кг 4 рази на добу до зникнення висипів та кишкових кровотеч.
- Для лікування ревматичного гломерулонефриту призначається така ж терапія, як і за гломерулонефритів іншого генезу.

Лікування висипки при геморагічному васкуліті
- Показано базисну терапію гепарином та антиагрегантами. Дози гепарину підбирають індивідуально залежно від ступеня тяжкості (в середньому 300-500 ОД/кг, рідше – вищі). Лікування геморагічного васкуліту проводять протягом 4 - 6 - 8 тижнів з поступовим скасуванням препарату.
- З дезагрегантів для лікування призначають дипіридамол (3 - 5 мг/кг/добу), пентоксифілін, антиагрегантів третього покоління - індобуфен (ібустрин), тиклопідин. З метою активації фібринолізу застосовують нікотинову кислоту, ксантинолу нікотинат.
- При тяжкому перебігу в гострий період застосовують преднізолон у добовій дозі 0,5 - 1 мг/кг (коротким курсом), перманентну гепаринізацію, внутрішньовенне введення реополіглюкіну, глюкозоновокаїнової суміші (у співвідношенні 3: 1), за показаннями проводять сеанси плазма перед нізолоном.
Антибіотики для лікування геморагічного васкуліту призначають лише у разі вогнищевої інфекції.
Наслідки: 60 - 65% хворих одужують, але можливо рецидивуючий перебіг. У разі розвитку хвороби дитина потребує спостереження нефролога, т.к. результатом може бути хронічна ниркова недостатність.
Найчастіше лікування геморагічного васкуліту в дітей віком закінчується сприятливо. Однак при генералізованих, важко протікають формах з вираженим абдомінальним, а також у разі розвитку хронічного гломерулонефриту може настати летальний кінець. Причиною смерті є перитоніт чи хронічна ниркова недостатність.
Тепер ви знаєте основні причини геморагічного васкуліту у дітей, симптоми, діагностику та способи лікування.
Геморагічний васкуліт є асептичним запаленням мікросудин, яке супроводжується утворенням мікротромбів і ураженням судин шкіри, а іноді і внутрішніх органів.
Особливості геморагічного васкуліту
При геморагічному васкуліті поразки піддаються судини шкіри, органи травлення, нирки та суглоби. Часто захворювання виникає і натомість вакцинації чи перенесеної інфекції дихальних шляхів.
Геморагічний васкуліт у дітей пов'язаний з харчовими алергічними реакціями та укусами комах, а у дорослих пацієнтів запалення спричинене прийомом лікарських препаратів.
Часто геморагічний васкуліт у дітей виникає після переохолодження та тяжкого вірусного захворювання. Дане запалення носить гострий, блискавичний та хронічний характер, а активність запального процесу може бути нормальною, помірною та високою. За формою поширення розрізняють шкірне, суглобове, абдомінальне, ниркове та змішане запалення. Дане запалення може призвести до ураження судин органів шлунково-кишкового тракту та викликати внутрішні кровотечі.
Геморагічний васкуліт можливий у віці від 17 до 22 років, але пік захворювання посідає пацієнтів віком від 10 до 16 років.
Причини та симптоми геморагічного васкуліту
Основними причинами геморагічного васкуліту є інфекційні захворювання, у тому числі ангіна, грип та ГРВІ, скарлатина та вітрянка. У процесі розвитку захворювання ушкоджуються стінки капілярів, і навіть підвищується продукція імунних комплексів.
Також частою причиною геморагічного васкуліту є травми, переохолодження, алергія, лікарська нестерпність та невдала вакцинація.
Первинними симптомами захворювання є ураження шкіри, які виражаються в почервоніння, висипання і потемніння на суглобах, ногах і сідницях. Протягом кількох днів висипання збільшується, а після його усунення залишається пігментація та лущення.
Серйозною ознакою геморагічного васкуліту є ураження суглобів, що супроводжується запаленням та суглобовими болями. Здебільшого, у пацієнтів болять великі суглоби, розвивається навколосуглобовий набряк, інколи ж відбувається їх деформація.
Геморагічний васкуліт може проявлятися у вигляді болю в органах шлунково-кишкового тракту, які поєднуються з розладом травлення, спазмами та діареєю. Больовий синдром може мати як короткочасний, і постійний характер. У деяких випадках у пацієнтів спостерігаються кишкові кровотечі.
Дане захворювання може негативно впливати на легені, викликати кашель та задишку. З боку серцево-судинної системи можуть спостерігатися спазми, аритмія та тахікардія.
В результаті на головний мозок геморагічний васкуліт у дітей може викликати запалення мозкових оболонок. У пацієнтів спостерігаються запаморочення, головний біль та втрата координації.
Наслідками геморагічного васкуліту можуть бути тяжкі ураження внутрішніх органів, а також тромбопенія, атеросклероз, статева дисфункція та порушення функціонування головного мозку.
Лікування геморагічного васкуліту
Лікування геморагічного васкуліту безпосередньо залежить від фази перебігу хвороби та клінічної форми її прояву. Найбільш легко піддаються лікуванню пацієнти з легкою та середньою фазою захворювання, а на тяжкій стадії перебігу даного захворювання спостерігаються елементи некрозу, ангіоневротичні набряки, сильні болі у шлунку, ниркова недостатність, кровотечі та нефротичний синдром.
 За всіх форм захворювання призначають антиагреганти, у тому числі Трентал, Курантил, Персантин і т.д. На тяжкій стадії перебігу геморагічного васкуліту препарати можна комбінувати. Тривалість лікування становить: за легкого ступеня 2-3 місяці, за середнього – до 6 місяців і за тяжкого – до 1,5 років.
За всіх форм захворювання призначають антиагреганти, у тому числі Трентал, Курантил, Персантин і т.д. На тяжкій стадії перебігу геморагічного васкуліту препарати можна комбінувати. Тривалість лікування становить: за легкого ступеня 2-3 місяці, за середнього – до 6 місяців і за тяжкого – до 1,5 років.
Лікування геморагічного васкуліту хронічного типу проводиться регулярними курсами тривалістю 4-5 місяців. Для усунення шкірних висипів та інших симптомів призначають антикоагулянти, які підбирають індивідуально відповідно до фізичного стану та діагностичних показань пацієнта. Введення у клітковину живота Гепарину призначають усунення серйозних поразок органів травлення. Курс лікування триває 20-30 днів.
При лікуванні геморагічного васкуліту як активатор фібринолізу застосовують нікотинову кислоту, а також Ксантинол, Теонікол та Компламін.
Терапія трансфузійного типу проводиться у дітей на тяжких стадіях перебігу захворювання. Курс лікування триває 10-15 днів. До складу цієї терапії входять низькомолекулярні розчини, новокаїнові суміші та спазмолітичні лікарські препарати.
Для лікування цього захворювання алергічного типу можуть бути призначені антигістамінні препарати. Лікар призначає курс лікування Тавегілом, Супрастіном чи Фенкаролом на 5-10 днів.
Додатковим засобом лікування геморагічного васкуліту є спеціальна дієта із вживанням гіпоалергенних продуктів із вмістом корисних речовин. Основний раціон складають яблука, дієтичне м'ясо курки та кролика, узвари з фруктів та ягід, зелений чай, вівсяна каша та зелень.
Відео з YouTube на тему статті:
Геморагічний васкуліт у дітей відноситься до системних васкулітів, при яких уражаються дрібні судини з розвитком у них запальної реакції. Друга назва захворювання – пурпура Шенляйн-Геноха(на ім'я авторів, що його вперше описали). Основний фактор, що ушкоджує, при цій патології – це імуноглобуліни класу А, що утворюються до антигенів внутрішньої стінки судин. Основні прояви при геморагічному васкуліті зачіпають шкіру, суглоби, нирки та кишечник. На підставі цього проводиться клінічна діагностика.
Хвороба Шенляйн-Геноха - це найпоширеніший системний васкуліт у дітей. Найчастіше розвивається у віці до 16 років, але в цілому йому схильні до будь-якого віку, в т.ч. та дорослі. Пік посідає період з 4 до 6 років (90% діагностованих випадків).
Причини геморагічного васкуліту, як і раніше, не вивчені. Це і визначає наявність медикаментозно-резистентних форм, коли лікарська терапія виявляється малоефективною. Для захворювання характерна сезонність – весна та осінь. Тому як найімовірніших факторів розглядаються інфекції дихальної системи:
- фарингіт
- тонзиліт
- трахеїт
- Бронхіт.
Після них через 1-4 тижні може розвинутись васкуліт. У цьому випадку в дихальних шляхах найчастіше виявляють такі мікроорганізми, як:
- стрептокок, β-гемолітичний
- стафілокок
- кишкова паличка
- туберкульозні мікобактерії
- ієрсинії
- вірус Епштейна-Барра
- аденовірус
- цитомегаловірус
- вірус кору та інші.
При розвитку бактеріальних інфекцій дихальної системи в дітей віком рекомендується своєчасний прийом безпечних антибіотиків. Вони викликають якнайшвидшу загибель мікроорганізмів до того, як останні призведуть до алергізації дитячого організму.
Також гемороїдальний васкуліт у дітей може розвиватися після:
- введення вакцин, особливо на тлі недіагностованого запального процесу (перед щепленням дитини завжди має оглядати лікар)
- прийому деяких лікарських засобів, здатних змінювати стан імунної системи (пеніциліни, нестероїди, еритроміцин)
- укусів деяких комах.
Однак нерідкі й ті випадки, коли виявити будь-який причинний фактор неможливо. Захворювання розвивається поступово - на тлі повного здоров'я. Все це ще раз наголошує на малій вивченості етіології геморагічного васкуліту.
Велика ясність серед вчених є щодо ушкоджуючих механізмів при даній патології. Але і тут є білі плями, що не дозволяють у всіх випадках домагатися стійкої ремісії на тлі медикаментозної терапії. Перша патогенетична ланка - це утворення імунних комплексів, що складаються з антигену та антитіла. Друге - розвиток запальної реакції в судинній стінці. Третя ланка – це поразка «улюблених» органів (шкіра, нирки, кишечник, суглоби) з недостатнім розвитком різних ускладнень.
Діагностичні критерії
Діагностичні критерії геморагічного васкуліту були сформульовані 1990 року Американською колегією ревматологів. Вони прості у визначенні та дозволяють досить легко та точно встановити правильний діагноз. Він вважається достовірним, якщо є головна ознака та одна з додаткових. Головний симптом – це шкірна пурпура.Вона являє собою висипання, що незначно підвищуються, на шкірі, які не пов'язані з низьким рівнем тромбоцитів.
Завжди за підозри на геморагічний васкуліт проводиться аналіз крові визначення рівня тромбоцитів. Якщо вони знижені, цей діагноз малоймовірний.
Додатковими критеріями є:
- розлиті болі у животі, що свідчать про ішемію кишечника. Такий біль посилюється після їжі, і досить часто він поєднується з появою крові в рідкому стільці
- суглобові болі, причому залучатися можуть різні суглоби незалежно від їх розміру
- гломерулонефрит, який характеризується появою білка в сечі та/або еритроцитів у великій кількості
- виявлення імуноглобулінів класу А в судинній стінці (матеріал одержують шляхом біопсії).
Симптоматика
Симптоми васкуліту у дітейзалежно від частоти їх встречаемости розподіляються так:
- висип у вигляді папул та червоних плям – 100% випадків
- артрити та болі в суглобах – 82%
- біль у животі – 63%
- ураження нирок (гломерулонефрит) - 5-15%.
Найчастіше одужання настає спонтанно. Тому захворювання є відносно сприятливим у дитячому віці, особливо якщо дотримано правил харчування та розпочато усунення можливого причинного фактора. Після стихання запалення ризик рецидиву максимальний у перші 3 місяці, але може бути пізніше.
Після одужання слід дотримуватись принципів дієтичного харчування протягом року та уникати контакту з алергенами, що проникають через дихальні шляхи.
Шкірний синдром у клінічній картині васкуліту є провідним. Він характеризується такими ознаками:
- поява висипу, званої пурпура
- її симетричність
- пурпура височить над шкірою і добре пальпується
- одночасно з нею можуть бути червоні плями, прищики, бульбашки, які характеризуються свербінням
- первинні висипання на стопах, пізніше вони поширюються на стегна та сідниці
- через пару днів висипання з яскраво-червоних стають бурими, а потім бліднуть і зникають
- іноді можуть залишитися пігментовані вогнища, які довго зберігаються.
Розвиток гломерулонефриту зазвичай відбувається за місяць від появи перших симптомів захворювання. Ураження нирок може протікати з мінімальними проявами або бути схильним до агресивної течії. Залежно від цього клінічні та лабораторні ознаки гломерулонефриту дуже різноманітні. Вони включають:
- болі в ділянці нирок
- почервоніння сечі (макрогематурія) або тільки мікроскопічно обумовлена наявність у ній еритроцитів (мікрогематурія)
- білок у сечі
- набряки, іноді дуже виражені в рамках нефротичного синдрому, при якому втрата білка із сечею може досягати 3,5 г на добу.
- минуще підвищення тиску.


Абдомінальний синдромє наслідком ішемії кишківника. У дітей він характеризується:
- розлитим болем по всьому животу за типом колік
- біль посилюється після їди
- нудота
- блювота
- поява кров'янистих прожилок у калі
- рідкий стілець.
Абдомінальна форма геморагічного васкуліту нагадує «гострий живіт», що традиційно потребує хірургічного втручання. Проте за даному захворюванні воно протипоказано, т.к. причина у поразці судин. Потрібна адекватна медикаментозна терапія.
Суглобовий синдромпри геморагічному васкуліті має типові ознаки, що відрізняють його від суглобового синдрому при інших захворюваннях (остеорартроз, ревматоїдний артрит, подагра). До них відносяться:
- симетричність ураження
- відсутність міграції болю
- відсутність деструкції суглоба
- часте ураження гомілковостопних та колінних суглобів.
У поодиноких випадках при геморагічному васкуліті можуть уражатися:
- яєчка (орхіт)
- сечовий міхур
- легені
- нервова система.
В останньому випадку у клінічній картині з'являються:
- головні болі
- судоми на кшталт епілепсії
- зниження чутливості
- оніміння кінцівок і т.д.
Домогтися усунення цих симптомів можна лише специфічним лікуванням, спрямованим на усунення імунного запалення в судинах. Традиційне неврологічне лікування виявляється малоефективним.
Методи діагностики
У педіатрії діагноз геморагічного васкуліту зазвичай встановлюють виходячи з клінічних критеріїв, наведених вище. Однак у складних випадках може знадобитися проведення біопсії (під знеболенням). Для цього береться невелика ділянка шкіри у місці висипань. Якщо при гістологічному дослідженні у матеріалі виявляються типові імуноглобуліни А, діагностується геморагічний васкуліт.
Інші методи додаткового дослідження необхідні для раннього виявлення можливих ускладнень та оцінки ступеня залучення органів у патологічний процес. Тому дітям з цим діагнозом проводяться:
- загальноклінічний аналіз крові та сечі
- біохімічне дослідження крові (насамперед оцінюють рівні креатиніну, білка та сечової кислоти, що свідчать про функціонування нирок)
- рентгенологічне дослідження суглобів
- доплерографія судин кишечника
- колоноскопія виявлення ураження термінальних відділів кишечника.
Лікування
Лікування геморагічного васкуліту в дітей віком спрямовано придушення активності імунного запалення. Причому досі немає однозначної думки серед вчених щодо ефективності різних методик.
В даний час з лікувальною метою при цьому захворюванні можуть застосовуватися:
- кортикостероїди
- цитостатики
- амінохіноліни
- нестероїди
- аферезні процедури (видаляють з крові імунні комплекси, що надають шкідливу дію).
Терапевтичні підходипри геморагічному васкуліті суттєво різняться. Так, одні дослідники стверджують, що даний діагноз завжди є прямим показанням для призначення кортикостероїдних засобів, інші дотримуються іншої точки зору. Вони вважають, що кортикостероїди потрібні лише в тих випадках, якщо має місце тяжка поразка шкіри або кишківника. Згідно з науковими публікаціями, нестероїдам слід віддавати перевагу при вираженому суглобовому синдромі та відсутності кишкових та ниркових проявів. Інші вчені пропонуютьвзагалі відмовитись від цих препаратів, т.к. вони можуть провокувати абдомінальний синдром або помітно посилити його перебіг.
Проте в даний час точно відомо, що навіть застосування кортикостероїдних препаратів не здатне запобігти розвитку гломерулонефриту або рецидиву захворювання. На це впливають якісь інші чинники, характер яких ще встановлено. Тому при мінімальних ниркових проявах медикаментозна імуносупресія не показана. Вона повинна проводитися лише при тяжкому ураженні нирок, враховуючи несприятливий прогноз. У цьому випадку імуносупресивна терапія проводиться у декілька етапів:
- перший етап – кортикостероїди у високих дозах та цитостатики
- другий – поступове зниження дози кортикостероїдів та продовження прийому цитостатиків. До цього етапу переходять, коли досягнуто сприятливого ефекту.
Дієта
Дієта при васкуліті дозволяє прискорити одужання.Її позитивний вплив пояснюється тим, що з їжею в організм можуть потрапляти різні алергени, які ще більше перекручують нормальну реакцію імунної системи. Це посилює поразку судин. Тому дітям з цим діагнозом до повного одужання необхідно дотримуватись дієти. Вона полягає в тому, що з раціону необхідно виключити продукти, які мають високий алергенний потенціал. До них відносяться:
- риба жирних сортів, креветки та інші морепродукти
- цитрусові
- шоколад
- горіхи
- гриби
- полуниця
- малина
- манна крупа та інші.
Також слід відмовитися від споживання напівфабрикатів . Вони містять велику кількість консервантів та інших хімічних речовин, які є чужорідними для імунної системи. Тому заборонено ковбаси, чіпси, солодощі та ін.


Прогноз
Алергічний васкуліт у дітей характеризується сприятливим прогнозом, якщо патологічний процес не залучені нирки або кишечник.Зазвичай настає спонтанне одужання. В іншому випадку за відсутності адекватного лікування васкуліту він здатний призводити до розвитку різних ускладнень.
Первинний або вторинний васкуліт у дітей – це запальний процес великих та дрібних кровоносних судин. У процесі прогресування хвороба вражає всі внутрішні органи та тканини. Нормальна діяльність організму порушується з допомогою відсутності кровообігу. Тривалий патогенез призводить до важких ускладнень до некрозу тканин. Насамперед слабке надходження артеріальної крові погіршує стан верхніх та нижніх кінцівок.
Специфічна висипка на тілі - саме так проявляється васкуліт у дітей. Фото показує властиві ознаки тяжкої хвороби - від незначних червоних точок на шкірі до виразок. У зоні осередкового запалення відбувається пошкодження стінок кровоносних судин, потім послідовність реакцій при впливі патогенного фактора призводить до ураження органів та суглобів.
З яких причин розвивається дитячий васкуліт, поки що залишається загадкою. Етіологія первинного виникнення хвороби часто пов'язана з аутоімунними порушеннями, наявністю хронічної інфекції, алергічною реакцією на прийом лікарських засобів унаслідок перегріву або переохолодження температури тіла, спричиненого зовнішніми факторами.
Як правило, отруйні речовини, накопичуючись у різних шарах епідермісу, негативно впливають на судинну систему, тому також формується васкуліт у дітей. Крім того, хвороба може бути пов'язана з вакцинацією немовлят. Введення сироватки маленьким пацієнтам викликає негативну реакцію препарат із боку судинних стінок. А в окремих випадках патологія фіксується як самостійне захворювання, без наявності факторів, що провокують в організмі.
Симптоми васкуліту у дітей
 Яскраво виражені крововиливи на шкірному покриві та виразкові осередки характеризують васкуліт у дітей. Симптоми хвороби мають велику кількість сигналів та залежать від головної причини патогенезу. Висока температура тіла, головний біль, і загальна слабкість організму виникають періодично, проміжки часу можуть бути різними. Наприклад, захворювання, викликане тепловим ударом, завжди супроводжується нудотою, запамороченням та ознобом.
Яскраво виражені крововиливи на шкірному покриві та виразкові осередки характеризують васкуліт у дітей. Симптоми хвороби мають велику кількість сигналів та залежать від головної причини патогенезу. Висока температура тіла, головний біль, і загальна слабкість організму виникають періодично, проміжки часу можуть бути різними. Наприклад, захворювання, викликане тепловим ударом, завжди супроводжується нудотою, запамороченням та ознобом.
Типові симптоми васкуліту у дітей:
- непритомність, стомлюваність;
- епізодична мігрень;
- блювання;
- зниження гостроти зору;
- втрата чутливості кінцівок;
- тверде дихання.
Зовнішнім первинним ознакою хвороби стають малопомітні кров'яні точки, інші показники виникають пізніше. Запальний процес може вражати суглоби з допомогою запалення артерій. За відсутності адекватних терапевтичних заходів, патологія провокує незворотні зміни у системах та органах.
Лікування васкуліту у дітей
 В даному випадку показано тривалу терапію, тому лікування васкуліту у дітей проводять виключно в стаціонарі. В основі призначення лікарських препаратів стоять такі цілі:
В даному випадку показано тривалу терапію, тому лікування васкуліту у дітей проводять виключно в стаціонарі. В основі призначення лікарських препаратів стоять такі цілі:
- купірування прогресуючої стадії хвороби та запобігання ускладненням;
- виключення ризику летального результату особливо важких епізодах;
- зняття тяжкої симптоматики;
- запобігання тяжким наслідкам патології.
Зупинити запальну реакцію у кровоносних судинах можливо шляхом застосування препаратів на основі стероїдних гормонів – глюкокортикоїдів. Цитостатики у схемі лікування пригнічують активність поділу клітин. Індометацин - це нестероїдний протизапальний препарат, додатково він має жарознижувальний та болезаспокійливий ефект. Його призначають за легкого ступеня патології. У комплексному лікуванні присутні фармакологічні засоби для розширення судин та підтримки їхньої еластичної структури.
Варто відзначити, що дієта при васкуліті у дітей відіграє важливу роль у терапевтичному процесі. Насамперед із раціону виключають продукти алергени - фрукти (цитрусові та полуниця), незбиране молоко, яйця. У ході лікування маленькі пацієнти отримують негативний вплив на організм сильними протизапальними препаратами, тому лікарі рекомендують прийом вітамінів та різноманітні продукти з підвищеним вмістом мінералів. Протягом курсу терапії корисно вживати свіжі овочі, сухофрукти та кисломолочні напої. Забороняється вживати здобу, а сіль та цукор в обмеженій кількості. Деяким дітям показана сувора дієта протягом усього життя.
Алергічний васкуліт у дітей
 Батьки просто зобов'язані уважно ставитись до будь-яких висипів у дітей на шкірному покриві, адже плями та прищики можуть бути небезпечними. Погрозливим є алергічний васкуліт у дітей. Фото показує, що висипання в основному локалізуються на сідницях, стегнах та в області гомілок. Це запалення стінок дрібних судин, яке розвивається внаслідок порушення згортання крові у відповідь на сильний алерген. У таких випадках фахівець завжди призначає дитині поглиблений імунологічний аналіз.
Батьки просто зобов'язані уважно ставитись до будь-яких висипів у дітей на шкірному покриві, адже плями та прищики можуть бути небезпечними. Погрозливим є алергічний васкуліт у дітей. Фото показує, що висипання в основному локалізуються на сідницях, стегнах та в області гомілок. Це запалення стінок дрібних судин, яке розвивається внаслідок порушення згортання крові у відповідь на сильний алерген. У таких випадках фахівець завжди призначає дитині поглиблений імунологічний аналіз.
Серед основних причин розвитку алергічного васкуліту виступають такі фактори:
- вірусна та бактеріальна природа;
- грибкова флора;
- реакція на лікарські препарати;
- алергія на продукти харчування чи побутову хімію.
Симптоми алергічного васкуліту у дітей виявляються у вигляді симетричних дрібних папул, які добре відчуваються під час обстеження пальцями. Яскраво-червона висипка поширюється на живіт, руки та обличчя, може відчуватися сильна сверблячка і періодично підніматися температура тіла. Дитині показано госпіталізація та постільний режим.
Порівняно рідко діагностуються системні васкуліти у дітей, які належать до гетерогенної групи патологій. Це свого роду імунна відповідь на часті різноманітні хвороби інфекційного характеру або спадкова схильність до судинної недостатності. Приводить до некрозу судинної стінки та незворотного ураження внутрішніх органів.
Геморагічний васкуліт у дітей.
 Таке захворювання як геморагічний васкуліт у дітей вражає як капіляри шкірного покриву, а й дрібні кровоносні судини шлунково-кишкового тракту та інших внутрішніх органів. Патологія впливає суглоби, і дитині ставлять діагноз - артрит. Віковий період, у якому фіксується цей тип захворювання, становить від 4 до 12 років. Істотно рідше хворіють діти віком до 3 років.
Таке захворювання як геморагічний васкуліт у дітей вражає як капіляри шкірного покриву, а й дрібні кровоносні судини шлунково-кишкового тракту та інших внутрішніх органів. Патологія впливає суглоби, і дитині ставлять діагноз - артрит. Віковий період, у якому фіксується цей тип захворювання, становить від 4 до 12 років. Істотно рідше хворіють діти віком до 3 років.
Початок хворобливого процесу, як правило, збігається з перенесеними вірусними інфекціями - після ангіни, скарлатини, або ж це реакція у відповідь на вакцинацію. Точну етіологію недуги не встановлено. Допускається зв'язок із стрептококовою інфекцією і навіть гельмінтозами. Тоді запалення капілярів фіксується в кишечнику та нирках, а хворобу класифікують як гемороїдальний васкуліт у дітей, спричинений чутливістю до ендогенних білків та метаболітів. У багатьох випадках фахівцям не вдається встановити точну причину, яка провокує гем васкуліт у дітей. Можливо, виною стає й спадковий генотип.
В даний час дослідники стверджують, що це аутоімунне захворювання. Виявляється геморагічний васкуліт у дітей (фото) як дрібні синці з крововиливом, що спричинено підвищеною ламкістю судин. В основі патології лежить атака імунних клітин на стінки артерій, вен та капілярів, які сприймаються як чужорідні тіла.
Геморагічний васкуліт – симптоми
 Висипання частіше виникають на сідницях, у зоні суглобів та на розгинальних поверхнях. Рідше уражається шкіра тулуба та обличчя – це типовий геморагічний васкуліт. Симптоми у дітей виявляються у вигляді втоми, оскільки запалення суглобів приносить біль та дискомфорт. Переважно страждають гомілковостопні та колінні рухливі з'єднання кісток.
Висипання частіше виникають на сідницях, у зоні суглобів та на розгинальних поверхнях. Рідше уражається шкіра тулуба та обличчя – це типовий геморагічний васкуліт. Симптоми у дітей виявляються у вигляді втоми, оскільки запалення суглобів приносить біль та дискомфорт. Переважно страждають гомілковостопні та колінні рухливі з'єднання кісток.
Іншими ознаками патології є біль в епігастральній ділянці, мігрень, підвищена дратівливість. У хлопчиків захворювання може дати ускладнення на яєчка, спостерігається набряклість мошонки та гострий больовий синдром.
Лікування геморагічного васкуліту
 Розрізняють легкий, середній та гострий геморагічний васкуліт у дітей. Лікування призначають залежно від фази перебігу хвороби.
Розрізняють легкий, середній та гострий геморагічний васкуліт у дітей. Лікування призначають залежно від фази перебігу хвороби.
Лікарські засоби, що перешкоджають утворенню тромбів, призначають за всіх форм патології. Препарати, що знижують згортання крові, підбирають індивідуально за клінічними аналізами. Вони стабілізують ступінь виразності шкірного висипу, усувають больовий синдром та знижують кількість кров'яних слідів у сечі. Для розчинення згустків крові, курс терапії додають нікотинову кислоту. При гострому патогенезі виправдано призначення глюкокортикостероїдних протизапальних препаратів. Стабілізацію клітинних мембран проводять із застосуванням препаратів Ретинол або Токоферол.
Фармакологічні засоби, що пригнічують поділ клітин, доцільно вводити при тяжких ураженнях кишечника та нирок. Таке лікування знаходиться під суворим контролем, і відміна препарату слідує після критичного зменшення кількості лейкоцитів у крові. Терапію гострої крововтрати проводять трансфузійними розчинами. Для нормалізації якості крові показано плазмаферез. Процедура очищає русло від антитіл та запальних медіаторів. Якщо в анамнезі згадується про алергічні реакції у дитини, до призначення додають антигістамінні препарати. Також потрібно провести інтоксикацію організму.
Коли діагностують геморагічний васкуліт у дітей, дієта має повністю виключати харчові алергени та складатися із дробового харчування. Дитині протипоказані дуже гарячі або навпаки холодні страви. Краще приймати теплу протерту їжу, щоб зняти навантаження зі шлунково-кишкового тракту. У раціоні є:
- відварена риба та м'ясо нежирних сортів;
- овочі, виготовлені на пару;
- круп'яні супи, слизові оболонки;
- сир, кисле молоко;
- сухарі білого хліба;
- киселі, неміцний чай.
Наслідки васкуліту у дітей
 Характерно те, що за всіх тривожних симптомів вдається ліквідувати геморагічний васкуліт. Наслідки у дітей дуже сприятливі. Як правило, залишається лише синдром шкірних висипань, який відновлюється внаслідок специфічних для кожної дитини патогенних факторів. Функція нирок відновлюється. Шкірно-суглобова форма хвороби проходить без тяжких наслідків. На тілі помітні лише сліди від запальних осередків, які з часом зливаються з тоном шкіри.
Характерно те, що за всіх тривожних симптомів вдається ліквідувати геморагічний васкуліт. Наслідки у дітей дуже сприятливі. Як правило, залишається лише синдром шкірних висипань, який відновлюється внаслідок специфічних для кожної дитини патогенних факторів. Функція нирок відновлюється. Шкірно-суглобова форма хвороби проходить без тяжких наслідків. На тілі помітні лише сліди від запальних осередків, які з часом зливаються з тоном шкіри.
Васкуліт у дітей – це ціла група захворювань, що мають різні причини виникнення. Об'єднують усі ці хвороби загальні патологічні процеси в організмі, при яких ушкоджуються та закупорюються кровоносні судини, що забезпечують киснем та поживними речовинами внутрішні органи. При цьому в організмі в першу чергу активізуються аутоімунні процеси, при яких антитіла сприймають тканини судинної системи за чужорідні агенти та починають атакувати їх, викликаючи руйнування та закупорку кровоносних судин. Патологія зустрічається порівняно рідко, проте небезпека, яку становить ця хвороба для здоров'я та життя дітей, дуже велика.
Причини та механізм захворювання
Первинний васкуліт у дітей часто розвивається найчастіше через спадкові фактори.
Виникненню вторинного захворювання сприяють перенесені раніше патології, спричинені інфекційними агентами, запальними, а також алергічними.
Дуже велику небезпеку становлять попередні патології, зокрема вірусної етіології:- стрептококові;
- паравірусні та вірусні;
- герпетичні;
- викликають гепатит, С.
Наявність в організмі дитини вогнищ хронічної інфекції також може стати пусковим механізмом початку захворювання.
При цьому антитіла, що циркулюють у крові, осідають на стінках судин і, сприймаючи їх тканини як чужорідні, починають атакувати їх, поступово повністю руйнуючи. Спочатку це призводить до збільшення проникності судин. Відстань між клітинами в судинах стає настільки великою, що в навколишні тканини починають проходити кров'яні клітини. В органах, які отримують кров по цих судинах, починає розвиватися ішемія, що призводить до порушень функції та анатомічних змін тканин.
Також починає зростати вироблення антитіл до клітин крові, відповідальних за боротьбу з різними збудниками хвороб, що циркулюють у крові (нейтрофілами).
Класифікація
Єдиної класифікації системних васкулітів немає, т.к. хвороба проявляється по-різному через різноманітність причин, що викликають патологію, процесів, що відбуваються в організмі та симптоматики.
Нині лікарі використовують кілька класифікацій. У кожну групу зібрано хвороби, що мають найбільш загальні специфічні ознаки.
За факторами, що передували початку захворювання, системні васкуліти поділяються на первинні та вторинні:- Первинні виникають на тлі повного благополуччя. Перед початком захворювання дитина не пред'являла жодних скарг на своє самопочуття. Також на початку хвороби не передували застудні, інфекційні, алергічні, запальні та інші хвороби, як гострі, так і хронічні.
- Вторинні васкуліти виникають після перенесених захворювань на інфекційну, вірусну, алергічну, запальну та іншу етіологію.
- При руйнуванні капілярів, венул і артеріол, через стінки яких проникають кисень і поживні речовини до органів і тканин, ставлять діагноз васкуліт дрібних судин.
- Якщо ушкоджуються артерії середніх розмірів, якими кров і поживні речовини розносяться до органів, діагностується васкуліт судин середнього калібру.
- При залученні в процес найголовнішого кровоносної судини - аорти і великих артерій, що відгалужуються від неї, ставиться діагноз васкуліт великих судин.
За морфологічною ознакою захворювання ділять на ті, що протікають з некротизуючим або гранулематозним запаленням.
Також існує класифікація за наявністю чи відсутністю гігантських багатоядерних клітин.
Найчастіше застосовується класифікація по первинності процесу та діаметру уражених судин.
Симптоми
 Дитячий васкуліт відрізняється від захворювання у дорослих гострим перебігом та більш яскраво вираженою симптоматикою. Також діти частіше, ніж дорослі, хворіють на геморагічну форму васкуліту. При цьому відбувається ураження капілярів шкіри, органів шлунково-кишкового тракту, тканин суглобів та нирок.
Дитячий васкуліт відрізняється від захворювання у дорослих гострим перебігом та більш яскраво вираженою симптоматикою. Також діти частіше, ніж дорослі, хворіють на геморагічну форму васкуліту. При цьому відбувається ураження капілярів шкіри, органів шлунково-кишкового тракту, тканин суглобів та нирок.
На початку захворювання васкуліт у дітей має загальні симптоми. Надалі, при розвитку хвороби, починають страждати різні органи та тканини. Симптоматика в цей час починає розширюватися і залежить від органів і тканин, залучених у процес, і глибини їх ураження. Також на клінічну картину впливає і діаметр судин, схильних до васкуліту.
До загальних симптомів відносяться:- лихоманка. Температура може бути як субфебрильна, не вище 37,50, так і до 380;
- біль у суглобах;
- втрата ваги;
- зниження апетиту;
- на шкірі з'являються різні висипання як одного типу, і поліморфні;
- лабільність нервової системи – діти стають без причини примхливими, плаксивими, відбувається часта зміна настрою.
У загальному аналізі крові васкуліт в дітей віком проявляється збільшенням швидкості осідання еритроцитів, порушенням співвідношення білкових фракцій. Також підвищується вміст лейкоцитів.
Надалі симптоматика, що приєднується, залежить від діаметра уражених судин і хвороб, що розвиваються при цьому.
При руйнуванні великих артерій може бути такі хвороби як аортит, гігантоклітинний артеріїт, артеріїт Такаясу.
Васкуліт судин середнього розміру призводить до вузликового поліартеріїту, хвороби Кавасакі.
Поразка артерій дрібного та середнього діаметра викликає гранулематоз Вегенера, мікроскопічний поліартеріїт, ідіопатичний васкуліт ЦНС.
Руйнування капілярів є причиною геморагічного васкуліту, есенціальної кріоглобулінемії, лейкоцитокластичного васкуліту.
Діагностика

Щоб діагностувати васкуліт у дитини, крім педіатра, треба пройти ретельне обстеження цілої низки вузьких фахівців. Враховуючи аутоімунні процеси в організмі, в першу чергу потрібна консультація імунолога. Також обов'язково потрібні огляди кардіолога, ревматолога та невропатолога. Щоб визначити ступінь залучення до патологічного процесу інших органів організму, необхідні консультації пульмонолога, нефролога, гастроентеролога, окуліста. Якщо захворюванню передували алергічні реакції, треба додатково обстежитись у алерголога.
Також треба буде пройти лабораторну та інструментальну діагностику, що включає такі процедури:- загальний та біохімічний аналіз крові;
- імунограма;
- загальний аналіз сечі;
- ультразвукове дослідження внутрішніх органів;
- ангіографію;
- доплер-дослідження;
- магнітно-резонансну чи комп'ютерну томографію;
- електрокардіографію;
- реовазографію;
- електроенцефалографію.
Також досить часто призначається біопсія тканин подальшого гістологічного дослідження.
Вузькі фахівці для уточнення діагнозу, визначення ступеня ураження організму та тяжкості стану дитини можуть рекомендувати провести й інші обстеження та аналізи. Це допоможе підібрати найбільш ефективне лікування та захистити дитину від інвалідності.
Лікування
Васкуліт у дітей потребує тривалого лікування в умовах стаціонару.
Терапія проводиться для досягнення наступних цілей:- зупинення розвитку захворювання;
- профілактика виникнення ускладнень;
- зняття симптоматичних проявів васкуліту, що погіршують якість життя;
- виключення ризику летального результату при тяжкому перебігу.
Для підвищення ефективності лікування та зниження тяжкості перебігу патологічного процесу призначається лікувальна дієта. Насамперед із раціону дитини мають бути виключені всі продукти, що викликають алергічну реакцію, навіть найменшу. Також виключаються продукти, що сприяють розвитку хвороби. Це здобні вироби, консервація у будь-якому вигляді, продукти швидкого приготування. Для відновлення організму під час та після тяжкої медикаментозної терапії необхідно насичувати дитячий організм вітамінами та мікроелементами. Тому до раціону обов'язково має входити велика кількість свіжих фруктів та овочів, молочнокислої продукції.
Специфічна терапія системного васкуліту у дітей проводиться у кілька етапів:- На першому етапі необхідно якнайшвидше, до початку розвитку незворотних змін в організмі, придушити всі запальні та аутоімунні процеси. Для цього використовуються максимально допустимі дози глюкокортикоїдів. Також лікування може доповнюватись імуноглобулінами, пульс-терапією, імуносупресорами, плазмаферезом. Порушення мікроциркуляції коригуються препаратами, що впливають на агрегацію тромбоцитів або покращують реологічні якості крові.
- На другому етапі терапії з метою виведення організму в стійку ремісію призначають підтримуючі дози глюкокортикоїдів та імуносупресорів. Також індивідуально підбираються препарати, що впливають механізм розвитку захворювання. Попутно проводиться лікування внутрішніх органів, у яких відбулися функціональні чи анатомічні зміни, викликані васкулітом. На цьому етапі може вирішуватися питання необхідності проведення хірургічного лікування.
- Третій етап терапії проводиться при повній стабілізації стану дитини та виведенні захворювання на стійку ремісію. Також проводиться відновлювальне лікування потерпілих внутрішніх органів та реабілітаційні заходи. При ефективному лікуванні першому і другому етапі третій етап триває, зазвичай, все життя.
Поширені види васкуліту у дітей
 У дитячому віці найчастіше зустрічаються такі типи васкулітів:
У дитячому віці найчастіше зустрічаються такі типи васкулітів:
- Геморагічний. При цьому виді хвороби відбувається ураження капілярів шкіри та внутрішніх органів. Діти починають хворіти здебільшого з 4 років, і високий ризик захворювання зберігається до 12. Вихід за ці вікові рамки буває вкрай рідко. Провокуючим фактором захворювання є дитячі інфекції, ангіни, вакцинації. Висип при цьому вигляді васкуліту розташовується на розгинальних поверхнях кінцівок і на сідницях. Інші ділянки шкіри покриваються висипом значно рідше. Діти скаржаться на біль у суглобах та м'язах ніг, швидку втому, стають дратівливими. Також можуть бути скарги на головний біль, по локалізації схожу на мігрень, а також біль у ділянці шлунка. У хлопчиків можуть спостерігатися болі та набряклість мошонки.
- Алергічний. Висипання зачіпають переважно нижні частини тіла: сідниці, стегна, гомілки. З'являється після перенесених грибкових, бактеріальних та вірусних інфекцій. Також алергічний васкуліт у дітей може бути алергічною реакцією організму у відповідь на продукти харчування, медичні препарати, побутову та гігієнічну хімію.
- Уртикарний васкуліт. Також має алергічну етіологію, тому іноді його розглядають як різновид алергічного васкуліту. Висип на вигляд нагадує кропивницю. Однак, на відміну від кропив'янки, щільність пухирів значно вища, і тримаються вони значно довше за часом, до кількох діб. Також замість сверблячки дитина в місцях висипу відчуває печіння або біль. Після того, як висипання зійде, на його місці залишаються пігментні плями та синці. Супроводжується підвищеною температурою тіла. Надалі приєднуються біль у суглобах, відзначаються різні порушення процесу травлення, розвивається гломерулонефрит.
Диспансеризація дітей із васкулітом
 Діти, які страждають на системний васкуліт, беруться на диспансерний облік дільничним педіатром і ревматологом.
Діти, які страждають на системний васкуліт, беруться на диспансерний облік дільничним педіатром і ревматологом.
- регулярно оглядати дитину;
- вести щоденник стану його здоров'я;
- направляти на необхідні консультації до вузьких спеціалістів;
- стежити за своєчасною здаванням усіх аналізів та проходження діагностичних процедур, що дозволяють контролювати захворювання та здоров'я дитини;
- у разі потреби своєчасно коригувати дозування лікарських препаратів, а також замінювати їх ефективнішими засобами;
- вирішувати питання щодо доцільності планового вакцинування;
- проводити своєчасну санацію у разі розвитку інфекційних захворювань;
- оформляти інвалідність.
Огляди та консультації після виписки зі стаціонару проводяться з певною періодичністю. Так, перший рік після виписки зі стаціонару всі обстеження та огляди проводяться щомісяця. При стабільному стані здоров'я дитини та відсутності прогресу у розвитку захворювання другий рік після виписки таке повне обстеження проводиться один раз на три місяці. Починаючи з третього року, диспансерний контроль здійснюється один раз на шість місяців.